 Ендофтальміт — це запальне захворювання порожнин органу зору, що уражує як передній, так і задній сегменти ока (тобто водянисту вологу та/або склоподібне тіло), яке зазвичай викликає бактеріальна інфекція.
Ендофтальміт — це запальне захворювання порожнин органу зору, що уражує як передній, так і задній сегменти ока (тобто водянисту вологу та/або склоподібне тіло), яке зазвичай викликає бактеріальна інфекція.
Погіршення зору та його незворотна втрата є частими ускладненнями ендофтальміту. За відсутності лікування ендофтальміт може прогресувати до панофтальміту (тяжкого запалення, що уражує всі структури очного яблука), що може бути показанням до евісцерації або енуклеації очного яблука.
Класифікація ендофтальміту
Залежно від шляху передачі інфекції ендофтальміт поділяють на ендогенний та екзогенний.
Ендогенний ендофтальміт — це рідкісна внутрішньоочна інфекція, яка виникає в результаті гематогенного поширення мікроорганізмів із віддаленого джерела інфекції. Ендогенний ендофтальміт становить близько 2–8% усіх ендофтальмітів.
Екзогенний ендофтальміт розвивається після прямого інфікування людини або як ускладнення офтальмологічних операцій (особливо хірургії катаракти), сторонніх тіл та/або тупої чи проникаючої травми ока.
Залежно від причини, екзогенний ендофтальміт може бути як посттравматичним, так і післяопераційним. Ендофтальміт діагностується у 0,2% випадків після трансплантації рогівки (кератопластики) у гострий післяопераційний період. Він також може бути ускладненням інтравітреальних ін’єкцій, хоча цей ризик зазвичай нижчий, ніж при операції з видалення катаракти.
Посттравматичний ендофтальміт становить 25–30% усіх випадків ендофтальміту та виявляється у 2–7% випадків проникаючого пошкодження очного яблука.
Етіологія ендофтальміту
Ендофтальміт за природою збудника поділяється на бактеріальний та грибковий.
Деякі види ендофтальміту та мікроорганізми, що їх викликають:
- посттравматичний ендофтальміт — Staphylococcus, Bacillus cereus;
- гострий післяопераційний ендофтальміт (виникає в період до 6 тиж після операції) — Staphylococcus epidermidis;
- відтермінований або хронічний ендофтальміт після операції з видалення катаракти (в період через 6 тиж після операції) — Propionibacterium acnes, Staphylococcus epidermidis, Aspergillus, Candida;
- ендофтальміт, асоційований з антиглаукомними операціями (трабекулектомія, дренажні імплантати), — Streptococcus, Haemophilus;
- ендофтальміт після інтравітреальних ін’єкцій — Staphylococcus, Streptococcus;
- ендофтальміт після інфекційного кератиту — Pseudomonas aeruginosa, Staphylococcus, Streptococcus, Aspergillus, Fusarium.
Патофізіологія ендофтальміту
Ендогенний ендофтальміт — це метастатична інфекція, яка передається гематогенно. Мікроорганізми переважно мігрують судинами заднього сегмента ока. Також можливе пряме поширення інфекції з головного мозку в зоровий нерв.
Основним механізмом пошкодження при ендогенному ендофтальміті є септичні емболи, які мігрують у судини заднього сегмента ока. Вони, у свою чергу, слугують осередком поширення бактерій у сусідні тканини після порушення гематоенцефалічного бар’єру. Далі мікроорганізми розмножуються і стають причиною запалення цих тканин. Потім патогенні організми із заднього сегмента ока поширюються у передній.
При екзогенному ендофтальміті травма або хірургічне втручання на очному яблуку порушують його цілісність, що уможливлює інвазію патогенів усередину ока. У поодиноких випадках відтермінованого післяопераційного ендофтальміту мікроорганізми, що його викликають, можуть виявити активність після YAG-лазерної капсулотомії.
Здатність патогену викликати внутрішньоочне пошкодження залежить від його вірулентності та реакції інфікованого організму. Вірулентність мікроорганізму залежить від:
- здатності інфекційного агента синтезувати токсичні фактори (гемолізин BL, цитолізин, пневмолізин та інші);
- швидкості росту та поширення бактерій усередині ока.
Здатність захисних механізмів вродженого імунітету хазяїна викликати ефективну запальну реакцію залежить від вірулентності організму. Активність медіаторів запалення, таких як фактор некрозу пухлини-альфа (TNFα), інтерлейкін 1-бета, інтерферон-гамма підвищується в розпал запалення (Simakurthy S. et al., 2023).
Клініка ендофтальміту
Початок бактеріального гнійного ендофтальміту гострий, часто протягом кількох днів після проникнення бактерій, порівняно з грибковим ендофтальмітом. Для останнього характерний підгострий перебіг, що погіршується протягом декількох днів або тижнів.
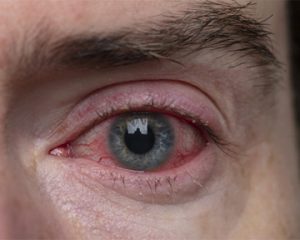
При типовому післяопераційному ендофтальміті найбільш поширеними клінічними ознаками є зниження гостроти зору, набряк рогівки, гіпопіон (гній в передній камері ока), запалення склоподібного тіла та погана візуалізація очного дна.
На зниження гостроти зору та біль скаржаться понад 90% хворих із симптомами ендофтальміту.
До інших частих ознак гнійного ендофтальміту належать набряк повік, почервоніння ока, хемоз, набряк рогівки, світлобоязнь, виділення з очей, фібринозні мембрани в передній камері, гіпопіон, реакція зіниці на світло слабка або відсутня, утворення синехій.
Ендофтальміт після фістулізуючих операцій з метою лікування глаукоми спочатку проявляється як бактеріальний кон’юнктивіт з такими ознаками та симптомами, як гіперемія кон’юнктиви та гнійно-слизові виділення, жовті фільтруючі фістули та помірна запальна реакція в передній камері, яка потім прогресує і уражує задню камеру ока.
Кільцеподібний абсцес рогівки є ознакою інфікування бактеріями Bacillus, в той час як бульбашки газу в передній камері, амавроз чи зелено-коричневий гіпопіон вказують на зараження бактеріями роду Clostridium.
При хронічному ендофтальміті у пацієнтів відмічають слабке запалення передньої камери та вітрит (запалення склоподібного тіла). Гострота зору може зберігатися до пізніх стадій захворювання. Такі мікроорганізми, як Propionibacterium, зазвичай локалізуються у капсульному мішку та утворюють задню капсулярну бляшку.
У пацієнтів з ендогенним ендофтальмітом процес може бути двобічним у разі системного захворювання, наприклад, сепсису. Симптоми ендогенного бактеріального ендофтальміту включають біль, нечіткість зору з почервонінням ока, різного ступеня ураження передньої камери та склоподібного тіла. Може відмічатися субретинальний абсцес. Ендогенний грибковий ендофтальміт спочатку проявляється осередковим хоріоїдитом або хоріоретинітом, який пізніше поширюється в порожнину склоподібного тіла.
Ознаками ендофтальміту після інфекційного кератиту є гіпопіон та різка втрата зору.
Прогресування захворювання може призвести до панофтальміту, інфільтрації та перфорації рогівки та фтизису очного яблука.
Діагностика ендофтальміту
Біомікроскопія ока
У пацієнтів з проявами симптомів захворювання зазвичай знижується гострота зору, і під час біомікроскопії (детальне дослідження структур переднього сегмента ока за допомогою спеціального оптичного приладу — щілинної лампи) відзначаються кон’юнктивальна ін’єкція, набряк рогівки, гіпопіон, ірит і вітрит.
Ключовою діагностичною ознакою, пов’язаною з ендогенною причиною ендофтальміту, є білий інфільтрат у судинній оболонці, який може проривати у порожнину склоподібного тіла. Очне дно часто за флером (в тумані) через помутніння склоподібного тіла або вітриту. Якщо задній сегмент ока не може бути візуалізований, для виявлення вітриту або хоріоретинальних інфільтратів потрібно виконати B-сканування.
Ультразвукове B-сканування очного яблука
В-сканування — це важливе дослідження, що використовується для діагностики вітриту, мембран, ексудату в порожнині склоподібного тіла, відшарування сітківки, відшарування хоріоідеї та наявності хоріоїдального абсцесу. Ексудати в порожнині склоподібного тіла виявляються у вигляді ехо-сигналів. Також відомо, що ендофтальміт викликає хоріоїдальний абсцес, який виглядає як куполоподібне підвищення на В-скануванні, схоже на відшарування хоріоідеї.
Ультразвукове дослідження також використовується для виявлення інших ознак, включаючи потовщення ретинохороїдального шару, зсув кришталика/інтраокулярної лінзи дозаду.
Оптична когерентна томографія (ОКТ)
ОКТ є інформативним методом візуалізації для визначення меж сітківки та субретинального простору. За допомогою ОКТ можна встановити точну локалізацію ексудатів у субретинальних шарах, осередки підвищення пігментації сітківки, набряк сітківки, помутніння та деструкцію склоподібного тіла, а також ураження хоріоідеї.
Пункція передньої камери та склоподібного тіла
Пункція водянистої вологи з передньої камери об’ємом 0,1–0,2 мл виконується за допомогою голки 23G. Пункція склоподібного тіла об’ємом 1–2 мл виконується за допомогою голки 25G. Зразок біоматеріалу також можна отримати під час вітректомії та відправити до лабораторії на мікробіологічне, гістопатологічне та молекулярне (полімеразна ланцюгова реакція — ПЛР) дослідження.
Гемокультивування
Гемокультивування важливе для діагностики системної інфекції. Три послідовні зразки повинні бути отримані протягом 3 днів з дотриманням асептичних запобіжних заходів для кращого діагностичного результату.
Лікування ендофтальміту
 Гострий ендофтальміт — це медичний невідкладний стан, тому потрібно якнайшвидше розпочати відповідну терапію.
Гострий ендофтальміт — це медичний невідкладний стан, тому потрібно якнайшвидше розпочати відповідну терапію.
До головних цілей лікування ендофтальміту належать ерадикація інфекційного агента, усунення запалення, підтримувальна терапія.
Основні методи терапії ендофтальміту — вітректомія та інтравітреальне введення антибіотиків.
Вітректомія
Вітректомія — це мікрохірургічна операція, при якій відбувається повне або часткове видалення склоподібного тіла. Вона спрямована на зниження бактеріального навантаження. Хоча повна вітректомія забезпечує максимальне видалення інфікованої тканини, у клінічній практиці офтальмохірурги часто вважають за краще проводити часткову вітректомію через нижчий ризик ятрогенного відшарування сітківки.
Вітректомія зазвичай рекомендується у випадках помірного вітриту та інфільтрації сітківки. Зниження гостроти зору внаслідок запалення, вітриту, набряку рогівки або запалення переднього сегмента ока — показання до проведення негайної вітректомії.
Інтравітреальна антибіотикотерапія
Інтравітреально антибіотики вводять відразу після вітректомії і їх введення зазвичай повторюють через 48 год, якщо клінічний перебіг несприятливий.
Застосовуються одноразово ін’єкції ванкоміцину (1,0 мг/0,1 мл) та цефтазидиму (2,2 мг/0,1 мл).
Системна антибіотикотерапія
Для ефективного лікування тяжкого гострого бактеріального ендофтальміту необхідно, щоб максимальна інтравітреальна концентрація лікарського препарату в терапевтичній дозі зберігалася протягом тривалого періоду. Тому обов’язково проводиться додаткова системна антибіотикотерапія. Застосовуються однакові препарати, як і для інтравітреальної терапії, але у формі внутрішньовенних ін’єкцій.
Препаратами, що здатні досягати терапевтичних рівнів у склоподібному тілі, є фторхінолони четвертого покоління (моксифлоксацин, левофлоксацин), ванкоміцин, меропенем та лінезолід.
- Цефазолін 500–1000 мг внутрішньовенно, кожні 8 год, 7–10 днів, або амікацин 7,5 мг/кг маси тіла у початковій дозі, потім 6 мг/кг маси тіла кожні 12 год, 7–10 днів.
При ендогенному ендофтальміті поєднання системних та інтравітреальних антибактеріальних препаратів знижує частоту евісцерації чи енуклеації.
Профілактика ендофтальміту
Оскільки більшість випадків ендофтальміту є екзогенними і є ускладненням різних офтальмологічних процедур, заходи профілактики повинні бути вжиті перед, під час та після хірургічних маніпуляцій на очах. Наприклад, при операціях застосовується повідон-йод до операції, а місцеві антибіотики — після її проведення.
Враховуючи ризик розвитку посттравматичного ендофтальміту, у пацієнтів із проникаючими травмами ока застосовуються внутрішньовенні антибіотики широкого спектру дії. Пацієнти з діагностованою бактеріємією та симптомами/скаргами з боку очей повинні пройти повне офтальмологічне обстеження для підтвердження або спростування поширення інфекції у очі (Castellanos M.J. et al., 2023).