Форма выпуска
Состав и формула
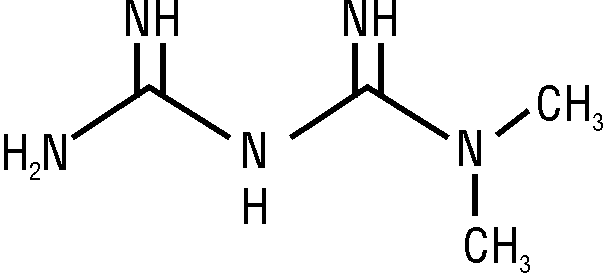
USPDDN, MeSH, RTECS: N,N-диметил-имидодикарбонимидовый диамид.
Фармакологические свойства
противодиабетическое средство для перорального применения группы бигуанидов. Применяют при сахарном диабете, в том числе при сопутствующих нарушениях липидного обмена и ожирении.
Гипогликемизирующий эффект при применении метформина связан с замедлением всасывания глюкозы в пищеварительном тракте, потенцированием периферического действия эндо- или экзогенного инсулина вследствие повышения его связывания с инсулиновыми рецепторами, торможения синтеза глюкозы в печени, а также усиления анаэробного гликолиза в периферических тканях.
Метформин, снижая секрецию эндогенного инсулина, уменьшает гиперинсулинемию при ожирении. Снижает концентрацию ХС и ТГ в плазме крови, повышает концентрацию свободных жирных кислот и глицерина (усиление липолиза). Увеличивает образование лактатов, но в меньшей степени, чем другие производные бигуанидов. Усиливает процесс фибринолиза и тормозит агрегацию тромбоцитов.
В тонком кишечнике абсорбируется около 60% метформина. Не метаболизируется в печени, не связывается с белками плазмы крови и быстро проникает в различные органы, достигая Cmax в эпителии кишечника. Выводится с мочой в неизмененном виде. Cmax в крови и максимальное гипогликемизирующее действие отмечается через 2–4 ч после его приема. Период полураспада — 2,2–3,1 ч. В отличие от фенформина метформин не вызывает повышения АД и развития тахикардии.
Показания
сахарный диабет II типа (инсулиннезависимый) при неэффективности диетотерапии, особенно у больных с избыточной массой тела; как монотерапия или комбинированная терапия в сочетании с другими пероральными гипогликемизирующими средствами или сочетанно с инсулином для лечения взрослых; как монотерапия или комбинированная терапия с инсулином для лечения детей в возрасте старше 10 лет; снижение осложнений диабета у взрослых пациентов с сахарным диабетом II типа и избыточной массой тела, которые применяли метформин как препарат первой линии при неэффективности диетотерапии.
Применение
Монотерапия или комбинированная терапия в сочетании с другими пероральными гипогликемизирующими средствами
Взрослые. Обычно начальная доза составляет 500 или 850 мг метформина 2–3 раза в сутки во время или после приема пищи.
Через 10–15 дней проведенного лечения дозу необходимо корригировать согласно результатам измерений уровня глюкозы в плазме крови. Медленное повышение дозы способствует снижению побочных эффектов со стороны ЖКТ.
Максимальная рекомендованная доза составляет 3000 мг/сут, распределенная на 3 приема. В случае перехода на лечение метформином необходимо прекратить прием другого противодиабетического средства.
Комбинированная терапия с инсулином
Для достижения лучшего контроля уровня глюкозы в крови метформин и инсулин можно применять в виде комбинированной терапии. Обычно начальная доза составляет 500 или 850 мг метформина 2–3 раза в сутки, в то время как дозу инсулина подбирают согласно результатам измерения уровня глюкозы в крови.
Монотерапия или комбинированная терапия с инсулином
Дети. Метформин применяют у детей в возрасте старше 10 лет. Обычно начальная доза составляет 500 или 850 мг метформина 1 раз в сутки во время или после приема пищи. Через 10–15 дней проведенного лечения дозу необходимо корригировать согласно результатам определения уровня глюкозы в плазме крови.
Медленное повышение дозы способствует снижению побочных эффектов со стороны ЖКТ.
Максимальная рекомендованная доза составляет 2000 мг/сут, распределенная на 2–3 приема.
У пациентов пожилого возраста возможно ухудшение функции почек, поэтому дозу метформина необходимо подбирать на основе оценки функции почек, которую необходимо проводить регулярно.
Противопоказания
повышенная чувствительность к метформину; диабетический кетоацидоз, диабетическая прекома, кома; нарушения функции почек (клиренс креатинина <60 мл/мин); острые состояния, протекающие с риском развития нарушений функции почек: дегидратация, тяжелые инфекционные заболевания, шок; острые и хронические заболевания, которые могут приводить к развитию гипоксии (сердечная или дыхательная недостаточность, острый инфаркт миокарда, шок); печеночная недостаточность, острая алкогольная интоксикация, алкоголизм.
Побочные эффекты
диспептические явления (тошнота, метеоризм, диарея, металлический привкус во рту), проходящие самостоятельно в процессе дальнейшего лечения или при снижении дозы; возможно развитие лактатного ацидоза у пациентов группы риска.