Регулон (Regulon)
Регулон інструкція із застосування
Склад
Етинілестрадіол ................................................... 0,03 мг
Дезогестрел ........................................................ 0,15 мг
Допоміжні речовини: альфа-токоферол (all-rac-α-токоферол), магнію стеарат, кремнію діоксид колоїдний безводний, кислота стеаринова, повідон, крохмаль картопляний, лактози моногідрат;
cклад оболонки: пропіленгліколь, макрогол 6000, гіпромелоза.
Етинілестрадіол - 0,03 мг
Дезогестрел - 0,15 мг
Фармакологічні властивості
фармакодинаміка. Контрацептивна дія комбінованих пероральних контрацептивів (КПК) базується на взаємодії різних факторів, найважливішими з яких є пригнічення овуляції і зміни цервікальної секреції. Крім запобігання вагітності, КПК володіють певними позитивними властивостями, які, як і негативні ефекти (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ та ПОБІЧНА ДІЯ) можуть бути корисними при виборі методу контролю народжуваності. Вони сприяють встановленню регулярного менструального циклу, менструації перебігають менш болісно, з меншою інтенсивністю кровотечі. Остання обставина може знижувати частоту розвитку залізодефіциту.
Крім того, існують докази того, що при високих дозах КПК (0,05 мг етинілестрадіолу) зменшується частота виникнення доброякісних пухлин молочних залоз, кіст яєчників, запальних захворювань органів таза, позаматкової вагітності, раку ендометрія і раку яєчників. Але ще не підтверджено, чи стосується це також застосування КПК у низьких дозах.
Фармакокінетика.
Дезогестрел
Всмоктування. Дезогестрел, що застосовується перорально, швидко та повністю всмоктується та перетворюється на етоногестрел. Пікові концентрації у сироватці крові досягаються приблизно протягом 1,5 год. Біодоступність становить 62–81%.
Розподіл. Етоногестрел зв’язується із сироватковим альбуміном та глобуліном, що зв’язує статеві гормони (ГЗСГ). Тільки 2–4% від загальної кількості препарату в сироватці крові присутні у вигляді вільного стероїду, а 40–70% специфічно зв’язані з ГЗСГ. Спричинене етинілестрадіолом збільшення ГЗСГ впливає на розподіл між білками сироватки крові, збільшуючи фракцію, зв’язану ГЗСГ, та зменшуючи фракцію, зв’язану альбуміном. Об’єм розподілу дезогестрелу — 5 л/кг.
Біотрансформація. Етоногестрел повністю розпадається відомими шляхами метаболізму стероїдів. Швидкість виведення метаболітів із сироватки крові становить приблизно 2 мл/хв/кг. Взаємодії етоногестрелу з етинілестрадіолом, що приймається супутньо, не виявлено.
Виведення. Рівні етоногестрелу в сироватці крові зменшуються у два етапи. Кінцевий етап виведення характеризується Т½ близько 30 год. Дезогестрел та його метаболіти виводяться з сечею і жовчю у співвідношенні 6:4.
Рівноважний стан. На фармакокінетику етоногестрелу впливає вміст ГЗСГ у сироватці крові, який збільшується втричі при прийомі етинілестрадіолу. При щоденному прийомі рівноважний стан досягається у другій половині циклу, коли сироваткова концентрація етоногестрелу збільшується у 2–3 рази.
Етинілестрадіол
Всмоктування. Після перорального застосування етинілестрадіол швидко і майже повністю всмоктується. Cmaxу плазмі крові досягається приблизно через 1–2 год. Абсолютна біодоступність препарату внаслідок пресистемної кон’югації та ефекту першого проходження становить близько 60%.
Розподіл. Етинілестрадіол характеризується сильним, але неспецифічним зв’язуванням із сироватковим альбуміном (приблизно 98,5%) і спричиняє підвищення сироваткової концентрації ГЗСГ. Очікуваний об’єм розподілу становить 5 л/кг.
Біотрансформація. Етинілестрадіол зазнає пресистемної кон’югації у слизовій оболонці тонкої кишки й печінці. Етинілестрадіол в основному метаболізується шляхом ароматичного гідроксилювання, але при цьому утворюється і багато інших гідроксильованих і метильованих метаболітів, які виявляються у вигляді вільних метаболітів, а також у вигляді кон’югованих сульфатів та глюкуронідів. Швидкість метаболічного кліренсу становить приблизно 5 мл/хв/кг.
In vitro етинілестрадіол є оборотним інгібітором CYP 2C19, CYP 1A1 та CYP 1A2, а також необоротним інгібітором CYP 3A4/5, CYP 2C8 та CYP 2J2.
Виведення. Рівень етинілестрадіолу у сироватці крові знижується двофазно, кінцевий етап виведення характеризується Т½ приблизно 24 год. Етинілестрадіол не виводиться з організму у незміненому вигляді, його метаболіти виводяться з сечею і жовчю у співвідношенні 4:6. Т½ метаболітів становить приблизно одну добу.
Рівноважний стан. Рівноважний стан досягається через 3–4 дні, коли концентрація препарату в сироватці крові приблизно на 30–40% вища порівняно з одноразовою дозою.
Показання Регулон
пероральна контрацепція.
Перед призначенням препарату Регулон слід оцінити наявні у жінки індивідуальні фактори ризику, особливо ті, що стосуються ризику венозної тромбоемболії (ВТЕ), а також порівняти ризик венозних тромбоемболічних ускладнень при прийомі препарату Регулон із ризиком при прийомі інших комбінованих гормональних контрацептивів (КГК) (див. ПРОТИПОКАЗАННЯ й ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
Застосування Регулон
дози. Прийом таблеток розпочинати з першого дня менструального циклу і приймати по 1 таблетці на добу протягом 21 дня без перерви, у разі можливості — в один і той же час доби. Потім слід зробити 7-денну перерву, під час якої відбувається кровотеча відміни. На наступний день після 7-денної перерви (через 4 тиж після прийому першої таблетки, у той же день тижня) відновлюють прийом препарату з наступної блістерної упаковки, що також містить 21 таблетку, навіть якщо кровотеча не припинилася. Такої схеми прийому слід дотримуватися, поки існує необхідність у контрацепції. При дотриманні вказівок лікаря контрацептивний ефект зберігається і на час 7-денної перерви у прийомі таблеток.
Таблетки необхідно приймати внутрішньо, у порядку, зазначеному на блістерній упаковці.
Перший прийом препарату Регулон
Якщо раніше гормональні контрацептиви не застосовувалися (в останній місяць). Прийом першої таблетки Регулон слід розпочинати з першого дня менструального циклу, у цьому випадку не потрібно використовувати додаткові методи контрацепції.
Прийом таблеток можна розпочинати і з 2 до 5-го дня менструації, але в цьому випадку в першому циклі застосування препарату слід використовувати додаткові (бар’єрні) методи контрацепції в перші 7 діб прийому таблеток.
Якщо пройшло більше 5 днів після початку менструації, потрібно відкласти початок прийому препарату Регулон до наступної менструації.
При переході з КГК (КПК, вагінального кільця або трансдермального пластиру). Бажано, щоб жінка почала прийом таблеток Регулон на наступний день після прийому останньої активної таблетки попереднього КПК; у таких випадках прийом таблеток Регулон не слід розпочинати пізніше наступного дня після звичної перерви у прийомі таблеток або прийому неактивних таблеток попереднього КПК. При переході з вагінального кільця або трансдермального пластиру прийом таблеток Регулон бажано розпочинати в день видалення попереднього засобу; у таких випадках прийом таблеток Регулон слід розпочинати не пізніше запланованої процедури заміни.
При належному застосуванні попереднього методу контрацепції, а також при підтвердженні відсутності вагітності зміна методу контрацепції може проводитися в будь-який день циклу. Не слід перевищувати тривалість рекомендованої перерви в прийомі раніше використовуваного для контрацепції препарату.
При переході з інших препаратів, які містять лише прогестаген (міні-пілі, ін’єкції, імпланти) або внутрішньоматкової системи з прогестогеном. Жінка, яка приймає міні-пілі (препарати, що містять тільки прогестерон), може почати прийом препарату Регулон у будь-який день; у разі імпланта або внутрішньоматкової системи — у день їх видалення; при застосуванні ін’єкцій — замість наступної ін’єкції, проте у всіх цих випадках у перші 7 днів прийому таблеток рекомендується використовувати додатковий метод контрацепції.
Після аборту в І триместрі вагітності. Застосування препарату Регулон слід розпочати негайно в той же день після операції або викидня. У такому випадку немає необхідності застосовувати додаткові засоби контрацепції.
Після пологів або аборту у ІІ триместрі вагітності. Прийом пероральних контрацептивів жінкам, які не годують грудьми, слід розпочинати на 21–28-й день після пологів або аборту у ІІ триместрі. Застосування додаткових методів контрацепції у цьому випадку не потрібно.
У разі, якщо застосування препарату Регулон було розпочато пізніше, у перші 7 діб прийому слід використовувати додаткові методи контрацепції.
У разі, якщо після пологів вже був статевий контакт, прийом таблеток слід відкласти до першої менструації.
Примітка: жінкам, які годують грудьми, не слід приймати КПК, оскільки це може призвести до зменшення кількості грудного молока (див. Застосування у період вагітності або годування грудьми).
Прийом пропущених таблеток. Якщо після пропуску прийому таблетки минуло не більше 12 год, протизаплідна дія препарату не послаблюється. Необхідно якнайшвидше прийняти пропущену таблетку, а далі продовжити прийом препарату у звичний час.
Якщо після пропуску таблетки пройшло більше 12 год, протизаплідна дія препарату може послабитися. У разі пропуску необхідно враховувати два основних правила:
1. Не припиняти прийом таблеток більше ніж на 7 днів.
2. Для досягнення достатнього пригнічення гіпоталамо-гіпофізарно-яєчникової системи необхідно 7 днів безперервного застосування препарату.
Відповідно до цього при прийомі таблеток необхідно керуватися наступними рекомендаціями.
Тиждень 1-й. Необхідно якнайшвидше прийняти пропущену таблетку, навіть якщо це означатиме прийом двох таблеток одночасно. Потім слід продовжити регулярний прийом у звичний час доби. При цьому протягом наступних 7 діб потрібно використовувати додатковий бар’єрний метод контрацепції (наприклад презерватив). Якщо у попередні 7 діб відбувся статевий контакт, слід враховувати можливість настання вагітності. Чим більше пропущено таблеток і чим ближче до перерви були пропуски, тим вищий ризик настання вагітності.
Тиждень 2-й. Необхідно якнайшвидше прийняти пропущену таблетку, навіть якщо це означатиме прийом двох таблеток одночасно. Потім слід продовжити регулярний прийом у звичний час доби. За умови правильного застосування протягом 7 діб до пропуску таблетки необхідності в додаткових заходах контрацепції немає, але в іншому випадку або якщо пропущено більше 1 таблетки, слід застосовувати додатковий метод контрацепції протягом 7 діб.
Тиждень 3-й. Ризик послаблення протизаплідної дії неминучий з огляду на близькість перерви у прийомі таблеток. Однак цьому можна запобігти коригуванням режиму прийому таблеток. За умови правильного прийому всіх таблеток протягом 7 діб до пропуску таблетки необхідності в додаткових заходах контрацепції немає, якщо використовується один із двох наведених нижче варіантів. У іншому випадку жінці рекомендується керуватися першим варіантом і одночасно застосовувати додатковий метод контрацепції протягом 7 діб.
1. Якнайшвидше прийняти пропущену таблетку, навіть якщо це означатиме прийом двох таблеток одночасно. Потім слід продовжити регулярний прийом у звичний час доби. Необхідно почати застосування таблеток із нової блістерної упаковки одразу після прийому останньої таблетки з поточної блістерної упаковки, тобто не робити перерви після прийому таблеток із попередньої блістерної упаковки. Настання менструальної кровотечі до закінчення прийому другої упаковки таблеток малоймовірне, але під час прийому таблеток можуть з’являтися мажучі виділення або проривні кровотечі.
2. Жінці можна також порадити припинити прийом таблеток з поточної блістерної упаковки. У цьому випадку слід витримати 7-денну перерву, включаючи ті дні, коли вона забула прийняти таблетки, і потім почати прийом таблеток з нової блістерної упаковки.
Якщо жінка забула прийняти таблетки і потім менструальна кровотеча під час першої перерви у прийомі таблеток не настала, слід враховувати можливість настання вагітності.
Рекомендації при шлунково-кишкових розладах. У разі тяжких шлунково-кишкових розладів всмоктування препарату може бути неповним, у цьому випадку слід застосовувати додаткові методи контрацепції.
У разі блювання, що виникло протягом 3−4 год після прийому таблеток, слід керуватися рекомендаціями щодо пропуску прийому таблеток, зазначених у пункті Пропущені таблетки (див. вище). Якщо жінка не хоче змінювати звичний прийом препарату, їй слід прийняти додаткову таблетку(-и) з іншої блістерної упаковки.
Як змістити або відтермінувати менструальний цикл. Відтермінування менструального циклу не є показанням до застосування даного препарату. Проте якщо у виняткових випадках необхідно відтермінувати менструальний цикл, жінка повинна продовжити прийом таблеток з нової блістерної упаковки препарату Регулон без передбаченої перерви у прийомі. Відтермінування може тривати стільки, скільки бажає жінка, поки не закінчаться таблетки з другої блістерної упаковки. На тлі відтермінування менструації у жінки можуть виникати мажучі виділення або проривні кровотечі. Надалі, після планової 7-денної перерви, регулярний прийом препарату Регулон може бути продовжений.
Щоб змістити час настання менструації на інший день тижня, рекомендується скоротити тривалість перерви на бажану кількість днів. Чим коротшою буде перерва, тим вищий ризик того, що кровотеча відміни не розвинеться, а на тлі прийому наступної упаковки будуть виникати мажучі виділення і проривні кровотечі (у період відкладеної менструації).
Діти. Безпека і ефективність дезогестрелу у підлітків віком до 18 років не встановлена. Даних нема.
Протипоказання
КГК не слід застосовувати при станах, зазначених нижче. При виникненні такого стану вперше під час прийому КГК його застосування слід негайно припинити.
• Встановлена вагітність або можлива вагітність.
• Наявність або ризик виникнення ВТЕ.
– ВТЕ на даний час, зокрема внаслідок терапії антикоагулянтами, або в анамнезі (наприклад тромбоз глибоких вен (ТГВ) або тромбоемболія легеневої артерії (ТЕЛА).
– Відома спадкова або набута схильність до венозної тромбоемболії, така як резистентність до активованого протеїну С (у тому числі мутація фактора V Лейдена), недостатність антитромбіну III, недостатність протеїну С, недостатність протеїну S.
– Велике оперативне втручання з тривалою іммобілізацією (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
– Високий ризик ВТЕ внаслідок наявності множинних факторів ризику (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
• Наявність або ризик розвитку артеріальної тромбоемболії (АТЕ).
– Наявність АТЕ на даний час або в анамнезі (наприклад інфаркт міокарда) або продромальний стан (наприклад стенокардія).
– Цереброваскулярні захворювання — інсульт на даний час або в анамнезі, або продромальний стан (наприклад, транзиторна ішемічна атака (ТІА)).
– Встановлена спадкова або набута схильність до АТЕ, така як гіпергомоцистеїнемія, та наявність антифосфоліпідних антитіл (антикардіоліпінові антитіла, вовчаковий антикоагулянт).
– Наявність в анамнезі мігрені з вогнищевими неврологічними симптомами.
– Високий ризик розвитку АТЕ внаслідок наявності множинних факторів ризику (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ) або наявність одного з наступних серйозних факторів ризику: цукровий діабет із судинними ускладненнями; тяжка АГ; тяжка дисліпопротеїнемія.
• Наявність панкреатиту на даний час або в анамнезі, пов’язаного з тяжкою гіпертригліцеридемією.
• Наявність тяжкого захворювання печінки на даний час або в анамнезі, поки показники функції печінки не повернуться до норми.
• Наявність пухлин печінки на даний час або в анамнезі (доброякісних або злоякісних).
• Відомі або підозрювані злоякісні пухлини (наприклад статевих органів або молочних залоз), які є залежними від статевих гормонів.
• Гіперплазія ендометрія.
• Вагінальна кровотеча невстановленої етіології.
• Підвищена чутливість до діючих речовин або до будь-якої з допоміжних речовин препарату.
• Регулон протипоказаний для одночасного застосування з лікарськими засобами, що містять омбітасвір/паритапревір/ритонавір і дасабувір, лікарськими засобами, що містять глекапревір/пібрентасвір або софосбувір/велпатасвір/воксилапревір (див. ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Побічна дія
опис окремих побічних реакцій. Збільшення ризику розвитку артеріальних і венозних тромботичних і тромбоемболічних ускладнень, включаючи інфаркт міокарда, інсульт, транзиторні ішемічні атаки, венозний тромбоз і тромбоемболію легеневої артерії, було відзначено у жінок, які застосовують комбіновані пероральні контрацептиви. Більш детальна інформація викладена у розділі ОСОБЛИВОСТІ ЗАСТОСУВАННЯ.
Крім того, при застосуванні КПК спостерігалися інші небажані явища, такі як АГ, гормонозалежні пухлини (наприклад пухлини печінки, молочної залози), хлоазма, про що докладно описано у розділі ОСОБЛИВОСТІ ЗАСТОСУВАННЯ.
Як і при застосуванні будь-яких КПК, може спостерігатися зміна характеру менструальної кровотечі, особливо в перший місяць застосування. Можуть спостерігатися зміни частоти кровотеч (повне зникнення, зниження або збільшення частоти), інтенсивності (зниження або збільшення) або тривалості.
Можливі побічні реакції, описані у жінок, які приймали КПК, що містять 0,15 мг дезогестрелу і 0,03 мг етинілестрадіолу (як у препараті Регулон), а також загальні для КПК побічні реакції наведені в таблиці нижче1. Усі побічні реакції класифіковані за системами органів і за частотою виникнення: дуже часті (≥1/10), часті (≥1/100−<1/10), нечасті (≥1/1000−<1/100), поодинокі (≥1/10 000−<1/1000) та частота невідома (неможливо визначити за наявними даними).
Таблиця 1.
| Класи систем органів | Часто | Нечасто | Поодинокі | Частота невідома |
| З боку імунної системи | Гіперчутливість | Посилення симптомів спадкового та набутого ангіоневротичного набряку | ||
| З боку обміну речовин і харчування | Затримка рідини | |||
| Психічні порушення | Пригнічений настрій, зміна настрою | Зниження лібідо | Підвищення лібідо | |
| З боку нервової системи | Головний біль | Мігрень | ||
| З боку органів зору | Непереносимість контактних лінз | |||
| З боку судин | ВТЕ, АТЕ | |||
| З боку ШКТ | Нудота, біль у животі | Блювання, діарея | ||
| З боку шкіри та підшкірної клітковини | Висипання, кропив’янка | Вузликова еритема, мультиформна еритема | ||
| З боку репродуктивної системи та молочних залоз | Болючість молочних залоз, біль у молочних залозах | Збільшення молочних залоз | Вагінальні виділення, виділення з молочних залоз | |
| Загальні розлади та реакції у місці введення | Збільшення маси тіла | Зменшення маси тіла | ||
1Для опису конкретних побічних реакцій наведено найбільш відповідний термін MedDRA. Синоніми або пов’язані з побічною реакцією стани не зазначені, однак їх слід враховувати.
Взаємодії. Проривні кровотечі та/або неефективність контрацептивного засобу можуть бути результатами взаємодії пероральних контрацептивів з іншими лікарськими засобами, які індукують макросомальні ферменти (див. ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Особливості застосування
попередження. При наявності будь-якого із зазначених нижче станів або факторів ризику з жінкою слід обговорити обґрунтованість необхідності застосування препарату Регулон.
У разі загострення перебігу або при проявах будь-яких станів або факторів ризику жінкам рекомендується звернутися до свого лікаря і обговорити з ним можливість припинення застосування препарату Регулон.
1. Порушення з боку системи кровообігу. Ризик виникнення ВТЕ. Застосування КГК підвищує ризик розвитку ВТЕ у пацієнтів, які їх приймають, порівняно з тими, хто не приймає ці препарати.
Застосування препаратів, що містять левоноргестрел, норгестимат або норетистерон, пов’язані з нижчим ризиком виникнення ВТЕ. Інші препарати, такі як Регулон, можуть вдвічі збільшити ризик розвитку ВТЕ. Рішення про застосування препарату, який не належить до засобів із найменшим ризиком виникнення ВТЕ, слід приймати тільки після бесіди з жінкою. Необхідно переконатися, що вона усвідомлює ризик виникнення ВТЕ, пов’язаний із застосуванням препарату Регулон, ступінь впливу наявних у неї факторів ризику на рівень вищезазначеного ризику і той факт, що ризик виникнення ВТЕ є найвищим протягом першого року застосування препарату. Крім того, існують дані, що ризик підвищується при поновленні прийому КГК після перерви тривалістю 4 тиж і більше.
За рік ВТЕ розвивається приблизно у 2 із 10 000 невагітних і тих жінок, які не застосовують КГК. Однак індивідуальний ризик жінки може бути набагато вищим з огляду на наявні у неї фактори ризику (див. нижче).
За оцінкою1, із 10 000 жінок, які застосовують КГК, що містять дезогестрел, у 9–12 з них протягом року розвивається ВТЕ (порівняно приблизно з 62 випадками серед жінок, які застосовують КГК, що містять левоноргестрел).
В обох випадках кількість ВТЕ за рік виявляється меншою, ніж кількість, очікувана в період вагітності або в післяпологовий період. ВТЕ може призвести до летального кінця в 1–2% випадків.
1Такі значення частоти отримали шляхом аналізу сукупності даних епідеміологічних досліджень, використовуючи відносні ризики для різних препаратів порівняно з такими для КГК, що містять левоноргестрел.
2Медіана діапазону 5–7 на 10 000 жінко-років ґрунтується на відносному ризику для КГК, що містять левоноргестрел, порівняно з тими, які їх не застосовують, і становить приблизно 2,3–3,6.
Кількість випадків ВТЕ на 10 000 жінок на рік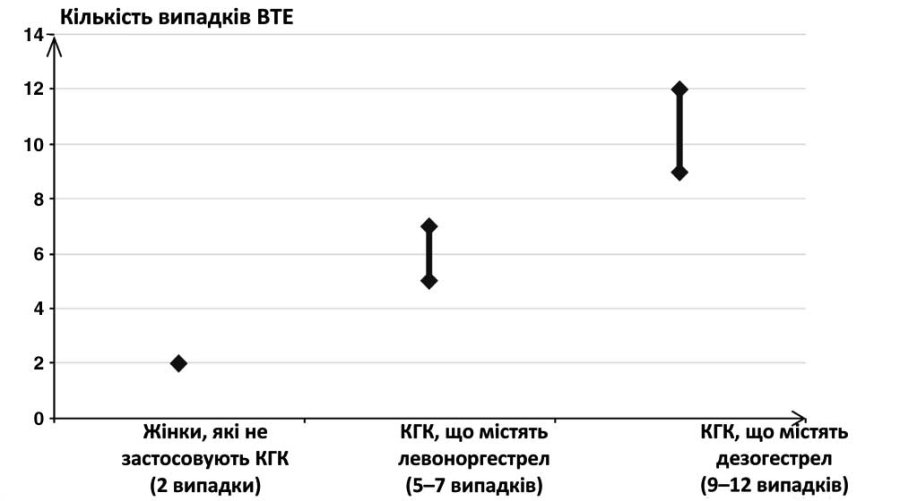
У поодиноких випадках повідомлялося про розвиток у жінок, які приймають КГК, тромбозу інших судин (наприклад печінкових, мезентеріальних, ниркових або ретинальних вен і артерій).
Фактори ризику розвитку ВТЕ. На тлі застосування КГК ризик розвитку венозних тромбоемболічних ускладнень може значно збільшуватися у жінок з додатковими факторами ризику, особливо при наявності множинних факторів ризику (табл. 2).
Препарат Регулон протипоказаний жінкам із наявністю множинних факторів ризику, на підставі яких її можна віднести до групи високого ризику розвитку венозного тромбозу (див. ПРОТИПОКАЗАННЯ). Якщо жінка має більше одного фактора ризику, зростання ризику може бути більшим, ніж сума ризиків, асоційованих із кожним окремим фактором, у такому випадку слід враховувати загальний ризик розвитку ВТЕ. КГК не слід призначати, якщо співвідношення користь/ризик оцінюється як негативне (див. ПРОТИПОКАЗАННЯ).
Таблиця 2
Фактори ризику розвитку ВТЕ
| Фактор ризику | Примітка |
| Ожиріння (індекс маси тіла >30 кг/м2) | Ризик значно підвищується при збільшенні індексу маси тіла. Особливо потребує уваги при наявності у жінок інших факторів ризику |
| Тривала іммобілізація, велике оперативне втручання, будь-яка операція на нижніх кінцівках або органах малого таза, нейрохірургічні втручання або великі травми. Примітка: тимчасова мобілізація, включаючи повітряний переліт більше 4 год, також може бути фактором ризику ВТЕ, особливо для жінок з іншими факторами ризику | У таких випадках рекомендується припинити застосування пластиру/таблеток/вагінального кільця (у разі планового оперативного втручання — не менше ніж за 4 тиж) і не відновлювати застосування раніше ніж через 2 тиж після повного відновлення рухової активності. Щоб уникнути небажаної вагітності, необхідно застосовувати інші методи контрацепції. Якщо прийом препарату Регулон не був припинений заздалегідь, розглядають можливість проведення антитромботичної терапії |
| Сімейний анамнез (випадки ВТЕ у найближчих родичів — братів, сестер або батьків, особливо у відносно молодому віці, тобто у віці до 50 років) | Якщо виникає підозра на спадкову схильність, жінка повинна бути направлена на консультацію до фахівця до прийняття рішення про використання будь-якого КГК |
| Інші стани, пов’язані з ВТЕ | Рак, системний червоний вовчак, гемолітико-уремічний синдром, хронічне запальне захворювання кишечнику (хвороба Крона або виразковий коліт) та серпоподібноклітинна анемія |
| Збільшення віку | Особливо понад 35 років |
Немає єдиної думки щодо можливого впливу варикозного розширення вен та поверхневого тромбофлебіту на розвиток або прогресування венозного тромбозу.
Слід також враховувати, що ризик тромбоемболічних ускладнень збільшується в період вагітності та в перші 6 тиж після пологів (див. Застосування у період вагітності або годування грудьми).
Симптоми ВТЕ. Жінки повинні бути поінформовані про те, що в разі виникнення симптомів ВТЕ їм слід звернутися за невідкладною медичною допомогою і повідомити медичному працівнику про застосування КГК.
Симптомами тромбозу глибоких вен (ТГВ) можуть бути:
– однобічний набряк ноги та/або стопи або ділянки уздовж вени на нозі;
– біль або підвищена чутливість у нозі, що може відчуватися тільки при стоянні або ходьбі;
– відчуття жару в ураженій нозі; почервоніння або зміна кольору шкіри на нозі.
Симптомами емболії легеневої артерії (ЕЛА) можуть бути:
– раптова задишка з невідомої причини або прискорене дихання;
– раптовий кашель без очевидної причини, можливо з кров’ю;
– гострий біль у грудній клітці;
– переднепритомний стан або запаморочення;
– часте або неритмічне серцебиття.
Деякі з цих симптомів (наприклад, задишка, кашель) є неспецифічними і можуть бути помилково прийняті за більш поширені або менш тяжкі захворювання (наприклад інфекції дихальних шляхів).
Інші ознаки емболії судин можуть включати: раптовий біль, набряк та незначне посиніння кінцівки.
У разі емболії судин ока симптоми можуть варіювати від нечіткості зору (без больових відчуттів), яка може прогресувати, до втрати зору. Іноді повна втрата зору розвивається майже миттєво.
Ризик розвитку артеріальної тромбоемболії (АТЕ). Результати епідеміологічних досліджень дозволили асоціювати застосування КГК з підвищеним ризиком розвитку артеріальних тромбоемболічних ускладнень (інфаркт міокарда) або порушенням мозкового кровообігу (наприклад транзиторне порушення мозкового кровообігу, інсульт). Випадки АТЕ можуть призводити до летальних наслідків.
Фактори ризику розвитку АТЕ. Ризик розвитку АТЕ або порушень мозкового кровообігу при застосуванні КГК зростає у жінок із факторами ризику (табл. 3). Препарат Регулон протипоказаний жінкам з одним серйозним фактором ризику або множинними факторами ризику розвитку АТЕ, на основі яких її можна віднести до групи високого ризику розвитку АТЕ (див. ПРОТИПОКАЗАННЯ). Якщо жінка має більше одного фактора ризику, зростання ризику може бути більшим, ніж сума ризиків, асоційованих з кожним окремим фактором, тому слід враховувати загальний ризик розвитку АТЕ. КГК не слід призначати, якщо співвідношення користь/ризик оцінюється як негативне (див. ПРОТИПОКАЗАННЯ).
Таблиця 3
Фактори ризику розвитку АТЕ
| Фактор ризику | Примітка |
| Збільшення віку | Особливо понад 35 років |
| Паління | Жінкам слід наполегливо рекомендувати відмовитися від паління, якщо вони бажають застосовувати КГК. Жінкам віком від 35 років, які не відмовилися від паління, слід наполегливо рекомендувати інший метод контрацепції |
| АГ | |
| Ожиріння (індекс маси тіла >30 кг/м2) | Ризик значно підвищується при збільшенні індексу маси тіла. Особливо потребує уваги при наявності у жінок додаткових факторів ризику |
| Сімейний анамнез (випадки АТЕ у найближчих родичів — братів, сестер або батьків, особливо у відносно ранньому віці, тобто у віці до 50 років) | При підозрі на спадкову схильність жінка повинна бути направлена на консультацію до фахівця до прийняття рішення щодо застосування будь-якого КГК |
| Мігрень | Підвищення частоти або тяжкості перебігу мігрені під час застосування КГК (що може бути провісником порушення мозкового кровообігу) може стати обґрунтуванням для негайного припинення застосування препарату |
| Інші стани, асоційовані з небажаними реакціями з боку судин | Цукровий діабет, гіпергомоцистеїнемія, вади клапанів серця і фібриляція передсердь, дисліпопротеїнемія та системний червоний вовчак |
Симптоми ATE. Жінки повинні бути поінформовані про те, що в разі виникнення нижчезазначених симптомів їм слід терміново звернутися за невідкладною медичною допомогою і повідомити медичному працівнику про застосування КГК.
Симптомами порушення мозкового кровообігу можуть бути:
– раптове оніміння обличчя, слабкість або оніміння кінцівок, особливо однобічне;
– раптове порушення ходи, запаморочення, втрата рівноваги або координації;
– раптова сплутаність свідомості, порушення мовлення або розуміння;
– раптове погіршення зору на одне або обидва ока;
– раптовий сильний або тривалий головний біль без визначеної причини;
– втрата свідомості або непритомність із судомами або без.
Тимчасовість симптомів може свідчити про транзиторну ішемічну атаку (ТІА).
Симптомами інфаркту міокарда можуть бути:
– біль, дискомфорт, тиск, тяжкість, відчуття стискання або розпирання у грудях, руці або за грудниною;
– дискомфорт з іррадіацією у спину, нижню щелепу, горло, руку, шлунок;
– відчуття переповнення шлунка, порушення травлення або ядуха;
– посилене потовиділення, нудота, блювання або запаморочення;
– сильна слабкість, неспокій або задишка;
– швидке або неритмічне серцебиття.
2. Пухлини. Відомо, що тривале застосування пероральних контрацептивів є фактором ризику розвитку раку шийки матки у жінок, інфікованих вірусом папіломи людини (ВПЛ). Проте це твердження все ще залишається суперечливим, оскільки остаточно не з’ясовано, наскільки результати досліджень враховують вплив супутніх факторів ризику (наприклад відмінності в кількості статевих партнерів або використання методів бар’єрної контрацепції).
Метааналіз 54 міжнародних досліджень вказує на незначне підвищення відносного ризику (ВР=1,24) розвитку раку молочної залози у жінок, які застосовують КГК. Цей підвищений ризик поступово зникає протягом 10 років після припинення застосування КГК. Оскільки рак молочної залози у жінок віком до 40 років зустрічається рідко, збільшення кількості випадків діагностики раку молочної залози у жінок, які застосовують нині або нещодавно застосовували КГК, незначне щодо рівня загального ризику раку молочної залози. Результати цих досліджень не надають доказів існування причинно-наслідкового зв’язку. Підвищення ризику може бути зумовлене як більш ранньою діагностикою раку молочної залози у жінок, які застосовують КПК, так і біологічною дією КПК або поєднанням обох факторів. Помічено тенденцію, що злоякісні пухлини молочної залози, виявлені у жінок, які коли-небудь приймали КПК, зазвичай клінічно менш виражені, ніж у жінок, які ніколи не застосовували КПК.
У поодиноких випадках у жінок, які застосовують КПК, спостерігалися доброякісні, а ще рідше — злоякісні пухлини печінки. У окремих випадках ці пухлини спричиняли небезпечну для життя внутрішньочеревну кровотечу із загрозою для життя. У разі виникнення скарг на сильний біль в епігастральній ділянці, при збільшенні печінки або ознаках внутрішньочеревної кровотечі при диференціальній діагностиці слід враховувати можливість наявності пухлини печінки у жінок, які приймають КПК.
3. Інші стани. Депресивний настрій і депресія є частими побічними реакціями при застосуванні гормональних контрацептивів (див. ПОБІЧНА ДІЯ). Депресія може бути тяжкою і є відомим фактором ризику суїцидальної поведінки та самогубства. Жінок слід інформувати про необхідність звернутися до лікаря у разі перепадів настрою і симптомів депресії, навіть якщо вони виникають невдовзі після початку лікування.
Екзогенні естрогени можуть індукувати або посилювати симптоми спадкового та набутого ангіоневротичного набряку.
У жінок із гіпертригліцеридемією або сімейним анамнезом гіпертригліцеридемії при застосуванні КГК слід враховувати можливий підвищений ризик розвитку панкреатиту.
Хоча у багатьох жінок, які застосовують КПК, було помічено незначне підвищення АТ, клінічно значиме підвищення відзначається рідко. Взаємозв’язку між застосуванням КПК та клінічно значущою АГ не виявлено. Однак у разі клінічно значущої АГ, що продовжується на тлі застосування КПК, доцільно відмінити застосування КПК і розпочати лікування АГ. При необхідності прийом КПК може бути поновлений, якщо за допомогою гіпотензивної терапії вдалося досягти нормальних значень АТ.
Повідомлялося про виникнення або загострення зазначених нижче захворювань у період вагітності та при застосуванні КПК, але їх взаємозв’язок із застосуванням КПК не є остаточно доведеним: жовтяниця та/або свербіж, пов’язані з холестазом; утворення каменів у жовчному міхурі; порфірія; системний червоний вовчак; гемолітико-уремічний синдром; хорея Сиденгама; герпес вагітних; втрата слуху, пов’язана з отосклерозом.
Гострі або хронічні порушення функції печінки можуть потребувати відміни КГК, поки показники функції печінки не повернуться до норми. Рецидив холестатичної жовтяниці, що вперше виник у період вагітності або при попередньому застосуванні статевих стероїдних гормонів, потребує припинення застосування КПК.
Незважаючи на те що КГК можуть впливати на периферичну інсулінорезистентність і толерантність до глюкози, немає даних щодо потреби змінювати терапевтичний режим у жінок, хворих на цукровий діабет, які приймають КПК. Проте пацієнтки з цукровим діабетом, які приймають КПК, повинні бути під пильним медичним наглядом.
Із застосуванням КГК була пов’язана підвищена ймовірність розвитку неспецифічного виразкового коліту та хвороби Крона.
Іноді може розвиватися хлоазма (особливо у жінок із хлоазмою під час вагітності в анамнезі). Жінкам зі схильністю до хлоазми слід уникати впливу сонячних променів або ультрафіолетового випромінювання під час застосування КГК.
При виборі методу(-ів) контрацепції слід враховувати всю наведену вище інформацію.
Медичне обстеження/консультація. До початку застосування або повторного призначення препарату Регулон слід провести ретельний збір анамнезу (включаючи сімейний анамнез) і виключити вагітність. Необхідно виміряти АТ, провести фізикальне обстеження, керуючись інформацією про протипоказання (див. ПРОТИПОКАЗАННЯ) та особливими вказівками і запобіжними заходами (див. ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
Важливо звернути увагу жінок на ризик виникнення венозного та артеріального тромбозу, включаючи ризик застосування препарату Регулон порівняно з іншими КГК, на симптоми ВТЕ та АТЕ, а також на встановлені фактори ризику та необхідні дії в разі підозри на розвиток тромбозу. Необхідно, щоб жінка уважно прочитала інструкцію для медичного застосування і дотримувалася зазначених у ній рекомендацій. Частота і характер оглядів повинні ґрунтуватися на існуючих нормах медичної практики з урахуванням індивідуальних особливостей кожної жінки.
Слід попередити жінку, що гормональні контрацептиви не захищають від ВІЛ-інфекції (СНІДу) та інших захворювань, що передаються статевим шляхом.
Зниження ефективності контрацепції. Ефективність КГК може знижуватися у випадку пропуску прийому таблеток, розладів ШКТ (див. ЗАСТОСУВАННЯ) або при одночасному застосуванні інших лікарських засобів (див. ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
У зв’язку з ризиком зменшення концентрації препарату Регулон у плазмі крові, а також зниження клінічних ефектів, слід уникати його одночасного застосування з рослинними препаратами, що містять у своєму складі звіробій (Hypericum perforatum) (див. ВЗАЄМОДІЯ З ІНШИМИ ЛІКАРСЬКИМИ ЗАСОБАМИ).
Контроль менструального циклу. На тлі застосування будь-яких КГК можуть спостерігатися нерегулярні кровотечі (мажучі кров’янисті виділення або проривна кровотеча), особливо протягом перших місяців застосування. Тому оцінка будь-яких нерегулярних кровотеч є значущою тільки після періоду адаптації, що становить приблизно 3 цикли.
У разі якщо нерегулярні кровотечі повторюються або розвиваються після попередніх регулярних циклів, слід звернути увагу на негормональні причини цих станів і виключити злоякісні новоутворення або вагітність. Може бути проведено діагностичний кюретаж.
У деяких жінок може не настати менструальна кровотеча під час перерви у прийомі пероральних контрацептивів. Якщо жінка застосовувала КГК згідно із вказівками, описаними в розділі ЗАСТОСУВАННЯ), то малоймовірно, що в неї настане вагітність. Проте якщо застосування КГК здійснювалося нерегулярно до відсутності першої кровотечі відміни або якщо менструальна кровотеча відсутня протягом двох циклів, перед продовженням застосування КГК необхідно виключити вагітність.
Регулон містить лактозу. Жінкам із такими рідкісними спадковими захворюваннями, як непереносимість галактози, повна лактазна недостатність або синдром глюкозо-галактозної мальабсорбції, не слід приймати цей лікарський засіб.
Застосування у період вагітності або годування грудьми
Вагітність. Препарат Регулон не застосовується в період вагітності. До початку застосування препарату Регулон слід виключити наявність вагітності. Якщо вагітність настала на тлі застосування препарату Регулон, його застосування слід негайно припинити.
Відповідно до результатів епідеміологічних досліджень частота розвитку вроджених аномалій у новонароджених, матері яких приймали пероральні контрацептиви до вагітності, не перевищує нормального рівня, крім того, у разі застосування пероральних контрацептивів на ранніх термінах вагітності тератогенного ефекту від їх прийому не спостерігалося.
При повторному призначенні препарату Регулон слід враховувати збільшення ризику розвитку ВТЕ у післяпологовому періоді (див. ЗАСТОСУВАННЯ та ОСОБЛИВОСТІ ЗАСТОСУВАННЯ).
Період годування грудьми. Прийом пероральних контрацептивів може зменшувати кількість грудного молока та змінювати його склад, більше того, ця група препаратів проникає у грудне молоко (проте немає доказів небажаного впливу на здоров’я дитини), у зв’язку з цим застосування препарату Регулон жінкам, які годують грудьми, не рекомендується.
Мала кількість стероїдних гормонів та/або їх метаболітів може проникати у грудне молоко, однак доказів небажаного впливу на здоров’я дитини немає.
Здатність впливати на швидкість реакції при керуванні транспортними засобами або іншими механізмами. Впливу КПК на здатність керувати транспортними засобами або іншими механізмами не виявлено.
Взаємодія з іншими лікарськими засобами
застереження. Для виявлення можливих лікарських взаємодій слід враховувати інформацію, що міститься в інструкціях для медичного застосування інших препаратів, які застосовуються одночасно.
Фармакодинамічні взаємодії. В процесі клінічних випробувань за участю пацієнтів, які отримували для лікування інфекцій вірусного гепатиту С (ВГС) лікарські засоби, що містять омбітасвір/паритапревір/ритонавір та дасабувір, із рибавірином або без нього, підвищення рівня трансаміназ (АлАТ) більше ніж у 5 разів вище верхньої межі норми (ВМН) виникало значно частіше у жінок, які застосовували лікарські засоби, що містять етинілестрадіол, такі як комбіновані гормональні контрацептиви (КГК). Підвищення рівня АлАТ також спостерігалося при застосуванні глекапревіру/пібрентасвіру або софосбувіру/велпатасвіру/воксилапревіру у жінок, які застосовували лікарські засоби, які містять етинілестрадіол, такі як КГК (див. ПРОТИПОКАЗАННЯ). Тому пацієнтки, які приймають лікарський засіб Регулон, повинні перейти на альтернативний метод контрацепції (наприклад на контрацепцію, що містить тільки прогестаген, або негормональні методи) до початку терапії цими комбінованими лікарськими засобами. Застосування лікарського засобу Регулон можна відновити через 2 тижні після завершення терапії за цими комбінованими схемами лікування.
Фармакокінетичні взаємодії
Вплив інших лікарських засобів на Регулон. Можлива взаємодія з лікарськими засобами, що індукують мікросомальні ферменти, у результаті чого може збільшуватися кліренс статевих гормонів, що може призвести насамперед до виникнення проривних кровотеч та/або неефективності контрацептивного засобу.
Тактика. Індукція ферментів може спостерігатися вже через кілька днів прийому. Максимальна індукція ферментів зазвичай спостерігається протягом декількох тижнів. Після відміни препарату індукція ферментів може зберігатися до 4 тиж.
Короткострокове лікування. Жінкам, які застосовують препарати — індуктори ферментів, додатково до КПК рекомендується тимчасово використовувати бар’єрний метод контрацепції або інший метод контрацепції. Бар’єрний метод контрацепції слід використовувати протягом всього періоду супутньої терапії і ще протягом 28 днів після її припинення. Якщо застосування препарату-індуктора триває після прийому останньої таблетки КПК з поточної упаковки, слід почати прийом таблеток з нової упаковки без звичної перерви у прийомі.
Довгострокове лікування. Жінкам, які отримують довготривалу терапію препаратами, що індукують ферментну систему печінки, рекомендовано використовувати інший негормональний надійний метод контрацепції.
У літературі описані такі взаємодії:
Субстанції, що призводять до збільшення кліренсу КПК (зниження ефективності КПК за рахунок індукції ферментів), наприклад: барбітурати, бозентан, карбамазепін, фенітоїн, примідон, рифампіцин і препарат для лікування вірусу імунодефіциту людини (ВІЛ) ритонавір, невірапін і ефавіренз, можливо, також фелбамат, гризеофульвін, окскарбазепін, топірамат та препарати, що містять звіробій продірявлений (Hypericum perforatum);
Субстанції, які мають варіабельний ефект на кліренс КПК: при одночасному застосуванні з КПК багато комбінацій інгібіторів протеази ВІЛ і ненуклеозидних інгібіторів зворотної транскриптази, в тому числі комбінації з інгібіторами протеази вірусу гепатиту C, можуть збільшувати або зменшувати концентрацію естрогенів або прогестинів у плазмі крові. Ефект цих змін може бути у деяких випадках клінічно значущим.
Тому для виявлення можливих лікарських взаємодій і пов’язаних з цим рекомендацій слід враховувати інформацію, що міститься в інструкціях для медичного застосування супутніх препаратів, призначених для лікування ВІЛ-інфекції/гепатиту С. У разі будь-яких сумнівів жінкам, які отримують інгібітори протеази або ненуклеозидні інгібітори зворотної транскриптази, слід використовувати додатковий бар’єрний метод контрацепції.
Діючі речовини, що знижують кліренс препарату Регулон (інгібітори ферментів). Клінічна значущість потенційної взаємодії з інгібіторами ферментів залишається нез’ясованою.
Одночасне застосування з потужними (наприклад, кетоконазол, ітраконазол, кларитроміцин) або помірними (наприклад, флуконазол, дилтіазем, еритроміцин) інгібіторами CYP 3A4 може призвести до підвищення сироваткових концентрацій естрогенів або гестагенів, у тому числі етоногестрелу.
Еторикоксиб у дозах від 60 до 120 мг/добу продемонстрував підвищення плазмових концентрацій етинілестрадіолу у 1,4–1,6 раза відповідно при одночасному застосуванні із КГК, що містить 0,035 мг етинілестрадіолу.
Вплив препарату Регулон на інші лікарські засоби. Пероральні контрацептиви можуть впливати на метаболізм інших лікарських засобів. Відповідно, у плазмі крові та в тканинах їх концентрації можуть як підвищуватися (наприклад циклоспорин), так і знижуватися (наприклад ламотриджин).
Клінічні дані свідчать про те, що етинілестрадіол пригнічує кліренс субстратів CYP 1A2, що, у свою чергу, викликає слабке (наприклад, при застосуванні теофіліну) або помірне (наприклад, при застосуванні тизанідину) підвищення їхніх плазмових концентрацій.
Інші взаємодії.
Лабораторні тести. Застосування стероїдних контрацептивів може впливати на результати окремих лабораторних аналізів, таких як біохімічні показники функції печінки, щитовидної залози, надниркових залоз і нирок, а також рівні транспортних білків плазми крові, таких як кортикостероїдзв’язувальний глобулін та фракції ліпідів/ліпопротеїнів, показники вуглеводного обміну, коагуляції та фібринолізу. Зазвичай зміни знаходяться у межах нормальних значень лабораторних показників.
Передозування
про серйозні побічні реакції, що розвиваються при передозуванні пероральних контрацептивів, не повідомлялося. Можливими симптомами в даному випадку можуть бути нудота, блювання, а також незначна вагінальна кровотеча у молодих дівчат. Таким чином, передозування препарату лікування не вимагає. Проте при виявленні передозування протягом 2–3 год або при прийомі великої кількості таблеток може бути проведено промивання шлунка. Специфічного антидоту не існує, слід проводити симптоматичну терапію.
Умови зберігання
при температурі не вище 30 °C. Зберігати в недоступному для дітей місці.

