Форма выпуска
Состав и формула
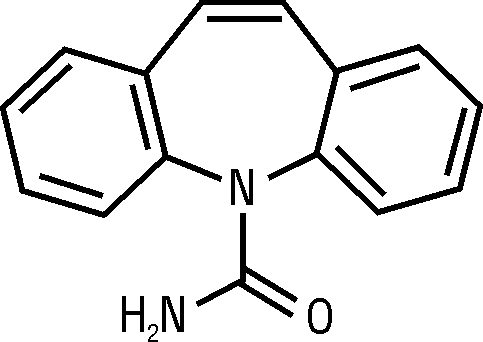
USPDDN, HSDB, MeSH, RTECS: 5H-дибенз(b,f)азепин-5-карбоксамид.
Фармакологические свойства
противосудорожное средство, производное трициклического иминостильбена. Обладает умеренным антидепрессивным (тимолептическим) и нормотимическим эффектом. Оказывает также анальгезирующее действие при некоторых видах невралгии. Определенную роль в механизме действия карбамазепина играют его ГАМК-ергические свойства, а также взаимодействие с центральными аденозиновыми рецепторами. При несахарном диабете оказывает антидиуретическое действие, обусловленное, вероятно, гипоталамическим влиянием на осморецепторы, опосредованным через секрецию антидиуретического гормона, а также прямым действием на почечные канальцы.
Медленно, но практически полностью всасывается в пищеварительном тракте. Биодоступность при приеме внутрь карбамазепина в форме таблеток обычной продолжительности действия составляет около 70%. Cmax в плазме крови развивается через 4–8 ч после приема. Связывание с белками плазмы крови — приблизительно 75% (у детей — 55–59%), объем распределения — 0,8–2 л/кг. Подвергается биотрансформации в печени; может индуцировать собственный метаболизм. Основной метаболит — карбамазепин-10,11-эпоксид — обладает противосудорожной, антидепрессивной и антиневралгической активностью. T½ — от 26 до 65 ч; при длительном приеме может сокращаться до 8–29 ч (в среднем 12–17 ч) вследствие аутоиндукции метаболизма. Выводится с мочой (72%), около 3% — в неизмененном виде; с калом выводится до 23% принятой дозы. Концентрация в грудном молоке может достигать до 60% от концентрации в плазме крови матери.
Показания
эпилепсия (большие судорожные припадки, смешанные формы эпилепсии, фокальные припадки с простой или сложной симптоматикой); профилактика припадков при синдроме абстиненции у больных хроническим алкоголизмом; невралгия (невралгия тройничного нерва, глоссофарингеальная невралгия, невралгия при диабетической полинейропатии, острый идиопатический неврит (синдром Гийена — Барре), фантомная боль, постгерпетическая невралгия); пароксизмальная дизартрия и атаксия, тонические припадки, пароксизмальная парестезия и приступы боли; психозы (маниакально-депрессивный психоз, тревожно-ажитированная депрессия, кататоническое возбуждение); острая алкогольная абстиненция; центральный непарциальный несахарный диабет.
Применение
внутрь взрослым обычно в начальной суточной дозе 0,2–0,3 г, постепенно повышая ее до 0,6–1,2 г/сут. Максимальная доза — 1,6 г/сут. Кратность назначения таблеток обычной продолжительности действия — 3–4 раза в сутки, таблеток ретард — 1–2 раза в сутки. Больным с тяжелыми заболеваниями сердечно-сосудистой системы, печени, почек, а также пациентам пожилого возраста препарат назначают в более низких дозах. Для детей поддерживающая доза составляет 10–20 мг/сут.
Противопоказания
нарушения костномозгового кроветворения, AV-блокада (за исключением пациентов с имплантированным водителем ритма), одновременное лечение ингибиторами МАО, препаратами лития; повышенная чувствительность к карбамазепину и трициклическим антидепрессантам.
Побочные эффекты
возможны головная боль, головокружение, нарушения аккомодации, конъюнктивит, сонливость, атаксия, беспокойство, спутанность сознания, дизартрия, непроизвольные движения, парестезии, мышечная слабость, галлюцинации, подавленное состояние, затруднение мышления, снижение активности, агрессивное поведение, брадикардия, AV-блокада, АГ, артериальная гипотензия, тромбоэмболия, тошнота, рвота, диарея, запор, повышение активности печеночных трансаминаз, желтуха, гепатит, анемия, лейкопения, агранулоцитоз, тромбоцитопения, кожный зуд, сыпь, крапивница, фотосенсибилизация, пурпура, диссеминированная красная волчанка, синдром Лайелла, синдром Стивенса — Джонсона, алопеция, гипергидроз, пульмонит, одышка, интерстициальный нефрит, почечная недостаточность, альбуминурия, гематурия, олигурия, дизурия, гипонатриемия, отеки, увеличение массы тела, лимфаденопатия, галакторея, гинекомастия, изменение концентрации тиреоидных гормонов в крови, нарушения половой функции.
Особые указания
карбамазепин недостаточно эффективен при малых эпилептических припадках. С особой осторожностью применяют при заболеваниях крови, тяжелых нарушениях функции сердца, печени и почек, нарушениях электролитного обмена. Во время лечения следует периодически контролировать состав периферической крови.
Детям до 6 лет назначают только по строгим показаниям с учетом возможного риска развития побочных эффектов.
Применение в период беременности возможно только по строгим показаниям, в I триместр беременности прием карбамазепина не рекомендуется.
Взаимодействия
не следует назначать одновременно с необратимыми ингибиторами МАО; препараты этой группы следует отменить за 2 нед до назначения карбамазепина. При одновременном назначении нескольких противосудорожных средств (фенобарбитал, гексамидин, фенитоин, примидон) противоэпилептическая активность карбамазепина может снижаться. При комбинации с вальпроевой кислотой может отмечаться нарушение сознания вплоть до развития комы. Карбамазепин снижает эффективность пероральных контрацептивных средств, антикоагулянтов, нейролептиков, усиливает токсические эффекты препаратов лития. Концентрация карбамазепина в плазме крови может повышаться при одновременном назначении макролидных антибиотиков, изониазида, антагонистов кальция (верапамил, дилтиазем), декстропропоксифена, вилоксалина, циметидина. Пропоксифен может потенцировать, а тетрациклины — ослаблять противосудорожный эффект карбамазепина.
Передозировка
анурия, олигурия, задержка мочи, нарушение деятельности сердечно-сосудистой системы, АГ или гипотензия, неврологические нарушения (атаксия, атетоз, судороги, головокружение, гиперрефлексия с последующей гипорефлексией, мидриаз, опистотонус, угнетение дыхания).
Лечение включает индукцию рвоты или промывание желудка, применение активированного угля. Поддержание проходимости верхних дыхательных путей, ИВЛ и/или оксигенотерапия, мониторинг и коррекция функций сердечно-сосудистой системы. При судорогах вводят бензодиазепины или барбитураты. Диализ показан только при сочетании тяжелого отравления с почечной недостаточностью. У детей раннего возраста может понадобиться переливание крови.