Форма выпуска
Состав и формула
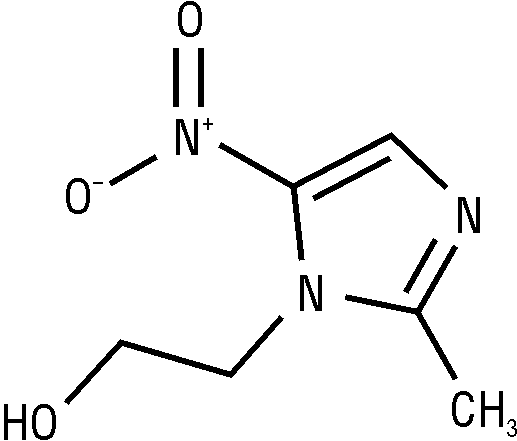
HSDB, RTECS: 1-(2-гидрокси-1-этил)-2-метил-5-нитроимидазол; или 1-(β-этилол)-2-метил-5-нитро-3-азапиррол; или 1-(β-оксиэтил)-2-метил-5-нитроимидазол; или 2-метил-1-(2-гидроксиэтил)-5-нитроимидазол.
Фармакологические свойства
производное нитроимидазола, оказывает антипротозойное и бактерицидное действие. Активен в отношении Trichomonas vaginalis, Entamoeba histolytica, Giardia lamblia, а также в отношении облигатных анаэробов, в том числе анаэробных грамотрицательных бактерий (Bacteroides spp., включая группу Bacteroides fragilis, Fusobacterium spp.), анаэробных грамположительных бактерий (Clostridium spp. и чувствительные штаммы Eubacterium), анаэробных грамположительных кокков (включая Рeptococcus spp. и Peptostreptoccus spp.). В отношении аэробных бактерий неактивен. Формирования резистентности инфекционных агентов к метронидазолу не отмечается. Метронидазол проникает внутрь микроорганизмов, при этом его нитрогруппа, вероятно, преобразуется в гидроксиламин, что способствует воздействию на ДНК микроорганизмов, приводящему к их гибели.
Почти полностью всасывается после приема внутрь. Одновременный прием пищи не влияет на абсорбцию метронидазола. После перорального приема в дозе 200 мг Cmax в плазме крови (около 5 мкг/мл) достигается примерно через 1–2 ч. С белками плазмы крови связывается <10% метронидазола. Быстро распределяется в организме. Поступает в печень и в высокой концентрации выделяется с желчью. Частично выделяется с мочой в неизмененном виде и в виде метаболитов.
Показания
острый и хронический трихомониаз, лямблиоз, амебиаз, кожный лейшманиоз, острый язвенный гингивит, пептическая язва желудка или двенадцатиперстной кишки.
Инфекции, вызванные анаэробными возбудителями, чувствительными к метронидазолу: инфекции ЦНС (абсцесс мозга, менингит), легких и плевры (абсцедирующая пневмония, аспирационная пневмония, абсцесс легких), органов брюшной полости и брюшины (перитонит, абсцесс печени, инфекционные осложнения после операций на прямой и ободочной кишках), органов малого таза (эндометрит, инфекционные осложнения после гистерэктомии), ЛОР-органов (в том числе ангина Симановского — Плаута — Венсана), костей и суставов (в том числе остеомиелит), эндокардит, газовая гангрена, инфекции полости рта, зубов, челюсти, септицемия при тромбофлебите, с профилактической целью при хирургических вмешательствах с повышенным риском развития анаэробной инфекции (гинекологические операции, операции на органах брюшной полости).
Интравагинальное введение: бактериальный вагиноз различной этиологии.
Наружное применение: папулезно-пустулезная сыпь, розовые и вульгарные угри.
Применение
внутрь. Для лечения трихомониаза назначают внутрь по 0,25 г 2 раза в сутки в течение 7–10 дней. Иногда в первые 3–4 дня назначают по 0,25 г 3 раза в сутки. Общая доза на курс лечения составляет 5 г. Детям назначают в более низких дозах в соответствии с возрастом. При лямблиозе доза для взрослых — 0,25 г 2 раза в сутки в течение 5 дней, при амебиазе — 0,25 г 2–3 раза в сутки, детям в возрасте от 2 до 5 лет — по 0,25 г/сут, от 5 до 10 лет — по 0,375 г/сут, от 10 до 15 лет — по 0,5 г/сут во время еды в 1–2 приема. Лечение амебиаза обычно продолжается 10 дней.
При лечении кожного лейшманиоза назначают в течение 7 дней взрослым — 0,2 г 4 раза в сутки, детям — 0,1 г 3 раза в сутки, затем после 7-дневного перерыва в течение 14 дней, взрослым — 0,2 г 3 раза в сутки, детям — 0,1 г 2 раза в сутки.
При анаэробных инфекциях лечебные дозы при приеме внутрь для взрослых и детей в возрасте старше 13 лет составляют обычно 0,4–0,5 г 3 раза в сутки (во время или после еды) в течение 7 дней и более.
Детям в возрасте до 13 лет — из расчета 7,5 мг/кг массы тела 3 раза в сутки.
В/в. Вводят в/в капельно. Перед введением можно дополнительно развести необходимым объемом 0,9% р-ра натрия хлорида, декстрозы или р-ром калия хлорида для инфузий. Взрослым и детям в возрасте старше 12 лет в лечебных целях в начале лечения вводят в/в капельно 0,5–1 г метронидазола, затем — 0,5 г каждые 8 ч. Метронидазол можно применять в виде монотерапии или в комбинации с другими антибактериальными средствами (не смешивать в одном флаконе). Как правило, парентеральное введение метронидазола продолжают в течение 7 дней, затем больному назначают метронидазол для приема внутрь в дозе 400 мг 3 раза в сутки. При необходимости (в зависимости от клинических и бактериологических данных) в/в введение метронидазола продолжают в течение более длительного времени.
Суточная доза метронидазола не должна превышать 4 г.
В профилактических целях взрослым и детям в возрасте старше 12 лет накануне операции вводят 500–1000 мг метронидазола, в день проведения операции и на следующий день после нее — 1500 мг/сут (по 500 мг через каждые 8 ч). Через 1–2 дня (или через более длительный срок) переходят на применение метронидазола внутрь (200–400 мг/сут), общий курс профилактического применения метронидазола составляет обычно 7 дней. Для лечения детей в возрасте до 12 лет разовая доза метронидазола, вводимого в/в капельно в лечебных целях, составляет 7,5 мг/кг (а доза метронидазола для последующего приема внутрь — 3,7–7,5 мг/кг). При тяжелых заболеваниях печени рекомендуется вводить более низкую дозу метронидазола, так как в этих случаях замедляется метаболизм и элиминация метронидазола.
Интравагинально. Применяют в форме геля. Доза метронидазола для интравагинального введения составляет 50 мг 2 раза в сутки (утром и вечером). Курс лечения — 5 дней.
Наружно. Тонкий слой 1% геля наносят на предварительно очищенный пораженный участок кожи 2 раза в сутки (утром и вечером) и слегка втирают. Выраженный клинический эффект отмечается через 3 нед терапии.
Противопоказания
I триместр беременности, органические поражения ЦНС, заболевания системы крови, повышенная чувствительность к метронидазолу и производным нитроимидазола.
Побочные эффекты
тошнота, рвота, дискомфорт в эпигастральной области, диарея, металлический привкус во рту, кандидоз слизистой оболочки полости рта и кишечника, головная боль, головокружение, сонливость, нарушение координации, депрессия; при применении высоких доз — периферическая нейропатия, проявляющаяся миалгией, парестезиями; лейкопения, аллергические реакции (кожная сыпь, лихорадка).
При интравагинальном введении возможны кандидозный цервицит, вагинит, зуд, жжение и раздражение влагалища, вульвы, отек вульвы, влагалищные выделения, учащенное мочеиспускание.
Особые указания
при органических заболеваниях ЦНС и гранулоцитопении метронидазол назначают только по жизненным показаниям. Назначение метронидазола в I триместр беременности не рекомендуется; во II и III триместр беременности метронидазол можно применять только по жизненным показаниям. При необходимости назначения метронидазола кормление грудью следует временно прекратить. Возобновить грудное вскармливание можно через 2–3 дня после отмены метронидазола.
При курсовом назначении необходим систематический контроль картины периферической крови. В период лечения метронидазолом нельзя употреблять алкоголь из-за возможности развития дисульфирамоподобной реакции (головокружение, рвота).
На фоне терапии метронидазолом возможно получение ложно пониженных значений активности АлАТ и АсАТ в плазме крови при определении их спектрометрическим методом.
Во время применения метронидазола моча приобретает темный цвет.
Взаимодействия
при одновременном применении метронидазола и непрямых антикоагулянтов возможно повышение их концентраций в плазме крови и повышение риска развития кровотечений, в связи с чем необходим регулярный контроль коагулограммы. При сочетанном применении метронидазола и солей лития возможно повышение концентрации лития в плазме крови. Одновременное назначение барбитуратов и фенитоина приводит к снижению эффективности метронидазола. Циметидин в некоторых случаях может замедлять элиминацию метронидазола и повышать его концентрацию в плазме крови. При одновременном применении с дисульфирамом возможно возникновение головокружения, спутанности сознания.