Форма випуску
Склад i формула
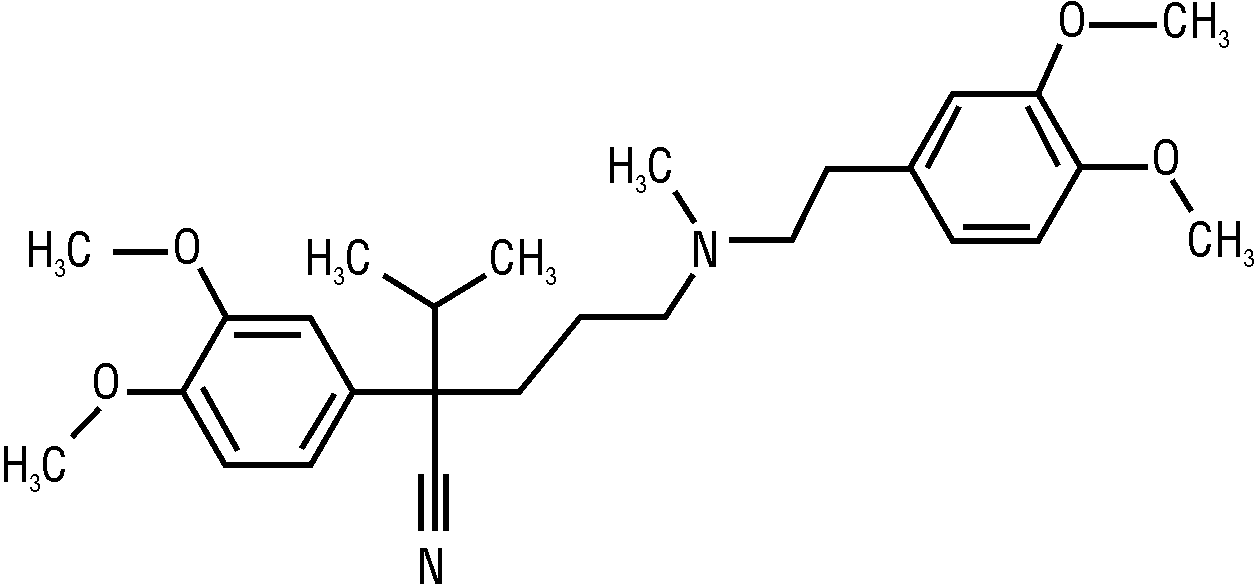
HSDB: α-(3-((2-(3,4-діметоксіфеніл)етил)-метиламіно)пропіл)-3,4-діметоксі-α-(1-метилетил)бензенацетонітрил; або α-ізопропіл-α-((N-метил-N-гомовератрил)-γ-амінопропіл)-3,4-діметоксіфенілацетонітрил.
RTECS: α-((N-метил-N-гомовератрил)-γ-амінопропіл)-3,4-діметоксіфенілацетонітрил.
Фармакологічні властивості
блокує трансмембранний потік іонів кальцію у кардіоміоцити та клітини гладких м’язів судин; безпосередньо зменшує потребу міокарда у кисні за рахунок впливу на енергетично затратні процеси метаболізму у клітинах міокарда та непрямим чином впливає на зменшення постнавантаження; завдяки блокуванню кальцієвих каналів клітин гладкої мускулатури коронарних артерій приплив крові до міокарда посилюється, навіть у постстенотичних ділянках, та усувається спазм коронарних артерій; антигіпертензивна ефективність верапамілу зумовлена зменшенням опору периферичних судин без збільшення ЧСС як рефлекторної відповіді; небажаних змін фізіологічних величин тиску крові не спостерігається; чинить виражену антиаритмічну дію, особливо при надшлуночковій аритмії; затримує проведення імпульсу в AV вузлі, внаслідок чого, залежно від типу аритмії, відновлюється синусовий ритм та/або частота скорочень шлуночків нормалізується; нормальний рівень ЧСС не змінюється або незначною мірою знижується.
Показання
ІХС, включаючи стабільну стенокардію напруження; нестабільну стенокардію (прогресуюча стенокардія, стенокардія спокою); вазоспастичну стенокардію (варіантна стенокардія, стенокардія Принцметала); постінфарктну стенокардію у пацієнтів без СН, якщо не показані β-адреноблокатори; аритмії: пароксизмальна надшлуночкова тахікардія; тріпотіння/мерехтіння передсердь зі швидкою AV- провідністю (за винятком с-му Вольфа-Паркінсона-Уайта (WPW); АГ; у педіатричній практиці - при пароксизмальній надшлуночковій тахікардії (р-н д/ін’єк.).
Застосування
дорослі та підлітки з вагою понад 50 кг: початкова доза - 5 мг; за необхідності через 5-10 хв вводять ще 5 мг; середня добова доза при в/в введенні не повинна перевищувати 100 мг; діти: при тахікардії, пов’язаній з СН, перед в/в введенням необхідно провести дигіталізацію; 0-1 рік - тільки за життєвими показаннями, якщо немає альтернативного лікування; новонароджені - 0,75-1 мг; грудні діти - 0,75-2 мг,1-5 років - 2-3 мг, 6-14 років - 2-5 мг; табл. пролонг. дії: ІХС: рекомендована доза - у межах 240-480 мг/добу, розділена на 2 прийоми; АГ: рекомендована доза - у межах 240-480 мг/добу, розділена на 2 прийоми; пароксизмальна надшлуночкова тахікардія, тріпотіння/мерехтіння передсердь: рекомендована доза - у межах 240-480 мг/добу, розділена на 2 прийоми; табл.: дорослі та підлітки з масою тіла більше 50 кг: ІХС, пароксизмальна надшлуночкова тахікардія, тріпотіння/мерехтіння передсердь: рекомендована добова доза становить 120-480 мг, розділена на 3-4 прийоми; МДД - 480 мг; АГ: рекомендована добова доза становить 120-360 мг, розділена на 3 прийоми; діти старшого дошкільного віку до 6 років тільки при порушеннях серцевого ритму: рекомендована доза - у межах 80-120 мг/добу, розділена на 2-3 прийоми; діти 6-14 років тільки при порушеннях серцевого ритму: рекомендована доза - в межах 80-360 мг на/добу, розділена на 2-4 прийоми.
Протипоказання
кардіогенний шок; г. ІМ з ускладненнями (брадикардія, артеріальна гіпотензія, недостатність лівого шлуночка); II і III ступінь AV-блокади (крім пацієнтів, яким імплантований штучний водій ритму) та синоатріальної блокади; СССВ (крім пацієнтів, яким імплантований штучний водій ритму); відома гіперчутливість до верапамілу або до будь-якого іншого компонента препарату; застійна СН; мерехтіння/тріпотіння передсердь при наявності додаткових провідних шляхів (WPW-с-м та LGL-с-м); під час лікування верапамілом не застосовувати одночасно в/в β- адреноблокатори (за винятком інтенсивної терапії); брадикардія з ЧСС менше 50 уд/хв, артеріальна гіпотензія з рівнем АТ менше 90 мм рт. ст.; у разі г. коронарної недостатності в/в введення ЛЗ має бути ретельно обґрунтованим (необхідно виключити можливість ІМ), за станом пацієнта треба пильно наглядати.
Побічна дія
головний біль, запаморочення; шлунково-кишкові розлади: нудота, запор та біль у животі; брадикардія, тахікардія, відчуття серцебиття, зниження АТ, гіперемія, периферичний набряк та втомлюваність; гіперчутливість; запаморочення, головний біль; парестезія, тремор; екстрапірамідальні розлади, параліч (тетрапарез), епілептичні напади; гіперкаліємія; сонливість; дзвін у вухах; вертиго; AV-блокада І, II або III ступеня, СН, зупинка синусового вузла, синусова брадикардія, асистолія, стенокардія, аж до розвитку ІМ (особливо у хворих зі стенозом коронарних артерій); бронхоспазм, диспное; блювання, дискомфорт у животі, кишкова непрохідність, гіперплазія ясен (гінгівіт та кровотеча); гіпергідроз; ангіоневротичний набряк, с-м Стівенса-Джонсона, мультиформна еритема, макулопапульозний висип, алопеція, кропив’янка, відчуття свербежу, свербіж, пурпура; міалгія, артралгія, м’язова слабкість; НН; еректильна дисфункція, гінекомастія, галакторея; периферичний набряк, втомлюваність; підвищення рівнів печінкових ферментів та рівня пролактину в сироватці крові.