 Остеохондроз — це захворювання, що характеризується порушенням нормального росту кісток, яке в першу чергу уражує центри осифікації в епіфізі. Захворювання являє собою гетерогенну групу не пов’язаних між собою уражень кісток, які мають такі загальні характеристики:
Остеохондроз — це захворювання, що характеризується порушенням нормального росту кісток, яке в першу чергу уражує центри осифікації в епіфізі. Захворювання являє собою гетерогенну групу не пов’язаних між собою уражень кісток, які мають такі загальні характеристики:
- схильність до ураження незрілого скелета;
- залучення епіфіза;
- апофіз;
- рентгенологічна картина з переважанням фрагментації, склерозу та реосифікації кісткових центрів (Varshney M.K. et al., 2021).
Може уражуватися епіфіз будь-якої з трубчастих кісток. В уражених ділянках зазвичай наявні рентгенологічні та гістологічні ознаки ішемічного некрозу.
Причини остеохондрозу
У науковій літературі описано лише дві етіологічні причини остеохондрозу: спадковість та анатомічна будова. Серед інших факторів виділяють швидке зростання скелета, травми, надмірну маса тіла (Ytrehus B. et al., 2007).
Утворення нещільного хряща, недостатність диференціації хондроцитів, некроз субхондральної кістки та недостатність кровопостачання зростаючого хряща раніше розглядалися як початковий етап патогенезу. Але недостатність кровопостачання зростаючого хряща залишається одним із найімовірніших механізмів розвитку хвороби.
В основі змін при остеохондрозі лежить дегенерація епіфізарного ядра окостеніння. Цей процес майже завжди зумовлений порушенням кровопостачання, що призводить до некрозу судин хрящового каналу в субхондральній кістці та прилеглому епіфізі. Друга причина появи остеохондрозу — порушення проліферації хрящових клітин в епіфізі, що обмежує процес осифікації. Вторинні зміни (наприклад фрагментація, утворення секвестрів) розвиваються відповідно до особливостей ураженої ділянки.
Остеохондроз може уражувати один (ізольоване захворювання) або кілька епіфізів (множинне захворювання). Основні патологічні процеси здебільшого однакові в обох випадках. Проте їх прояви можуть змінюватися залежно від порушень та деформацій, яким піддавалися епіфізи. Ефективність регенерації та відновлення визначає очікуваний результат захворювання.
Класифікація остеохондрозу
Залежно від того, де виникає остеохондроз, він може бути суглобовим, фізарним або позасуглобовим.
До ознак остеохондрозу суглобової форми належать:
- первинне ураження суглобового та епіфізарного хрящів та нижчерозташованого ендохондрального центру окостеніння — хвороба Фрайберга;
- вторинне ураження суглобового та епіфізарного хрящів внаслідок ішемічного некрозу прилягаючої кістки — хвороба Пертеса, хвороба Келлера, розсікаючий остеохондрит.
Позасуглобовий остеохондроз може вражати будь-яку частину скелета, в основному в ділянці прикріплення сухожиль і зв’язок до кісток:
- синдром Осгуда — Шлаттера — остеохондроз або тракційний апофізит горбистості великогомілкової кістки, що виникає в результаті інтенсивних скорочень чотириголового м’яза в місці його прикріплення;
- хвороба Монде — Фелікса — остеохондроз малого вертлюга стегнової кістки;
- розсікаючий остеохондрит колінного суглоба — набуте ідіопатичне ураження субхондральної кістки, яке може призвести до розшаровування та секвестрації з або без залучення суглобового хряща.
Фізарний остеохондроз включає наступні види:
- хвороба Блаунта — місцеве порушення зростання медіальної частини проксимального метафізу великогомілкової кістки та/або епіфіза, що призводить до варусної деформації великогомілкової кістки;
- хвороба Шейєрмана — прогресуюча деформуюча дорсопатія, при якій часто деформовано не менше 3 хребців; викривлення в грудному відділі хребта поступово набуває вигляду горба.
Види остеохондрозу хребта та його симптоми:
- шийний — запаморочення; цервікалгія; шум або дзвін у вухах при зміні положення тіла; раптові втрати свідомості внаслідок спазму судин шиї та голови;
- грудний — біль у грудній клітці, спині, між лопатками; кардіалгія; відчуття тиску та скутості у грудній клітці; біль, що посилюється при глибокому вдиху, кашлю; міжреберна нейропатія;
- поперековий — люмбаго, люмбалгія; біль у попереку при різких поворотах тулуба чи піднятті важких речей; зміна ходи та координації; порушення у сечостатевій системі;
- змішаний — характеризується поєднанням двох або трьох видів остеохондрозу, перелічених вище.
Симптоми остеохондрозу
 Характерні ознаки остеохондрозу включають:
Характерні ознаки остеохондрозу включають:
- локалізований біль;
- обмежену мобільність прилеглих суглобів;
- припухлість;
- порушення ходи (при ураженні нижніх кінцівок);
- іноді може відзначатися реактивний випіт у сусідній суглоб.
Порушення росту та вторинні деформації є пізніми проявами певних захворювань, таких як хвороба Блаунта (укорочення та варусна деформація великогомілкової кістки), хвороба Шейєрмана (кіфоз).
Діагностика остеохондрозу
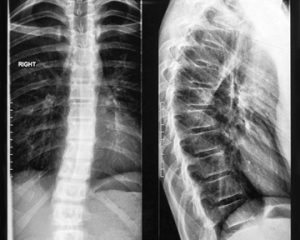
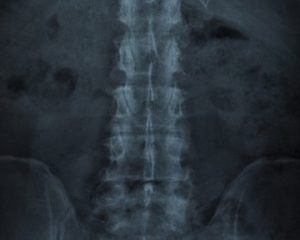
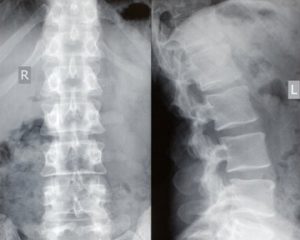
Для діагностики остеохондрозу використовують візуалізаційні методи обстеження — рентгенографію чи магнітно-резонансну томографію (МРТ).
На рентгенографічних зображеннях виявляють асиметрію розмірів кісткових трабекул і неправильну трабекуляцію. У міру розвитку захворювання збільшуються фібриляції та тріщини у хрящі, можливе утворення секвестрів. Може виникати симптом півмісяця (відокремлення частини кістки від вихідного ядра). Суглобова щілина може бути зменшена.
Реваскуляризація зазвичай проявляється зміною рентгенологічної картини з ознаками розвитку остеопорозу, абсорбцією некротичної тканини та деформацією епіфіза через втрату опори.
Повна та рання діагностика, лікування та відновлення не призводять до формування стійких деформацій кісток та суглобів. Для порівняння, пізнє та неповне відновлення кровопостачання, посилене додатковою травмою та невідповідним захистом, призводять до неправильної, деформованої форми епіфіза.
Приклади деформацій, які можуть виникнути:
- підвивих головки стегнової кістки або стегна при хворобі Пертеса;
- кіфоз зі сколіозом або без нього при хворобі Шейєрмана;
- вальгусна деформація ліктьового суглоба при хворобі Паннера;
- деформація Маделунга при ураженні дистального епіфізу променевої кістки.
МРТ дає змогу виявити ознаки остеохондрозу до того, як вони стануть очевидними на рентгенологічному дослідженні. Рання МРТ показує вогнищеву гіперінтенсивність в епіфізі або сусідніх м’яких тканинах внаслідок набряку. В аваскулярному фрагменті видно змінну інтенсивність сигналу; набряк візуалізується гіпоінтенсивним, а склероз — гіперінтенсивним. Також може відмічатися внутрішньосуглобовий випіт. Реваскуляризація призводить до заміщення вогнища некрозу жировою тканиною кісткового мозку.
Лікування остеохондрозу
 Загалом варіанти лікування можна поділити на нехірургічні та хірургічні втручання. Медикаментозна та підтримувальна терапія є основою лікування остеохондрозу.
Загалом варіанти лікування можна поділити на нехірургічні та хірургічні втручання. Медикаментозна та підтримувальна терапія є основою лікування остеохондрозу.
Для зменшення вираженості больового синдрому показані нестероїдні протизапальні препарати у формі таблеток, мазей або гелів: ібупрофен, німесулід — 100–200 мг 2 рази на добу, кетопрофен — по 100 мг 1–2 рази на добу.
Пацієнтам з остеохондрозом слід уникати надмірних фізичних вправ або дій, які збільшують вираженість симптомів. Для попередження вторинної деформації та зниження механічного навантаження на суглоб рекомендується тракційне витягування хребта, яке сприяє розвантаженню міжхребцевих дисків, розтягуванню спазмованих м’язів, а також знижує напругу у суглобах.
Хірургія показана тільки з метою заміни неефективного консервативного лікування, зменшення вираженості симптомів остеохондрозу і попередження втрати фізичної працездатності. Іншими показаннями до хірургічного лікування є випадки, коли оперативне втручання може допомогти відновити репаративний процес або покращити його результати.
Хірургічні втручання, які успішно використовуються для лікування остеохондрозу, залежно від його виду, варіюють від мінімально інвазивних процедур до операцій: артроскопія, остеотомія, трансплантація кістково-хрящового аутотрансплантату та ін. (Varshney M.K. et al., 202).
Профілактика остеохондрозу
В основі профілактики остеохондрозу лежить уникнення факторів, що спричиняють дегенерацію структур опорного апарату. Важлива роль приділяється зменшенню мікро- та макротравматизації міжхребцевих дисків, а також статичних та динамічних перевантажень хребта. Потрібно підтримувати регулярну рухову активність, займатися фізичними вправами (постійне помірне навантаження). Правильна постава тулуба, формування м’язового корсету хребта, недопущення тривалого статичного навантаження, надмірних ривків також знижують ризик розвитку остеохондрозу.