Диарея — изменение деятельности кишечника с повышением частоты опорожнения увеличением объема, снижением плотности каловых масс при плохой контролируемости позывов на дефекацию. У взрослых за сутки объем принятой воды (2 л), проглоченной слюны (1 л), выделившегося желудочного сока (2 л), желчи (1 л), секрета поджелудочной железы (2 л) и секрета тощей кишки (2 л) составляют общий объем жидкости, поступившей в тонкую кишку, равный 10 л. Из них только 1,5 л выходят за илеоцекальную заслонку и только 100–150 мл экскретируются. Обычно суточная масса кала у взрослых составляет приблизительно 200 г, для детей — 5–10 г/кг массы тела, зависит от индивидуальных особенностей и пищевых привычек. Диарея — это всегда увеличение количества воды в кале, которое может быть вызвано самыми разными причинами (табл. 27.1).
Таблица 27.1
Наиболее частые этиологические факторы диареи
| Вирусы | Норфолк, ротавирусы, кишечные аденовирусы |
| Бактериальные токсины | Staphylococcus; Clostridium perfringens, difficile*, botulinum; Bacillus cereus; токсигенные формы Escherichia coli и др. |
| Бактериальная инвазия | Shigella*; инвазивные формы E. coli; Salmonella; гонококки**; Y. enterokolitica; Y. oarahaemolvticus; Helicobacter fetus et jejuni |
| Постинфекционные | Дефицит лактазы, дисбактериоз кишечника |
| Паразиты | Giardia lamblia*; Criptosporoidium; Entamoeba histoliticum* |
| Лекарственные препараты | Слабительные средства, магнийсодержащие антациды и до. (табл. 27.2) |
| Метаболические причины | Гиперфункция щитовидной и паращитовидных желез; надпочечниковая недостаточность: сахарный диабет |
| Хронические состояния | Синдром мальабсорбции; синдром раздраженного толстого кишечника; воспалительные заболевания кишечника*; ишемический колит*; опухоли*; полипоз* |
*Кровавый понос; **кровавый понос возможен.
Таблица 27.2
Причины секреторной диареи
| Этиологическая причина | Химический механизм |
| V. cholerae; Е. coli; Staph. aureus; Вас. cereus | Стимуляция образования цАМФ бактериальными эндотоксинами |
| Опухоль островкового аппарата поджелудочной железы (панкреатическая холера) | Вазоактивный кишечный полипептид (VIP) |
| Рак щитовидной железы | Кальцитонин |
| Стеаторея, мальабсорбция | Гидроксилированные высокомолекулярные жирные кислоты |
| Резекция тонкой кишки | Жирные кислоты и их соли |
| Рициноловая кислота (касторовое масло), фенолфталеин, бисакодил, дантрон, сенна | Антрахиноны |
| Карциноид | Серотонин |
| Синдром Золлингера — Эллисона | Многофакторная диарея |
Диарея (понос) подразделяется на истинную диарею (частый жидкий обильный стул более 250–300 г/сут), «ложную диарею» (частый жидкий необильный стул, отмечают при стенозирующих процессах в толстой кишке с дистальным копростазом и вторичным разжижением стула) и учащенное опорожнение кишечника нормально оформленным содержимым (синдром раздраженной толстой кишки, проктит).
ДД этих трех групп во многом основывается на тщательном сборе анамнеза и важна для ведения больного, поскольку «ложная диарея» часто сочетается с хроническим запором, а последняя группа представляет собой либо психосоматическое состояние, либо заболевание толстой и прямой кишки. Деление диареи на острую и хроническую важно для клиники и может быть принято за основу в определении прогноза и для Д Д. В качестве острых расстройств стула рассматривают понос длительностью от нескольких дней до 2–3 нед. Хроническая или хронически рецидивирующая диарея длится от 4 нед и более. Клинически очень важна классификация поноса на кровавый и без примеси крови.
По основным патогенетическим причинам диарею можно подразделить на секреторную (не зависит от приема пищи или голодания), осмотическую (прекращается при голодании), при повышенной двигательной активности кишечника — «моторную», при повреждениях слизистой оболочки кишечника и при других причинах (интестинальная обструкция).
Секреторную диарею отмечают при интоксикации, вызванной микробной или вирусной инфекцией (токсигенные штаммы кишечной палочки, ротавирусы, ботулинический токсин и др.), при эндогенной интоксикации (желчные кислоты — уменьшение всасывающей поверхности тощей кишки; жирные кислоты — синдром спру), при секретирующей ворсинчатой аденоме, отравлении некоторыми химическими веществами (кофеин, теофиллин, алкоголь), при гормональных нарушениях (гастрин — синдром Золлингера — Эллисона; серотонин — карциноидный синдром; простагландин и серотонин — рак щитовидной железы).
«Моторные» поносы при высокой двигательной активности кишечника характерны при синдроме раздраженной толстой кишки, гипертиреозе, а также при карциноидном синдроме, диабетической энтеропатии, после приема холинергических препаратов или ваготомии.
При возникновении диареи играют роль одновременно несколько патогенетических механизмов, поэтому приведенные классификации являются до некоторой степени условными. Диарея может быть как проявлением хронических заболеваний толстого кишечника (болезнь Крона, неспецифический язвенный колит, рак), которые относительно просто диагностируют при колоноскопии, так и поражениями тонкого кишечника, которые сложнее поддаются диагностике и классификации. «Тонкокишечная диарея» при морфологически неизмененном толстом кишечнике развивается в случаях нарушенной способности ободочной кишки к концентрации содержимого. Такая ситуация возможна лишь при избыточном поступлении жидкости из подвздошной кишки при секреторных нарушениях, либо при гиперосмотическом содержимом кишечника (слабительные средства, «сухарный понос»).
Для уточнения характера расстройства стула и определения пути диагностического поиска, при сборе анамнеза особенно важно выяснить характер стула, частоту и длительность ремиссий, время позывов к дефекации, возраст, в котором началась диарея, влияние болезни на работоспособность и массу тела больного, перенесенные в прошлом заболевания и оперативные вмешательства, сопутствующие заболевания, пребывание (отпуск, командировка) в странах с жарким климатом, а также уточнить, не принимает ли пациент медикаментозных или пищевых слабительных (например компот или кисель из ревеня), а также лактозу (молоко, мороженое, йогурт, мягкие сыры, шоколад), фруктозу в больших количествах (яблочный, виноградный и грушевый соки, мед, финики, инжир), шестиатомные спирты (яблочный и грушевый соки; жевательную резинку), сахарозу (столовый сахар и др.), кофеин (кофе, чай, колу, кофеинсодержащие препараты). Как это ни парадоксально звучит, эти пациенты не так уж редко обращаются к врачу с жалобами на жидкий стул.
ДД-признаки различных типов диарей см. в табл. 27.3.
Таблица 27.3
Основные признаки различных типов диареи
| Тип диареи | Механизм | Характеристика диареи | Вероятные причины |
| Осмотическая | Неабсорбируемые (олигосахариды) или плохо абсорбируемые (Mg2+; SO42-) вещества |
|
Сахарный диабет; постгастрэктомический синдром; непереносимость лактозы**; злоупотребление антацидами |
| Секреторная | Повышенная секреторная активность пищеварительного тракта с/без нарушения всасывания; возможно и при блокаде всасывания электролитов и воды |
|
Холера; инфекции, вызванные токсинпродуцирующими микроорганизмами; синдром Золлингера — Эллисона; ворсинчатая аденома; медуллярная карцинома щитовидной железы |
| Смешанные варианты | Повышенная скорость транспорта и гиперосмолярность | Вариабелен | Гипертиреоз; карциноид; холинергические препараты |
*Разница в 40 мосм/кг оспаривается. Приводятся цифры в 50; 60 и 100 мосм/кг. При показателях 100 мосм/кг осмотическая диарея не вызывает сомнений; **в качестве причин развития осмотической диареи могут выступать иногда неожиданные вещества, например сорбитол, содержащийся во многих продуктах. Так, в жевательной резинке его содержится 1,3–2,2 г в 1 пластинке, в сливах — 2,4 г на 100 г сухой массы, в джеме для больных сахарным диабетом — 57 г на 100 г, в шоколаде для больных сахарным диабетом — 40 г на 100 г; в некоторых лекарственных сиропах — 5 г на 1 дозу.
Болевые ощущения при поражениях тонкой кишки локализуются всегда в околопупочной области, стул при этом обильный, водянистый, кровь в кале нетипична. При синдроме мальабсорбции отмечают полифекалию, когда суточная масса кала достигает 1 кг и более, стул жирный или зловонный, содержит непереваренные остатки пищи.
Поражение слепой и восходящей кишок сопровождается болью чаще всего в правом нижнем квадранте живота, после еды эта боль усиливается. Кровь в кале нетипична, объем каловых масс может быть существенно увеличен, стул жидкий.
При поражении дистального отдела толстой кишки боль локализуется в левом нижнем квадранте живота или в крестце. Диарея при поражении нисходящей, сигмовидной и прямой кишки сопровождается частыми императивными позывами к дефекации, малым разовым объемом стула, типично содержание в нем крови и/или слизи. При раке толстой кишки, дивертикулите толстой кишки, функциональной неврогенной диарее, при умеренно выраженном стенозе толстой кишки, сахарном диабете, тиреотоксикозе, спинной сухотке, злоупотреблении слабительными средствами отмечают чередование поносов и запоров.
В беседе с больным следует обратить внимание и на жалобы общего характера, которые чаще всего связаны с патологией тонкой кишки и являются следствием нарушения всасывания и переваривания пиши. К ним относят общую слабость, похудание, сухость кожи, повышенную ломкость и исчерченность ногтей, выпадение волос, пощипывание и покраснение кончика языка, кровоточивость десен, трещины в углах рта, расстройство сумеречного зрения, боль в костях, нарушения менструального цикла, импотенцию и др.
Значительную помощь в ДД оказывают осмотр и исследование кала. Осмотр кала позволяет оценить его консистенцию, характер, цвет, запах, наличие непереваренных пищевых остатков, примесей слизи и крови. В зависимости от характеристик кала можно с высокой долей вероятности говорить о типе нарушения пищеварения и уровне его локализации (табл. 27.4).
Таблица 27.4
Копрограмма при основных копрологических синдромах
| Патологический процесс | Стеркобилин | Билирубин | pH | Мышечные волокна неизмененные | Мышечные волокна измененные | Соединительная ткань | Нейтральный жир | Жирные кислоты | Соли жирных кислот (мыла) | Клетчатка переваренная | Клетчатка непереваренная | Крахмал внутриклеточный | Крахмал внеклеточный | Элементы воспаления (лейкоциты, эритроциты, эпителий) |
| Нормальное пищеварение | + | — | 7,0–8,0 | +/- | + | — | — | — | +/- | +/- | +/+++ | — | — | — |
| Анацидное состояние, ахилия | + | — | 9,0–10,0 | +++ (пласты) | + | +++ (пласты) | — | — | + | +++ (пласты) | ++ | +++ | — или +/- | |
| Нарушение внешней секреции поджелудочной железы | + | — | 6,0–8,0 | + | +++ | + | +++ | — или + | — или + | ++ | ++ | ++ | +++ | — |
| Полная ахолия | — | — | около 6,0 | + | ++ | — | + | +++ | — | ++ | ++ | ++ | ++ | — |
| Нарушение пищеварения в тонкой кишке | + | — или + | около 7,5 | +/- | ++ | — | — или жировой детрит | — или жировой детрит | +++ | +/- | + | +/- | ++ | +/- слизь |
| Нарушение пищеварения в толстой кишке: преобладание брожения (преимущественное поражение илеоцекальной области) | + | — | 5,0–6,0 | +/- | + | — | — | + или +/- | + или +/- | +++ | + | +++ | +/- или +++ | +/- слизь |
| Преобладание процессов гниения (преимущественное поражение ободочной кишки) | + | — | 9,0–10,0 | + | + | — | — | — | + | +++ | + | + или +++ | + или +++ | — |
Знак «+» обозначает наличие и степень выраженности симптома.
Микроскопия теплого кала дает возможность выявить в нем вегетативные формы дизентерийной амебы, других простейших. Посев кала позволяет выделить культуру бактериальных возбудителей. Осмотр кала необходимо дополнить пальцевым исследованием прямой кишки, после которого приступают к инструментальному (эхоГ, рентгенография, эндоскопия) исследованию желудочно- кишечного тракта.
Острая диарея
Острая диарея чаще всего бывает инфекционной, паразитарной, токсической или аллергической этиологии. В зависимости от интенсивности остро возникшей диареи врач либо ищет причину, либо неотложно оказывает помощь, чтобы позднее ретроспективно, особенно при резистентности к терапии, объяснить этиологию диареи. Немедленный поиск причины острого поноса необходим в следующих случаях: у новорожденных и детей раннего возраста, в случаях работы пациента в системе общественного питания, здравоохранения, образования, в случаях групповых заболеваний, при кровавом стуле, после возвращения из тропиков, при эксикозе, большой потере жидкости, лихорадке, апатии, общей интоксикации, тяжелом общем заболевании, после применения антибиотиков.
Психогенный понос как выражение невротических реакций достаточно хорошо известен и развивается в ответ на стрессовые ситуации (экзамены и т. д.), являясь классической иллюстрацией психосоматических расстройств. При тщательном расспросе иногда удается выяснить, что понос сочетается с хроническим запором. ДД с синдромом раздраженной толстой кишки затруднен, но при психогенном поносе, в отличие от последнего, болевой синдром не выражен. ДД диареи функциональной и органической этиологии приведена в табл. 27.5.
Таблица 27.5
ДД диареи функциональной и органической этиологии
| Признак | Функциональная диарея | Органическая диарея |
| Длительность | Обычно 6 мес и более без существенных общих изменений | Вариабельна (от недель до месяцев) |
| Время возникновения диареи, стрессовые ситуации | Обычно нет ночных позывов, могут быть ситуативными | Нет связи со временем суток или ситуациями |
| Объем стула | Обычно небольшой, эпизоды диареи могут чередоваться с нормальным стулом или запорами | Вариабельно, но обычно большой при сниженном удельном весе |
| Кровь в стуле | Нет (исключения: геморрой, анальные трещины, новообразования) | Может быть |
| Императивность | Очень редко | Может быть |
| Схваткообразная боль | Не выражена | Может быть |
| Уменьшение массы тела | Нетипично (может быть при ограничительных диетах или при депрессии) | Часто |
| Системные проявления (узловатая эритема, иридоциклит, поражения кожи и/или суставов, поражения слизистой оболочки полости рта и др. | Нет | Могут быть |
Эндокринно обусловленные диареи, достаточно часто отмечаемые при гипертиреозе, протекают по типу стеатореи. При недостаточности паращитовидных желез понос выявляют так же часто. Понос с гипокальциемией должен быть основанием для исключения в первую очередь спру, что требует биопсии слизистой оболочки тонкой кишки. При генерализованном мастоцитозе понос и стеаторея обусловлены интенсивным выбросом серотонина в слизистой оболочки кишечника. Понос при инсулинзависимом сахарном диабете не зависит от состояния поджелудочной железы и отражает диабетическую нейропатию с поражением вегетативной нервной системы. Поэтому он такой же симптом, как нарушенная регуляция потоотделения, импотенция, атония мочевого пузыря, ортостаз. Диабетическая энтеропатия определяется степенью тяжести сахарного диабета. При этом необходимо исключить хронический панкреатит и опухоль поджелудочной железы как причины стеатореи. Диарея при болезни Аддисона — редкий симптом. Диарею как основной симптом отмечают при различных эндокринных опухолях, которые классифицируются в зависимости от продуцируемых опухолью гормона.
Гастринома (синдром Золлингера — Эллисона) — опухоль, секретирующая гормон гастрин, локализуется, она, как правило, в стенке желудка или двенадцатиперстной кишки, в поджелудочной железе. Развивается в любом возрасте, чаще у мужчин. Клинические проявления гастриномы многообразны, суточный объем кала при ней достигает 1 л и более и подчас является первым и единственным признаком болезни у 50–80% больных, при этом у большинства пациентов диагностируют эрозивно-язвенные (чаще множественные) поражения желудка, двенадцатиперстной или тощей кишки, сочетающиеся с высокой гиперсекрецией соляной кислоты. ДД гастриномы проводят прежде всего с пептической язвой, при этом выявление сочетанных язв, расположенных в дистальном отделе двенадцатиперстной и тощей кишке, диарея, стеаторея характерны для гастриномы. Решающее значение для установления правильного диагноза имеет радиоиммунологическое определение концентрации сывороточного гастрина, уровень которого при гастриноме повышается в 10 и более раз. Иногда эхоГ, КТ или ангиография позволяют визуализировать опухоль в паренхиме поджелудочной железы. При выявлении лишь водной диареи гастриному необходимо дифференцировать с целиакией, спру, диффузной ретикулосаркомой тонкой кишки, панкреатической холерой, карциноидным синдромом. Диарею при целиакии чаще отмечают с детства, протекает без боли в животе, исчезает на фоне аглютеновой диеты, эрозивноязвенные поражения желудочно-кишечного тракта обычно отсутствуют. Диарея при лимфосаркоме, ретикулосаркоме или лимфогранулематозе тонкой кишки, как и при гастриноме, протекает с болью в животе, резистентна к проводимой традиционной терапии. Решающее значение в разграничении этих состояний имеет определение уровня гастрина в сыворотке крови.
Панкреатическая холера (синдром Вернера — Моррисона, VIP-ома) впервые описана в 1958 г. и обусловлена опухолью не-бета-клеток островковой части поджелудочной железы. 60–75% всех случаев этой опухоли злокачественны; опухоль достигает иногда 5–8 см в диаметре. Может быть частью общего синдрома множественной эндокринной неоплазии (MEN). Состояние больного определяется диареей. Диарея вначале возникает пароксизмально, затем становится постоянной и является доминирующим симптомом. Более чем у половины больных она стабильная, у других выраженность признака волнообразно колеблется от умеренной до сильной диареи. У 20% правильный диагноз удается установить спустя 5 лет и более после начала упорной диареи. Кал по внешнему виду напоминает разбавленный чай, объем его достигает 3–6 л/сут. Вместе с жидкостью организм теряет большое количество электролитов (суточные потери калия могут достигать 300 мэкв), вследствие чего развивается дегидратация, гипокалиемия, приводящая к почечной недостаточности и азотемии. Приблизительно у 3/4 пациентов отмечают ахлоргидрию. Решающее значение в диагностике панкреатической холеры имеет радиоиммунологическое определение панкреатического полипептида в сыворотке крови, концентрация которого повышается в 20–40 раз. ДД проводят с гастриномой и карциноидным синдромом. Тем более, что «приливы», свойственные карциноидному синдрому, иногда отмечают и при синдроме Вернера — Моррисона. Следует помнить, что суточный объем стула при гастриноме не превышает 1 л, а при панкреатической холере может достигать 3–6 л. Азотемия возникает только при панкреатической холере, желудочно-кишечных кровотечениях, перфорации язвы — только при гастриноме. Решающее значение имеет радиоиммунологическое определение концентрации гастрина и панкреатического полипептида в сыворотке крови.
Карциноидный синдром развивается обычно у больных в возрасте 40–70 лет одинаково часто у мужчин и женщин при секреторно-активных метастазирующих опухолях желудочно-кишечного тракта, чаще всего располагающихся в подвздошной кишке и червеобразном отростке, при опухоли поджелудочной железы, бронхов, половых желез (опухоли яичников, реже яичек). Первичная опухоль имеет небольшие размеры и, как правило, бессимптомна. Клинические признаки развиваются при наличии метастазов в печень. Патогномоничными симптомами являются диарея и приливы. Диарею (в 90% случаев водную) отмечаюту 80–85% больных и в 1/3 случаев предшествует приливам. Частота стула варьирует, объем каловых масс не превышает 1 л/сут. При стеаторее частота дефекаций небольшая. Приливы, характерные для карциноидного синдрома, проявляются диффузной эритемой лица, шеи, передней поверхности верхней части грудной клетки. Эритема может быть от едва заметной до резкой, длительность от 2–3 мин до нескольких часов и даже дней. Одновременно отмечают отек периорбитальной клетчатки, конъюнктивы, лица, профузное потоотделение, тахикардию, артериальную гипотензию, диарею. Происхождение «приливов» и диареи обусловлено выделением опухолью в кровь большого количества биологически активных веществ, в первую очередь серотонина. Продукты его окисления выделяются с мочой в виде 5-гидроксииндолуксусной кислоты. Поэтому в диагностике карциноидного синдрома используют определение ее суточной экскреции с мочой (>30 мг). При определении 5-гидроксииндолуксусной кислоты необходимо исключить влияние лекарственных препаратов (производных фенотиазина), пищевых продуктов, содержащих серотонин (бананы, ананасы, орехи). Повышенная секреция кислоты возможна и при целиакии, спру, однако аглютеновая диета при карциноидном синдроме неэффективна. Водная диарея при карциноидном синдроме отличается от таковой при гастриноме более легким течением, меньшей выраженностью болевого синдрома, отсутствием язвы желудка, двенадцатиперстной или тощей кишки, нормальным уровнем гастрина в сыворотке крови. Панкреатическая холера отличается большим объемом кала, быстрым развитием обезвоживания и гипокалиемии, высоким уровнем панкреатического полипептида в сыворотке крови. В рамках карциноидного сидрома проявляется и фибропластический эндокардит, поражающий преимущественно правые отделы сердца (синдром Гедингера).
Общими признаками гормонально-активных опухолей является их тесная связь с нервной тканью, сходная морфологическая и гистохимическая характеристика, выделение полипептидных гормонально активных веществ одного типа (APUD-система).
Не исключено, что понос при инсулин-продуцирующей аденоме поджелудочной железы, достаточно редкой опухоли, обусловлен вазоактивным интестинальным пептидос (по типу синдрома Вернера — Моррисона). Синдром характеризуется отделением обильного водянистого кала (до 10 л/сут, панкреатическая холера), гипокалиемией и ахлоргидрией, несмотря на гистологически неизмененную слизистую оболочку желудка. Часто отмечают диабетический тип нарушения обмена веществ (глюкозный профиль, ацидоз). Как и при синдроме Золлингера — Эллиссона в поджелудочной железе выявляют одну или множественные аденомы не-бета-клеток или диффузную гиперплазию островкового аппарата. Опухоль может быть как доброкачественной, так и злокачественной.
Инфекционную острую диарею логично подразделить на токсические «невоспалительные» (типа холеры) и воспалительные (типа дизентерии) формы.
Основными возбудителями 1-й группы являются вибрион холеры, токсигенные штаммы кишечной палочки, ротавирусы и Норфолквирусы, а из паразитарных — гиардии (лямблии) и криптоспоридии. Заболевания этой группы протекают чаще без лихорадки, с частым обильным водянистым стулом без лейкоцитов в копрограмме, быстро развивается ацидоз, артериальная гипотензия и шок. Основными возбудителями 2-й группы являются шигеллы, хеликобактерии, сальмонеллы, иерсинии (в клинической картине типичны сыпь и артралгия), энтеропатогенные кишечные палочки и клостридии (после предшествующей антибиотикотерапии).
Острые нарушения стула в ближайшие 6 ч после застолья, одновременное заболевание нескольких людей после совместного приема пищи заставляет думать об отравлении токсинами или о так называемой пищевой токсикоинфекции (Staph. aureus, Cl. perfringens и др.). Высев возбудителя в таких случаях возможен только из пищи. Обычно частота определения возбудителя при инфекционных диареях не превышает 40–65%. В большинстве в наших условиях это сальмонеллы, шигеллы, хеликобактерии, ротавирусы. При инфекционной диареи обычно вспоминают о бактериях, реже энтеровирусах. Из ДД-ряда в повседневной работе врача практически полностью выпадают протозойные диареи. Чего не ищут, то и не диагностируют, хотя проблема существует.
В кишечнике, прежде всего в толстой кишке, существует большое количество простейших комменсалов и возможна персистенция патогенных форм.
Наиболее значимыми патогенами являются Entamoeba hystolyticum, Giardia lamblia, Cryptosporidium, Isospora, Cyclospora, Microsporidium.
Внутрикишечные простейшие передаются фекально-пероральным путем. Распространены прежде всего в развивающихся странах, в неудовлетворительных санитарно-гигиенических условиях. В городах и развитых странах протозойные диареи не являются казуистикой в закрытых учреждениях, где обитают пациенты с недержанием кала (дома престарелых, инвалидов). Некоторые простейшие передаются гомосексуалистами половым путем.
Большинство внутрикишечных простейших могут выступать как оппортунистическая инфекция у пациентов с иммунодепрессией. Высока вероятность протозойных диарей у путешественников, вернувшихся из тропиков. Наиболее часто источником инфекции являются бессимптомные носители, выделяющие простейших во внешнюю среду или передающие их другим людям. Клиническая диагностика протозойных диарей, тем более ее внутригрупповой причины, практически нереальна. Диагноз строится на микроскопическом исследовании кала, в том числе с использованием концентрационных методов, специальной окраски, эндоскопии с биопсией.
Амебиаз. Известно два варианта Entamoeba: Е. histolytica патогенна, а Е. dispar абсолютно безвредно для хозяина колонизирует кишечник. Морфологически они совершенно неразличимы.
Амебиаз — инфекция толстой кишки, вызванная Е. histolytica, чаще бессимтомная, с возможной клинической манифестацией от легких поносов до кровавой дизентерии с метастатическими амебными абсцессами. Е. histolytica существует в двух формах: трофозоиды и цисты. Трофозоиды подвижны, питаются бактериями и тканями, размножаются, колонизируют просвет кишки и ее слизистую оболочку, иногда внедряются в ткани и органы. Некоторые трофозоиды в просвете кишки превращаются в цисты и экскретируются наружу. Трофозоиды превалируют в жидких каловых массах (но их выявление еще не доказательство, что именно они вызвали диарею), быстро погибают вне организма-хозяина. Цисты превалируют в оформленном стуле. Они непосредственно передаются от человека к человеку или через пищу и воду.
Е. histolytica прикрепляется к эпителию толстой кишки и разрушает его, что вызывает дизентерийные расстройства со слизью и кровью в кале. Наряду с этим амебы секретируют протеазы, приводящие к деградации внеклеточного матрикса. Это позволяет амебам внедряться в стенку кишечника и даже проникать в кровоток. По портальной системе они проникают в печень, а оттуда в легкие, мозг или другие органы, вызывая развитие абсцессов (см. соответствующие разделы).
В большинстве случаев амебоносительство бессимптомно, хотя и сопровождается выделением цист.
Амебная дизентерия, распространенная в тропиках, но редкая в средних широтах, проявляется лихорадкой, болью в животе, эпизодами частого жидкого (или кашеобразного) стула, часто с включениями крови, слизи и живых трофозоидов. Хроническая инфекция может протекать под маской воспалительных заболеваний толстой кишки. Воспалительный амебный инфильтрат в области слепой или восходящей толстой кишки может симулировать рак толстой кишки. Метастатические амебные абсцессы чаше выявляют у мужчин (7:1–9:1).
Процесс диагностики амебиаза может, к сожалению, затягиваться. Недизентерийный вариант кишечной формы часто проходит под ошибочными диагнозами синдрома раздраженной толстой кишки, болезни Крона, дивертикулита. Амебная дизентерия напоминает шигеллез, сальмонеллез, шистозомиаз, неспецифический язвенный колит. Стул при амебной дизентерии, в отличие от бациллярной (см. главу 7.2. Лихорадочные состояния бактериальной, вирусной, грибковой и протозойной этиологии, шигеллез), более оформленный, менее водянистый, слизь выделяется пластами, кровь в кале измененная и свежая, лейкоцитов мало.
Кишечный амебиаз подтверждается выявлением Е. histolytica в кале или тканях в 3–6 пробах с концентрационными методиками (табл. 7.2.9). Вероятность выявления паразитов резко снижается на фоне приема антибиотиков, антацидов, антидиарейных препаратов, рентгенконтрастных пероральных средств. При проктоскопии выявляют колбообразные язвочки. Их содержимое должно быть аспирировано и исследовано на наличие трофозоидов. С этой же целью можно взять и биопсию из очагов поражения в прямой и сигмовидной кишке.
Диагностика внекишечного амебиаза затруднена еще более. Трофозоидов в кале обычно нет, а в аспиратах из гнойного очага их выявляют очень редко. Типично содержимое абсцесса: густая полужидкая субстанция от желтого до шоколадного цвета.
Серологические тесты положительны у всех пациентов с амебным абсцессом печени, у 80–85% — с дизентерийной формой амебиаза, но только у 8–12% бессимптомных носителей. Наиболее чувствительные методы — непрямая гемагглютинация и иммуноферментный анализ (ELISA). После лечения антитела определяются спустя месяцы и даже годы.
Гиардиоз (лямблиоз) — инфекционное заболевание, вызванное Giardia lamblia с преимущественным процессом в тонкой кишке, клинические проявления которого варьируют от периодического вздутия кишечника до тяжелого синдрома хронической мальабсорбции. Очаг инфекции — люди и животные. Передается фекально-пероральным путем, от человека к человеку, а также при гомосексуальных контактах у мужчин. Наиболее значимый путь передачи — водный: G. lamblia не погибает при обычном хлорировании воды. Эффективны специальные фильтры или кипячение. Наиболее подвержены заболеванию дети, люди, проживающие в плохих гигиенических условиях (в США гиардиоз — одна из наиболее частых кишечных инфекций), путешественники, пациенты после резекции желудка, с хроническим панкреатитом или с гипогаммаглобулинемией.
Трофозоиды гиардий прикрепляются к слизистой оболочке двенадцатиперстной кишки и проксимального отдела тощей кишки и делятся надвое, свободные организмы превращаются в цисты, поступают во внешнюю среду с фекалиями и готовы инфицировать следующих хозяев.
В большинстве случаев инфекция протекает бессимптомно (эпидемиологически эта ситуация более опасна, чем острое заболевание). Острое заболевание проявляется через 7–21 день инкубационного периода. Обычно симптомы достаточно мягки: водянистый отвратительно пахнущий понос, невысокая лихорадка, боль в эпигастральной области, вздутие живота, отрыжка, тошнота. Крови и слизи в кале нет. В тяжелых случаях мальабсорбция жиров и сахаров приводит к истощению.
Хроническая форма гиардиоза может развиться как первичное состояние или быть исходом острой формы. Хронический гиардиоз характерен прежде всего для неухоженных детей. Проявляется периодической диареей, вздутием живота, гнилостными газами.
Диагноз основывается на выявлении трофозоидов и цист в каловых массах. Но их количество варьирует, а при хронической форме их выделяется вообще очень мало. Эффективно изучение дуоденального содержимого (зондирование) или аспирата из двенадцатиперстной и тощей кишки, полученного при эндоскопии.
Криптоспоридиоз (чаще всего вызывается Cryptosporidium parvum). Возбудитель размножается внутриклеточно в ворсинчатом эпителии тонкой кишки. Ооцисты поступают в просвет кишки и покидают хозяина с каловыми массами. В дальнейшем передаются от человека к человеку, через воду и через животных. После попадания в желудочно-кишечный тракт позвоночных ооцисты превращаются в спорозоиды, а они уже в ворсинках эпителия трансформируются в трофозоиды. Через 12 дней опять появляются ооцисты.
Криптоспоридиоз распространен по всему миру и занимает 5–6% среди всех причин гастроэнтеритов как в индустриальных, так и в развивающихся странах. Группа риска — дети, туристы, контактирующий с больными медицинский персонал, пациенты с иммунодефицитными состояниями.
Инкубационный период — 7–9 дней. Развернутая клиническая картина заболевания развивается у 80–85% инфицированных. Начинается остро с профузного водянистого поноса, боли в животе, реже тошноты, анорексии, интоксикации, лихорадки. Расстройства сохраняются 1–2 нед, редко 4–5 нед. Выделение ооцист сохраняется еще несколько недель после выздоровления. Бессимптомное выделение ооцист характерно для детей старшего возраста и подростков в развивающихся странах. При сохранном иммунитете заболевание проходит самопроизвольно. У лиц с иммунодефицитом заболевание начинается постепенно, однако диарея резко выражена. Более того, даже если удается скорригировать иммунный дефект, инфекция не завершается. На всю жизнь сохраняется профузный понос, постоянный или интермиттирующий с потерей жидкости до 5–10 л/сут.
Диагноз основывается на выявлении кислотноустойчивых ооцист в кале. Вероятность их опредения повышается при осаждении формалин-этил ацетатом или использовании метода флотации. Ооцисты лучше всего визуализируются при проведении фазово-контрастной микроспории или при окраске по Kinyoun с модифицированным реагентом. Наиболее чувствителен тест с флюоресцеин-нагруженными моноклональными антителами. В последнюю очередь проводят биопсию слизистой оболочки тонкой кишки.
Изоспориаз (вызывается Isospora belli) и циклоспороз (вызывается Cyclospora cayetanensis) протекают с диареей. Чаще развиваются в субтропиках и тропиках. Передаются фекально-пероральным путем, через пищу и воду. Резервуаром возбудителей является человек, а для I. belli и другие млекопитающие. Заболевание начинается остро с водянистого поноса, лихорадки, боли в животе, завершается самопроизвольным выздоровлением в ближайшие дни или недели, но может затягиваться на годы, приводя к мальабсорбции и истощению.
У лиц с иммуносупрессией диарея может стать неуправляемой, обильной. У этих же больных возможны внекишечная паразитарная инфекция (холангит, генерализованная инфекция).
Диагноз основывается на выявлении ооцист в каловых массах, но требуется множество проб, прежде чем удастся определить паразитов. Примечательно, что в кале при инфекции, вызванной Isospora belli, определяют кристаллы Шарко — Лейдена, а в периферической крови эозинофилию. В биоптатах выявляют укорочение ворсинок, инфильтрацию lamina propria лимфоцитами, плазматическими клетками и эозинофилами (какой простор для рассуждений о пищевой аллергии, исключении тех или иных видов пищи, применения соответствующих препаратов!). Иногда правильный диагноз устанавливают только после выявления внутриклеточно локализованных паразитов при изучении биоптатов тонкой кишки.
Микроспоридиоз (вызывается простейшими ряда Microsporidia, рода Enterocytozoon: Enterocytozoon сиniculi; E. Bieneusi; рода Nosema: Nosema comeum). Возможно биссимптомное носительство у пациентов с нормальным иммунным статусом до хронической диареи и внекишечных поражений у лиц с иммунодефицитными состояниями. Микроспоридии — внутриклеточные спорообразующие простейшие, облигатные паразиты. О возможных резервуарах в животном мире, путях передачи известно мало. Доказано только, что микроспоридии выделяются с калом, мочой и другими биологическими жидкостями организма. В большинстве случаев они вызывают субклинические самопроизвольно проходящие расстройства. Антитела к микроспоридиям (Enterocytozoon cuniculi) имеют 5–8% жителей средних широт и 50–60% тропиков. Но в до-СПИДовскую эру описаны только единичные случаи клинически значимых заболеваний. Зато у больных СПИДом микроспоридии обусловливают до 30% случаев всех хронических диарей, а также холангит, холецистит, гепатит, перитонит, миозит, синусит, кератоконъюнктивит. Nosema comeum может вызывать тяжелые кератиты (вплоть до потери зрения) как у лиц с полностью нормальным иммунным статусом, так и у пациентов со СПИДом.
Диагноз основывается на выявлении микроспоридии в биоптатах пораженных тканей или в соскобе с роговицы. Микроспоридия лучше всего визуализируется при окраске по Гимзе, PAS, Граму. Мелкие споры удается выявить в кале, моче и других биологических жидкостях.
Понос при гельминтозах типичен для гименолепидоза, аскаридоза, трихинеллеза, балантидиаза, анкилостомоза, инвазий широкого лентеца, власоглава (распространены повсеместно), шистосомоза (эндемичен для Дальнего Востока, Южной Америки и Африки).
Колит после применения антибиотиков (псевдомембранозный) отмечают у 4–20% пациентов, леченных антибиотиками, развивается через 2–21 день после их применения. Не исключая вероятность аллергических механизмов, основное значение имеют нарушения микробиоценоза кишечника, в частности энтеротоксины Cl. difficile, бурно развивающейся в ответ на подавление нормальной флоры кишечника. Степень выраженности клинической картины и частота жидкого стула вариабельны, но возможны тяжелые варианты с летальным исходом. При колоноскопии слизистая оболочка нисходящей ободочной кишки диффузно гиперемирована, возможны эрозивные и псевдомембранозные поражения.
«Анафилактическая диарея» возникает, хотя и очень редко, при аллергических состояниях. Типичны резкое начало, длится недолго, прослеживается связь с приемом аллергена (рыба, яйца, клубника). Повторный прием аллергенов обусловливает рецидив диареи. Развивающийся отек стенки кишечника проявляется интенсивной болью. В крови снижение активности ингибитора Q фракции комплемента.
Практически всегда сочетается с внекишечными проявлениями аллергии (эритема, крапивница, отек Квинке). Аллергический генез, видимо, имеет значение и в развитии эозинофильного гастроэнтерита. Боль в животе (angina abdominalis) и примесь крови в кале типичны для болезни Шенлейна — Геноха.
Понос, обусловленный эндо- или экзогенными токсинами
Из первой группы наиболее известен понос при уремии. Расстройства стула, отмечаемые при тяжелых инфекционных заболеваниях, частью обусловлены и наличием токсинов.
Из экзогенных ядов наиболее известны мышьяк и ртуть. При подозрении на отравление мышьяком необходим химические анализ выделений, а при хронической диарее анализ волос и ногтей. Острое вдыхание паров ртути или прием солей ртути безобидны для кишечника. Но позднее в ответ на выделение ртути развивается колит, что наряду с другими симптомами проявляется поносом с примесью крови и слизи. Острое пероральное отравление ртутью (например у детей, разбивших термометр и проглотивших «блестящие шарики») протекает с частым вначале кровавым, а затем черным калом (за счет присутствия соединения ртути — HgS).
В наших широтах в качестве причины диареи токсического генеза можно указать и на отравление грибами. Понос, возникший в ближайшие 2 ч после употребления грибов, обычно свидетельствует о реакции на несвежую пищу. Но профузный понос с кишечной коликой и тяжелой рвотой типичен для отравления собственно токсинами грибов (наиболее опасна бледная поганка) и является жизнеугрожающим симптомом из-за развивающегося некроза печени.
К диарее токсического генеза можно отнести и диарею при приеме колхицина, цитостатиков, препаратов железа, магнийсодержащих антацидов, ганглиоблокаторов, бигуанидов.
Хроническая диарея
Хроническая диарея в условиях достаточно высокого уровня жизни и санитарных навыков населения, как правило, не является состоянием инфекционной этиологии. Хроническая диарея — достаточно частый симптом, который может быть обусловлен массой причин. Хроническая диарея может быть функциональной (синдром раздраженной толстой кишки) и органической этиологии. Последнюю логично подразделить на:
1. Воспалительную (болезнь Крона, неспецифический язвенный колит, туберкулез и т. п.).
2. Неопластическую (часто сочетается с запорами), особенно при раке толстой кишки.
3. При синдроме мальабсорбции и нарушенного переваривания (спру).
4. Эндокринно-гуморальная (гипертиреоз, опухоль островкового аппарата поджелудочной железы, карциноидный синдром, сахарный диабет).
5. Прочие (антропозоонозы, СПИД-ассоциированная диарея и др.).
Функциональная хроническая диарея развивается обычно у нервозных людей в возрасте до 40 лет, интермиттируя, она может длиться годами, не сопровождаясь при этом уменьшением массы тела. Позывы к дефекации возникают, как правило, утром или после психоэмоциональных перегрузок, каловые массы кашицеобразные или жидкие, но без патологических примесей, иногда возможно наличие небольшого количества слизи. Следует помнить, что деление диареи на органическую и неорганическую (типа синдрома раздраженной толстой кишки), довольно условно. С помощью ультрамикроскопического исследования при синдроме раздраженной толстой кишки выявляют отслоение участков эпителиального пласта и дистрофию клеток, разрыхление и утолщение базальной мембраны, нагромождение эпителиальных клеток крипт разной степени сохранности и дифференцировки.
Органическая диарея по данным анамнеза длится неделями или месяцами, позывы к дефекации возникают как днем, так и ночью, масса тела уменьшается, в кале патологические примеси (кровь, слизь, гной). Клинические признаки требуют колоноскопического, рентгенолабораторного и бактериологического подтверждения. Бактериологическое исключение хронического колита основывается на изучении копрокультуры (сальмонеллез, шигеллез, хеликобактериоз, иерсиниоз, хламидиоз, золотистый стафилококк, клостридии, энтеропатогенная кишечная палочка), серологических исследований (иерсиниоз), тканевых культурах (из биоптатов — кампилобактер, иерсинии, хламидии).
Неспецифический язвенный колит — воспалительное заболевание, поражающее преимущественно слизистую оболочку прямой и толстой кишки, имеющее хроническое рецидивирующее или непрерывное течение. Причины этого заболевания не установлены. Обсуждается генетическая предрасположенность к местным иммунным повреждениям слизистой оболочки кишки в ответ на бактериальные, пищевые или другие раздражители. Но специфических антигенов не выявлено. Курение снижает риск развития неспецифического язвенного колита.
Патогистологические изменения начинаются с нарушения микроциркуляции в субэпителиальных капиллярах, их окклюзии, дегенерации ретикулиновых волокон слизистой оболочки, инфильтрации собственной пластинки плазматическими клетками, эозинофильными гранулоцитами, лимфоцитами, мастоцитами, полиморфно-ядерными клетками. Появляются абсцессы крипт, некроз эпителия, изъявления слизистой оболочки.
Большинство пациентов с неспецифическим язвенным колитом — женщины в возрасте от 15 до 50 лет. Но кривая заболеваемости имеет два пика по возрасту: 1-й приходится на 15–30 лет, 2-й на 50–70. Хотя 2-й пик включает, видимо, и часть случаев ишемического колита. Основными симптомами являются нарушения функции кишечника, выделение крови и/или гноя при дефекации, боль в животе. У большинства больных развивается понос (жидкий стул от 5–6 до 20 и более раз в сутки), хотя в отдельных случаях развивается запор. Выделение крови с калом отмечают у 90–100% больных, подчас это первый признак болезни. Слизь, кровь и гной выделяются иногда и без каловых масс. Другой характерный симптом (70% пациентов) — боль в левой подвздошной или надлобковой области, схваткообразная, усиливающаяся перед дефекацией, уменьшающаяся после нее.
Нередки внекишечные проявления. Артриты развиваются в связи с обострением кишечных симптомов, поражаются преимущественно крупные суставы, возможны моноартриты, миграция воспаления суставов. Типичны поражения глаз (увеит, ирит, иридоциклит, эписклерит), кожи (узловатая эритема, пиодермия), печени (первичный склерозирующий холангит, хронический гепатит), поджелудочной железы (панкреатит), полости рта (афтозный стоматит). Подробно описаны изменения личности при неспецифическом язвенном колите (ранимость, внутренние конфликты), причем им придают патогенетическое значение.
Обострение неспецифического язвенного колита сопровождается уменьшением массы тела, потерей аппетита, анемией, повышением СОЭ, гипоальбуминемией. Лабораторные изменения прямо зависят от распространенности процесса и могут быть очень скудными при локализации неспецифического язвенного колита только в прямой кишке.
Наряду с тяжелыми формами с истощающими слизисто-кровавыми поносами отмечают малосимптомные варианты, особенно в начале заболевания при ограниченном поражении прямой кишки.
При длительном течении неспецифического язвенного колита нередко развиваются такие грозные осложнения, как перфорация толстого кишечника, токсический мегаколон (тяжелая интоксикация, мучительное вздутие живота, резко повышающее вероятность перфорации кишки), межкишечные свищи, кишечные кровотечения. Длительное течение неспецифического язвенного колита приводит к укорочению кишки и брыжейки, абсцессам крипт, псевдополипам. Наиболее тяжелым осложнением заболевания является рак толстой кишки. Малигнизация развивается у 20% всех больных, что требует проведения повторной колоноскопии и биопсии для ранней диагностики метаплазии. Риск развития опухоли повышается при длительном (более 10 лет) течении заболевания, при начале заболевания в детском и юношеском возрасте, распространенном язвенно-воспалительном процессе, дисплазии слизистой оболочки. Методом выбора для диагноза является фиброколоноскопия, выявляющая вишнево-красную гладкую тусклую отечную слизистую оболочку с нежными гранулами, кровоточащую при малейшем касании, псевдополипы, эрозии, язвы неправильной формы, изъязвления с фибринозным налетом, наличие крови и гноя в просвете кишки. В отличие от болезни Крона изменения располагаются диффузно, первоначально и обязательно поражается прямая кишка, откуда процесс распространяется выше. Ирригоскопию следут проводить только после стихания воспалительного процесса. Рентгенологически типичны отек, неровность, «зернистость» слизистой оболочки, изъязвления, псевдополипоз, отсутствие гаустрации, сегментарные рубцовые поствоспалительные сужения кишки, ее укорочение. По данным эхоГ удается диагностировать утолщение стенки толстой кишки (рис. 27.1), проследить протяженность участка поражения.
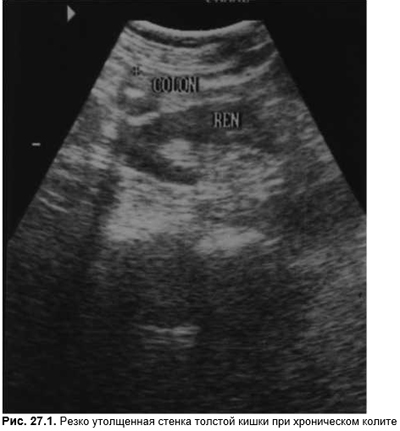
ДД неспецифического язвенного колита в первую очередь проводят с инфекционными бациллярными или паразитарными колитами по итогам исследования микрофлоры кишечника, выявления простейших в анализе кала. Но ДД с инфекционными колитами представляет собой проблему только в дебюте неспецифического язвенного колита.
При изолированном поражении прямой кишки поноса может и не быть, поэтому выделение крови потребует исключения геморроя.
В отличие от неспецифического язвенного колита при болезни Крона обычно отсутствует поражение прямой кишки, в патологический процесс чаще вовлечены правые отделы кишечника (подвздошная кишка). В пользу болезни Крона свидетельствуют определяемые эндоскопически афтоподобные язвы, выявляемые в начальной стадии заболевания, позднее линейные язвы, вытянувшиеся вдоль оси кишки и разделяющие отечную бугристую слизистую оболочку на отдельные участки (симптом «булыжной мостовой»), а при гистологическом исследовании — специфические гранулемы. Наряду с этим при гистологическом исследовании при болезни Крона воспаление трансмуральное, с образованием щелевидных язв и фистул, подслизистый слой утолщен, выявляют субсерозные лимфангиоэктазии. А при неспецифическом язвенном колите гистологически воспаление ограничивается слизистым слоем, протекает с абсцессами крипт, плоскими язвами и эрозиями. Подслизистый слой остается неизменным.
ДД-признаки неспецифического язвенного колита и болезни Крона (гранулематозного колита) приведены в табл. 27.6.
Таблица 27.6
ДД-признаки неспецифического язвенного колита и болезни Крона
| Признак | Неспецифический язвенный колит | Болезнь Крона | |
| Клинические проявления | Диарея | ++++ | +++ |
| Кровь в кале | ++++ | ++ | |
| Боль в животе | ++ | +++ | |
| Объемные образования в брюшной полости | 0 | ++ → +++ | |
| Токсический мегаколон | + | + | |
| Перфорации | + | + | |
| Фистулы перианальные, перинеальные | 0 | ++ | |
| Фистулы энтеро-энтеритические | 0 | + | |
| Эндоскопические проявления | Поражение прямой кишки | ++++ | ++ |
| Диффузное поражение | ++++ | + | |
| Легкая кровоточивость, гнойные наложения | +++ → ++++ | + | |
| Афты, линейные язвы | 0 | +++ → ++++ | |
| Рельеф по типу «булыжной мостовой» | 0 | ++ → ++ | |
| Псевдополипы | ++ | + | |
| Радиологические признаки | Распространенность поражения | ++++ | 0 → + |
| Поражение подвздошной кишки | 0 | ++ | |
| Стриктуры | 0 | + → ++ | |
| Фистулы | 0 | ++ → +++ | |
| Фиссуры | 0 | + → ++ | |
| Асимметричное поражение стенки кишки | 0 | ++ → +++ | |
| Патогистологические характеристики | Гранулемы | 0 | +++ → ++++ |
| Трансмуральное воспаление | 0 → + | +++ → +++ | |
| Абсцессы крипт | +++ | + → ++ | |
| Чередование зон поражения со здоровыми участками | 0 | +++ | |
| Линейные, афтозные язвы | 0 | +++ → +++ | |
| Иммунологические характеристики | Антинейтрофильные цитоплазматические антитела | +++ | ++ |
| Антитела к Saccharomyces cerevisiae | 0 | ++++ | |
0 — никогда или редко; + — <25%; ++ — 25–50%; +++ — 50–75%; ++++ — >75%.
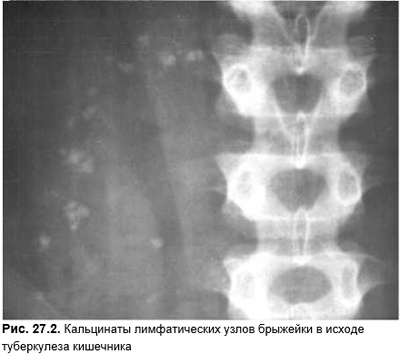
При кишечной форме туберкулеза поражаются преимущественно подвздошная кишка, илеоцекальная область, отмечают сегментарное распространение процесса (рис. 27.2). Туберкулез кишечника чаще развивается на фоне туберкулеза легких. ДД интестинального туберкулеза и неспецифического язвенного колита основывается на данных колоноскопии. Для туберкулеза кишечника характерно наличие язв с приподнятыми отслоившимися краями, заполненных сероватым содержимым. При заживлении остаются рубцы, что никогда не отмечают при неспецифическом язвенном колите или при болезни Крона. Кроме того, диагноз «туберкулез» подтверждается бактериологическими и гистологическими исследованиями биопсийного материала.
ДД псевдополипоза с диффузным полипозом основывается на результатах морфологического исследования и данных семейного анамнеза.
У лиц пожилого возраста возможно развитие ишемического колита, отличающегося острым, а не постепенным, как при неспецифическом язвенном колите, началом. При этом приступ боли в животе возникает после еды, а при язвенном колите перед дефекацией. Прямая кишка редко вовлекается в процесс. Эндоскопическая картина ишемического колита характеризуется резко очерченными границами поражений: подслизистыми кровоизлияниями, псевдополипозными синюшными образованиями, выступающими в просвет кишки. Наиболее важным рентгенологическим признаком этой патологии считается симптом «отпечатка большого пальца».
Кроме того, неспецифический язвенный колит необходимо дифференцировать с псевдомембранозным колитом, кишечным кровотечением при болезни Ослера, венерическим проктосигмоидитом (см. ниже).
Болезнь Крона (терминальный илеит, или гранулематозный илеоколит) — неспецифическое воспалительное поражение различных отделов желудочно-кишечного тракта, характеризующееся сегментарностью, рецидивирующим течением, образованием воспалительных инфильтратов и глубоких продольных язв, которые нередко осложняются кровотечением, перфорацией, образованием наружных и внутренних свищей, стриктур, перианальных абсцессов.
Клиническая картина описана впервые Кроном и соавторами в 1932 г. В настоящее время соотношение частоты развития болезни Крона и неспецифического язвенного колита в европейских странах изменилось, и болезнь Крона выявляют в 1,5–3 раза чаще, чем язвенный колит. В России по-прежнему превалирует неспецифический язвенный колит. Половой предрасположенности к заболеванию терминальным илеитом нет, чаще его выявляют у евреев. Болезнь развивается в основном улиц молодого возраста. Пик заболеваемости приходится на возраст 14 лет–24 года. У 15–17% больных среди родственников первой степени есть больные терминальным илеитом или, значительно реже, неспецифическим язвенным колитом.
Самый ранний признак поражения слизистой оболочки — это воспаление крипт (криптит) и абсцессы крипт, прогрессирующие афтозные язвы, располагающиеся, как правило, над лимфоидными узелками. Иногда эти изменения подвергаются обратному развитию, но чаще интенсивно пролиферируют макрофаги и другие воспалительные клетки с образованием гранулем. Воспаление распространяется трансмурально, возникает лимфатический отек и утолщение стенки. Чередование язв, трещин и отека ведет к образованию «булыжной мостовой». Лимфатический отек распространяется на брыжейку. В процесс могут вовлекаться любые отделы желудочно-кишечного тракта. Характерным считается одновременное поражение терминального отдела подвздошной и одного или двух участков ободочной кишки. В 50% всех случаев процесс охватывает сегментарно первоначально восходящую ободочную кишку и терминальный отдел подвздошной. В 30% случаев поражается только тонкая кишка (регионарный энтерит), в 29% только толстый кишечник. Возможно диффузное поражение и поражение всех отделов толстой и тонкой кишки, двенадцатиперстной кишки, желудка и пищевода. В противоположность язвенному колиту дистальный отдел толстого кишечника, прежде всего прямая кишка, в большинстве случаев не изменен.
Клинические проявления многообразны. Отмечают общую слабость, похудание, задержку роста у детей, лихорадку, отеки ног. Ведущий клинический признак — боль по всему животу либо в правом нижнем квадранте, чаще схваткообразная. Болевые ощущения в области подвздошной или слепой кишки могут симулировать приступ аппендицита. Боль усиливается перед дефекацией и стихает после нее. Другими частыми симптомами являются диарея и кишечные кровотечения. Частота стула доходит до 5–20 раз в сутки, каловые массы с примесью гноевидной слизи, реже крови. Запоры возникают редко. Развитие кишечных кровотечений при болезни Крона не характерно, однако анализы кала на скрытую кровь в большинстве случаев положительны. Типична реакция брыжеечных ЛУ, что не характерно при неспецифическом язвенном колите. Системные проявления сводятся к узловатой эритеме, артриту, иридоциклиту. Причем анкилозирующий спондилит, сакроилеит, увеит, первичный склерозирующий увеит, раз начавшись как осложнение болезни Крона, далее текут независимо. Нередки камни почек, обусловленные нарушением пуринового обмена, концентрацией и защелачиванием мочи, оксалурией. В анализах крови лейкоцитоз с нейтрофилезом и токсической зернистостью нейтрофильных гранулоцитов, анемия, тромбоцитоз, повышение СОЭ. Экссудативная энтеропатия приводит к гипопротеинемии, поражение тонкого кишечника и желудка к синдрому мальабсорбции (стеаторея, амилорея, креаторея, дефицит витамина В12).
Течение заболевания хроническое, с ремиссиями. Такие осложнения, как перфорации и кровотечения, типичные для язвенного колита, при болезни Крона сравнительно редки. Но отмечают поствоспалительные стенозирования кишечника вплоть до илеуса, острое токсическое расширение толстой кишки, трансмуральные внутренние фистулы и абсцессы. Перианальные абсцессы и свищи формируются у 30–55% больных. Следует помнить, что первым и подчас единственным начальным проявлением заболевания может быть какой-либо один клинический симптом (диарея, боль в животе, ректальное кровотечение), опережающий остальные проявления на несколько месяцев и даже лет. Диагноз основывается на типичных эндоскопических данных (сегментарное или протяженное поражение кишечника с тусклой неравномерно утолщенной слизистой оболочкой, на фоне которой видны эрозии по типу афт, окруженные белесоватыми грануляциями). Сосудистый рисунок отсутствует или сглажен. В просвете кишки гноевидная слизь. При прогрессировании процесса появляются большие поверхностные язвы или глубокие линейные язвы-трещины. Просвет кишки сужен. Общий вид соответствует картине, описываемой как «булыжная мостовая»). Гистологическая картина биопсийного материала при болезни Крона представлена воспалительно-клеточными инфильтратами, на фоне которых определяются саркоидоподобные гранулемы, язвы-трещины, распространяющиеся в продольном направлении, проникающие в мышечный и субсерозный слои.
Основными рентгенологическими признаками болезни Крона являются сегментарность поражения с вовлечением в процесс отдельных сегментов кишки, наличие неизмененных участков между пораженными сегментами. Волнистый или неровный контур, продольные язвы, образующие рельеф «булыжной мостовой», псевдодивертикулы, сегментарные сужения пораженных участков (симптом «шнура»).
Данные эхоГ позволяет установить утолщение стенки кишки, сужение ее просвета, однако они не патогномоничны. Так, эхо-признаки болезни Крона (утолщение стенки кишки, неровность ее контура, сужение просвета) отмечают также при неспецифическом язвенном колите, колите любого другого происхождения (ишемический, амебный, антибиотический, пострадиационный и др.), дивертикулите, васкулите, туберкулезе, актиномикозе, амилоидозе, при первичной или метастатической опухоли, отеке стенки кишки в случаях илеуса, токсического мегаколона или облучения. Эхо-признаками осложнения болезни Крона являются асцит, абсцесс (в первую очередь искать в печени, интраабдоминально, в Мм. psoas), субилеус и илеус, токсический мегаколон, обструктивная нефропатия, холелитиаз, перфорация, свищи (энтерокутанные, энтероорганные, энтеровезикальные, энтероретроперитонеальные). В целом же эхоГ при воспалительных заболеваниях кишечника показана для первичного выявления измененных участков стенки кишки и обоснования дальнейших диагностических вмешательств, наличии более или менее специфических проявлений болезни Крона (утолщение стенки и др.), динамических исследований, выявления осложнений.
Суммируя все вышесказанное о болезни Крона, следует отметить, что критериями диагноза являются:
- Радиологические, эндоскопические или хирургические.
- Несплошное, участковое поражение слизистой оболочки.
- Поражение подвздошной кишки.
- Глубокие трещины слизистой оболочки.
- Кожно-кишечный синдром.
- Энтерокутанные свищи.
- Хронические поражения анального отверстия.
- Гистологические данные.
- В области воспаления в бокаловидных клетках содержится неизмененная слизистая оболочка.
- Лимфатические фолликулы в слизистой оболочке и подслизистом слое.
Диагноз устанавливают при наличии 3 позитивных признаков или при выявлении гранулемы и 1 положительного критерия.
Близкая клинико-рентгенологическая и эндоскопическая картина кишечника возможна при неспецифическом язвенном колите, гастроинтестинальном туберкулезе, болезни Уиппла, иерсиниозе, актиномикозе, лимфоме, лимфогранулематозе, дивертикулите, ишемическом колите, первичном амилоидозе, приеме НПВП. Скорость, неотложность ДД и даже количество нозологических и синдромальных форм, подлежащих ДД, определяются и тяжестью течения воспалительных заболеваний толстой кишки (табл. 27.7)
Таблица 27.7
Критерии тяжести воспалительных поражений толстой кишки
| Признак | Средняя степень тяжести | Тяжелое течение | Фульминантное течение |
| Количество опорожнений кишечника в сутки | 2–3 | 6–10 | >10 |
| Ректальное кровотечение | Нетипично | Да | Тяжелое, продолжительное |
| Уменьшение массы тела | <5% | 5–8% | >9% |
| Токсикоз | +/- | + | ++ |
| Лихорадка | Нет | Часто | Да |
| Тахикардия | Нет | Часто | Да |
| Анемия | Нет | + | ++/+++ |
| Лейкоцитоз | Нет | Да | Да |
| Гипоальбуминемия | Нет | Часто | Есть |
| Гипокалиемия | Нет | Иногда | Да |
| Бактеремия | Нет | Нетипична | Есть у 25% больных |
| Распространенное поражение толстой кишки | Нет | Возможно | Часто |
Завершая обсуждение неспецифического язвенного колита и болезни Крона, следует подчеркнуть, что иногда провести их разграничение очень сложно. Поэтому в ряде случаев приходится ограничиваться заключением о хроническом воспалительном заболевании кишечника.
Туберкулез кишечника в отличие от туберкулеза легких относится к группе туберкулеза других органов и систем. Туберкулез кишечника может быть выражением первичного (первичный туберкулезный комплекс), вторичного (интракишечное инфицирование при кавернозном туберкулезе легких) или гематогенного внелегочного туберкулеза. Первичный туберкулез кишечника составляет 70% случаев интестинального туберкулеза. При туберкулезе кишечника поражается в основном илеоцекальный отдел, то есть развивается туберкулезный илеотифлит. Червеобразный отросток, восходящая, поперечно-ободочная и прямая кишки поражаются значительно реже. Вначале заболевание характеризуется развитием общих симптомов: анорексия, слабость, недомогание, субфебрильная температура или лихорадка, повышенная потливость, тошнота, тяжесть в животе после еды, метеоризм, неустойчивый стул. В правой подвздошной области определяется мышечная защита. Первичный туберкулез кишечника диагностируют обычно в поздних стадиях заболевания; вторичный, особенно при специфическом процессе в легких, — более своевременно. В клиническом анализе крови анемия, повышение СОЭ, лейкоцитоз. Следует помнить, что отрицательные бактериологические посевы отмечают у большинства больных, что не способствует своевременной диагностике.
При рентгенологическом обследовании кишечника выявляют положительный симптом Штирлина, патологическое укорочение в области слепой и восходящей кишки, «изъеденные» стенки и рельеф слизистой оболочки кишки, узкий изъязвленный терминальный отдел подвздошной кишки.
Проведение тотальной колоноскопии у больных кишечным туберкулезом часто затруднено, поскольку в большинстве случаев отмечают обширный спаечный процесс или стеноз одного из участков кишки. Эндоскопические данные многообразны и включают язвы овальной или округлой формы, псевдополипы, рассеянные по всей поверхности пораженного участка или располагающиеся в виде густых скоплений. Нередко одновременно можно выявить язвенные поражения и псевдополипоз на одном участке. При определении в биоптате эпителиоидных гранулем с гигантскими клетками Пирогова — Лангханса и ка- зеом, микобактерий туберкулеза диагноз заболевания не вызывает сомнений.
По данным эхоГ кишечника, как и при прочих его заболеваниях, выявляют утолщение стенки в области поражения.
ДД проводят с неспецифическим язвенным колитом, болезнью Крона, неспецифическим энтероколитом (табл. 27.8), раком слепой кишки.
Таблица 27.8
Сравнительная характеристика эндоскопических данных болезни Крона, ишемического колита, неспецифического язвенного колита, интестинального туберкулеза
| Эндоскопические данные | БК | ИК | НЯК | ИТ |
| Поражение прямой кишки | + | + | +++ | + |
| Поражение илеоцекальной области | +++ | + | + | +++ |
| Стриктуры | +++ | +++ | +* | +++ |
| Картина «булыжной мостовой» | +++ | Нет | Нет | Нет |
| Участки отечной слизистой оболочки сине-багрового цвета | Нет | +++ | Нет | Нет |
| Дискретные язвы слизистой оболочки | +++ | +++ | Нет | +++ |
| Изъязвления неправильной формы на фоне гиперемии слизистой оболочки | + | + | +++ | + |
| Продольное (вдоль оси кишки) расположение язв | +++ | Нет | Нет | Нет |
| Поперечное расположение язв | Нет | Нет | Нет | +++ |
| Образование рубцов на месте язв | Нет | Нет | Нет | +++ |
*При малигнизации; БК — болезнь Крона; ИК — ишемический колит; НЯК — неспецифический язвенный колит; ИТ — интестинальный туберкулез.
Актиномикоз кишечника обычно локализуется в илеоцекальном углу. ЭхоГ выглядит как псевдотуморозное утолщение стенки кишки. Часто завершается формированием наружного свища, из отделяемого которого высеваются друзы.
Ишемический энтерит/этероколит (angina abdominalis) протекает с болью в животе и кровавым поносом, являясь результатом облитерирующей ангиопатии сосудов, питающих кишечник. При отсутствии критической обструкции сосудов ишемия кишечника появляется в условиях сниженной перфузии (шок, сердечная недостаточность, инфаркт миокарда). Ишемический колит развивается в возрасте 60–80 лет. При острой манифестации типична боль в левой половине живота, которая начинается в левой подвздошной области. Перед этим могут быть менее яркие эпизоды, расстройства стула, темные сгустки в нем.
Если симптоматика развивается на фоне шока или непосредственно после выведения из него, то установить диагноз сравнительно несложно. Ишемию кишечника отмечают и при синдроме обкрадывания подвздошной артерии, после операции Графта, когда при непроходимости аорты или подвздошной артерии приходится жертвовать нижней брыжеечной артерией. Эндоскопические и рентгенологические признаки ишемического колита представлены выше.
Венерический проктосигмоидит — венерические аноректальные поражения — нередко возникает у мужчин-гомосексуалистов. Основные инфекции, передаваемые половым путем, неспецифические, такие как герпес, контагиозный моллюск. Сифилис может протекать с первичным аффектом в прямой кишке или по типу широких кондилом в перианальной области. Нелеченный сифилис может вызвать стенозирование кишки обычно на 4–5 см выше анального отверстия. Гистологически выявляют неспецифические воспалительные гранулематозные изменения. При ДД необходимо учитывать вероятность туберкулеза, болезни Крона, карциному. Хламидии и гонококки вызывают геморрагический, а венерическая лимфогранулема язвенный проктит. У ВИЧ-инфицированных возбудителями проктита могут быть грибы, простейшие, амебы и т. п.
Опухоль тонкой кишки выявляют достаточно редко. Обычно это рак двенадцатиперстной кишки. В собственно тонкой кишке отмечают преимущественно лимфомы. Половина всех опухолей тонкой кишки доброкачественны и представлены аденомами, липомами, лейомиомами, редко ангиомами. Сосудистые опухоли обычно множественные.
Большая часть доброкачественных опухолей протекает асимптомно, их случайно выявляют на вскрытии (см. Карциноидный синдром). Симптомами опухоли тонкой кишки являются тошнота, рвота, расстройства стула, кровотечения, анемия, илеус, перфорации. Боль чаще локализуется в верхнем правом квадранте живота. Схваткообразная боль в параумбиликальной области типична для опухолей нижних отделов тонкого кишечника. Жалобы до установления диагноза могут, интермиттирующе появляясь, длиться месяцами и даже до года. Диагноз во многом основывается на результатах рентгенологического метода исследования, позволяющего выявить расширение выше места стеноза, и эндоскопии, позволяющей получать прицельные биопсии.
Опухоль толстой кишки характеризуется прежде всего кровотечением, которое очень долгое время может протекать скрыто. Ректальное кровотечение, особенно у пациентов в возрасте старше 40 лет, заставляет прежде всего думать о раке толстой кишки. Колоректальный рак ассоциируется с семейным полипозом, с неспецифическим язвенным колитом, с карциноэмбриональным антигеном, с нарушением функции продукта супрессорного гена р55, связан с мутацией четырех генов на хромосомах 2, 3-й и 7-й. Кроме того, рак толстой кишки весьма вероятен при наличии рака аналогичной локализации в семейном анамнезе, у пациентов с полипами толстой кишки диаметром >2 см, акромегалией, асбестозом, первичным раком молочной железы или малого таза, при обилии в пище мяса и тугоплавких жиров.
Среди всех случаев рака толстой кишки 10% составляют карциномы слепой кишки, 4% — рак восходящей ободочной, по 6% — область правого и левого угла, 4% — рак поперечной ободочной, 5% — случаи рака нисходящей ободочной кишки, 20% — сигмовидной кишки и 45% — прямой. Рак толстой кишки может начинаться как с запора, так и поноса. Поэтому всякое нарушение ритма и характера опорожнения кишечника в возрасте старше 40 лет должно нацеливать врача на исключение колонокарциномы. Причем общее хорошее самочувствие пациента не исключает наличия опухоли. Другим ранним симптомом является труднообъяснимая лихорадка. Локальные симптомы отсутствуют месяцами, так что диагноз, пока регистрируют только неопределенные нарушения пищеварения, остается неустановленным. Кишечные колики могут быть непостоянными, интервалы между болевыми приступами в дебюте достигают месяца. В запущенных стадиях формируется картина дистрофии, мучительного метеоризма, кишечной колики, урчащих грохочущих кишечных шумов, непроходимости кишечника. У половины больных удается пальпировать опухоль в виде плотного, часто смещающегося узла. На этом этапе практически всегда есть метастазы в печень (увеличение ее в размерах, повышение плотности, бугристость поверхности, соответствующая эхо-картина, данные сцинтиграфии и КТ). У людей молодого возраста колонокарциномы достаточно редки. Типичная локализация — восходящие отделы толстой кишки. Рак восходящей ободочной кишки длительное время течет с минимальными расстройствами или вообще без жалоб. Еще не оформленный стул в этом отделе кишечника достаточно свободно проходит через суженный опухолью сегмент. Иногда появляется боль после еды, местная болезненность. Первыми симптомами являются анемия и скрытая кровь в кале. Боль в животе при нерегулярном опорожнении кишечника чаще сопровождают рак нисходящего отдела ободочной кишки, поскольку в этом отделе продвигаются уже сформированные массы, с трудом проходящие через суженный опухолью просвет кишки. При дальнейшем развитии опухоли формируется полная непроходимость. Высоко расположенные опухоли сигморектальной области текут с симптомом «ложного друга», то есть при попытке пациента облегчить метеоризм вместе с газом непроизвольно отходит и кал.
Установление диагноза «карцинома толстой кишки» основывается на данных ирригоскопии (стеноз кишки, дефект наполнения), которая тем не менее с трудом выявляет мелкие карциномы, опухоли слепой и прямой кишки, расположенные в пределах 20 см от ануса. Поэтому обязательно пальцевое исследование при подозрении на опухоль прямой кишки, когда врач выявляет пальпаторно плотное легкокровоточащее образование, неподвижное, иногда с кратерообразным углублением. Колоноскопия является обязательной при подозрении на опухоль толстой кишки. Она же с помощью прицельной биопсии помогает отдифференцировать полипы от злокачественных опухолей. Достигнут прогресс в УЗИ при диагностике опухолей. При этом удается выявить утолщение стенки кишки, протяженность участка поражения и, что немаловажно, наличие метастазов.
Полипоз толстой кишки требует ДД с карциномами, поскольку, с одной стороны, большие полипы могут сопровождаться клиническими признаками опухоли кишечника (нарушения ритма опорожнения кишечника, боль в животе, кровотечения, анемия), а с другой стороны — обладают способностью к малигнизации. Так, каждый полип диаметром более 5 мм подозрителен на злокачественное перерождение и подлежит удалению. Но полипозы, видимо, вовсе не редкие состояния. Их выявляют в 5–50% всех аутопсий. Обычно это очень мелкие гиперпластические или железистые полипы. Их частота повышается с возрастом. При инструментальных исследованиях полипы выявляют реже. При банальных рентгенологических исследованиях толстой кишки с барием — в 5%, в 2–5 раз чаще при фиброколоноскопии или рентгенологическом исследовании с двойным контрастированием. У каждого пациента с полипом кишечника необходимо в динамике выявлять новые полипы, а также опухоль кишечника, ибо нередко сосуществуют полипы и колонокарциномы. У 1/4 всех больных раком кишки одновременно выявляют и железистые полипы.
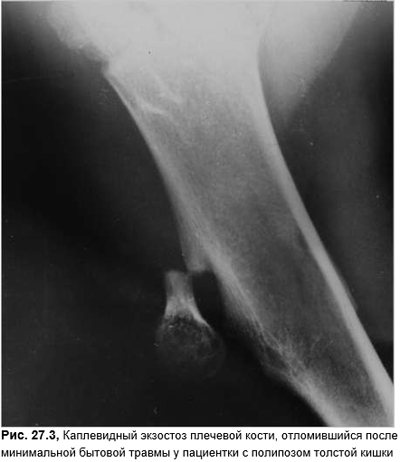
Полипоз кишечника сочетается с кожными пигментными пятнами цвета «кофе с молоком» (факомы) и с костными экзостозами (рис. 27.3). Причем в зависимости от локализации экзостозов можно с высокой вероятностью сказать о наличии, локализации, гистологическом типе и прогнозе полипоза. Длительное время полипы существуют бессимптомно. И хотя все семейные формы полипозов, обусловленные патологией гена на 5-й хромосоме существуют с рождения, проявляются они после 10 лет жизни (синдром Пейтца — Егерса), а обычно не ранее 40. Границы между семейными полипозами кишечника и другими вариантами полипозов кишечника (например синдромы Тюрко (колонополипоз и опухоли мозга) и Гарднера (колонополипоз в сочетании с другими мезенхимальными опухолями, в частности фибромы, липомы, эпидермоидные кисты, остеомы)) очень размыты. Видимо, это разные варианты одного и того же состояния, разная пенетрантность гена, действие различно сцепленных генов или еще не таксономированных синдромов. Ведущий клинический симптом — скрытые или рецидивирующие кровотечения. Ворсинчатые аденоматозные полипы могут манифестировать со слизистых поносов и признаков гипокалиемии. С точки зрения гистологии и прогноза все полипы можно подразделить на следующие типы:
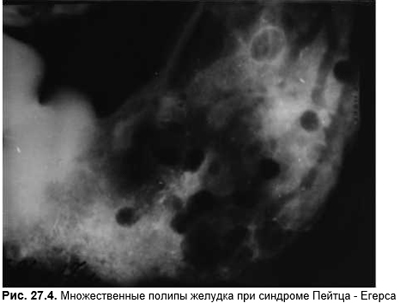
1. Доброкачественные, без тенденции к малигнизации, гиперпластические, гамартозные юношеские и полипы при синдроме Пейтца — Егерса (рис. 27.4). Доброкачественный колонополипоз юношей (ретенционные полипы). Синдром Кронхайта — Кенеда (полипоз, пигментация, алопеция, ониходистрофия, диарея, гипопротеинемия).
2. Неопластические полипы с полиплоидией и высокой вероятностью малигнизации (преканкроз, предраковые состояния).
А. Тубулярные аденомы — аденоматозные полипы.
Б. Ворсинчатые аденомы. Большие ворсинчатые аденомы изредка могут протекать с водянистой диареей и гипокалиемией.
В. Тубуловиллезные аденомы — папиллярные аденомы. Эндоскопически возможна электроэкцизия полипов по всему протяжению толстой кишки. Полипэктомию рассматривают как диагностическое вмешательство, позволяющее провести гистологическое исследование всего полипа, и как радикальное лечебное вмешательство. Если при семейном полипозе не проведена колоноэктомия, то пациенты к 30–50 годам погибают от рака толстой кишки. Полипы толстой кишки необходимо дифференцировать от псевдополипоза. Псевдополипы — участки отечной слизистой оболочки кишки между изъязвленными зонами. Риска малигнизации нет.
По нашим данным (30 детей) средний возраст на момент клинически манифестного дебюта колебался от 1,5 года до 13 лет (М=6,9). Возраст установления диагноза — от 2,5 года до 14 лет (М=8,3). То есть правильная диагностика явно отставала от манифестных проявлений болезни. Первыми характерными симптомами были кишечные кровотечения (в единичных случаях с отторжением кусочков тканей), боли в животе спастического характера, иногда интенсивные до крика, чередование запоров и поносов. Достаточно частые кровотечения приводили к анемии. В качестве первоначальных ошибочных диагнозов фигурировали дисбактериоз, трещины ануса, бактериальные колиты, глистная инвазия.
Полипы локализовались только в прямой кишке (3 пациента, из них у 2 — множественные), только в сигмовидной (3), в сигмовидной и поперечной ободочной (2), в остальных случаях (22) — по всей толстой кишке. В одном случае диагностирован синдром Пейтца — Егерса, в другом Реклингаузена. В одном наблюдении выявлен синдром Гарднера, причем экзостозы определяли за 3 года до диагностики полипоза, хотя боль в животе сопровождал ребенка практически с рождения. Полипозы толстой кишки сочетались с геморрагическим гастритом (1), долихосигмой (1), признаками генерализированной дисплазии соединительной ткани (17), чаще недифференцированной по типу синдрома гипермобильности. Но в 2 случаях диагностирован синдром Элерса — Данлоса. У большинства детей с полипозами выявлены признаки обменной нефропатии.
В диагностике полипозов решающее значение имеют эндоскопия и радиологические методики. По данным эхоГ полипы не визуализировались. Рентгенологически они выглядели как небольшие округлые образования на рельефе кишки или дефекты заполнения диаметром от 0,8 до 1–2 см (24 ребенка), до 3 см (5 детей), до 5 см и более (у 1 ребенка). В одном случае у девочки 6 лет полип обтурировал просвет кишки. Нередко отмечали перерастяжение толстой кишки, сглаженность гаустр. Возникают сложности при ДД изображений полипов и гиперплазированных лимфоидных образований. Лимфоидные полипы не имеют бариевого ободка по краю и не проецируются в просвет кишки. Наиболее точная диагностика с гистологической верификацией образования возможна только при эндоскопии. Эндоскопически полипы выглядят как сочные ярко-красные образования с гладкой поверхностью. Большие полипы на ножке, представляющей собой складку слизистой оболочки, ветвятся, образуя картину «цветной капусты». Складки слизистой оболочки нередко утолщены, с незначительным усилием расправляются воздухом. Сосудистый рисунок кишки усилен, хотя местами отсутствует. Достаточно часто регистрируют эндоскопические признаки колита (рис. 27.5).
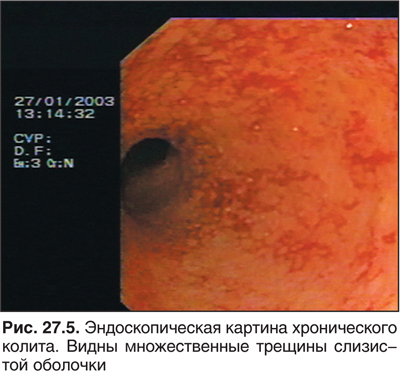
Основные ДД-характеристики полипозов приведены в табл. 27.9.
Таблица 27.9
Основные ДД-признаки и клинические характеристики полипозов желудочно-кишечного тракта
| Характеристика | Семейный полипоз толстой кишки | Синдром Цанка | Синдром Олдфилда | Синдром Тюрко | Синдром Гарднера 1 типа | Синдром Пейтца — Егерса | Ювенильный полипоз | Синдром Бандлера | Синдром Бина |
| Первые проявления заболевания | Пубертатный период | Раннее детство | Раннее детство | Пубертатный период | До 10 лет | Раннее детство | Раннее детство | Раннее детство | Раннее детство |
| Возраст полной манифестации | 20–30 лет | 20–30 лет | Постпубертатный период | 20–40 лет | Постпубертатный и пубертатный периоды | Раннее детство | Раннее детство | Раннее детство | Ранее детство |
| Основная локализация полипов | Толстый кишечник, прямая кишка | Толстый кишечник, прямая кишка | Аденоматозный полип | Толстый кишечник, прямая кишка | Толстый кишечник, прямая кишка | Тонкий кишечник, особенно подвздошная кишка | Желудок, тонкий кишечник и/или прямая кишка | Тонкий кишечник | Весь желудочно- кишечный тракт |
| Гистологическая картина | Аденоматозный тип | Аденоматозный полип | Аденоматозный полип | Аденоматозный полип | Аденоматозный полип | Гамартомы | Гамартомы, ретенционные полипы | Гемангиомы с полипообразным строением | Гемангиомы с полипозным строением |
| Вероятность малигнизации | 70% | 70% | 70% | 50–70% | 85% | 2% | Крайне редко | Не известна | Не известна |
| Клинические проявления, осложнения | Диарея, кровотечения, колики | Диарея, кровотечения, колики, илеус, мальабсорбция | Диарея, кровотечения, колики, мальабсорбция, илеус | Диарея, колики, кровотечения, мальабсорбция | Диарея, кровотечения, колики, илеус | Инвагинация, кахексия | Инвагинация, самостоятельное отхождение полипов | Кровотечения, илеус | Кровотечения, илеус |
| Сопутствующие поражения | Поражения костей | Множественные хрящевые экзостозы | Множественные кисты сальных желез | Опухоль мозга — глиома | Остеомы черепа, дермоидные кисты, фибромы | Мелкая темная пигментация слизистой оболочки губ и рта | Возможен поликистоз легких и почек, подкожные липомы | Пигментация губ и лица более грубая, чем при синдроме Пейтца — Егерса | Гемангиомы кожи, внутренних органов, мышц |
| Тип наследования | а/д с высокой пенетрантностью | а/д | а/д с вариабельной пенетрантностью | а/р? | а/д с различной пенетрантностью | а/д с высокой пенетрантностью | а/д, андрология | а/д | а/д |
Дивертикулы и дивертикулит. Дивертикулез был практически не известен до 1900 г. Частота его повышается, особенно в странах Запада. По секционным данным его выявляют в 10% аутопсий. До 35-летнего возраста его отмечают редко, но у 2/3 пациентов старше 85 лет выявляют дивертикулы толстой кишки. Диаметр дивертикулов колеблется от 3 мм до 3 см и более. Чем больше диаметр дивертикулов, тем их меньше. Гигантские дивертикулы (3–15 см) очень редкие, но всегда одиночные. Дивертикулит обычно отмечают в сигмовидной кишке (90–95%), он является следствием бессимптомных дивертикулов. Но дивертикулы выявляют в любом отделе пищеварительного тракта и могут быть признаком генетически детерминированной дисплазии соединительной ткани (рис. 27.6). Поэтому при выявлении дивертикулов необходимо исключение прежде всего синдромов Элерса — Данлоса и Марфана. Комбинация дивертикулеза, грыжи пищеводного отверстия диафрагмы и холелитиаза известна как триада Сайнта. В качестве одной из причин учащения случаев дивертикулеза указывают на бесшлаковое питание современного человека. В целом же на формирование дивертикулеза влияют врожденная предрасположенность, хронические запоры, возрастная дегенерация тканей, спастические сокращения толстой кишки. До 13% всех случаев дивертикулеза текут бессимптомно. Без воспаления симптоматика дивертикула неспецифична. Возможны острые кровотечения, но чаще это неопределенная боль в животе и при больших дивертикулах интоксикация. Кровотечения, развивающиеся из анастомозов, формирующихся вокруг каждого дивертикула, настолько типичны для дивертикулеза сигмовидной кишки, что каждый случай кишечного кровотечения требует исключения прежде всего дивертикулеза. В целом же, клиническая картина до развития осложнений напоминает синдром раздраженной толстой кишки. Но каждый дивертикул — это готовящийся перидивертикулит, поскольку в результате микроперфораций газ и кишечное содержимое покидают просвет кишки. Дивертикулит сигмовидной кишки ведет к раздражению брюшины с клиническое картиной «левостороннего аппендицита». Это «зеркальные» отображения симптомов Щеткина — Блюмберга, Раздольского (болезненность при поколачивании над местом воспаления), Ситковского, Образцова, а также местная мышечная защита, лихорадка, лейкоцитоз, нейтрофилез, повышение СОЭ. Возможно стенозирование кишечника, образование фистул, абсцессов, перфорация в брюшную полость или в мочевой пузырь.
В последнем случае появляется боль при мочеиспускании, кишечные газы в мочевом пузыре (пневматурия). Известны описания гидронефроза, сформировавшегося при сдавлении мочеточника гигантским дивертикулом с дивертикулитом.
Частота осложнений составляет 45–50%. Вероятность перфорации выше у людей, получающих преднизолон.
Показаниями для перевода пациента в хирургическое отделение для оперативного вмешательства являются:
- два или более эпизодов местного воспаления или одна атака у пациента в возрасте младше 50 лет;
- сохраняющиеся плотные массы в брюшной полости;
- изъязвление или деформация контура дивертикула по данным рентгенологического исследования (признак малигнизации);
- клинические, рентгеновские и эндоскопические симптомы, подозрительные на рак толстой кишки;
- дизурия у мужчин с дивертикулитом или у женщин с предшествовавшей гистероэктомией (угроза перфорации в мочевой пузырь);
- быстрая неблагоприятная динамика симптомов.
Диагноз «дивертикулы» основывается прежде всего на итогах рентгенконтрастных исследований. Однако проведение ирригоскопии и колоноскопии при осложненном дивертикулите сопряжено с риском перфорации, поэтому, как правило, их выполняют после купирования острого воспалительного процесса. Ректороманоскопия, которую можно выполнить без подготовки толстой кишки, позволяет исключить заболевания прямой кишки и иногда выявить косвенные признаки дивертикулита. В определении же лечебной тактики важное значение имеет лапароскопия.
Синдром мальабсорбции и нарушенного переваривания (синдром спру).
Спру — достаточно разнообразная группа хронических массивных пенистых диарей без кишечного кровотечения с уменьшением массы тела, макроцитарной гипохромной анемией, гипопротеинемическими отеками, тетанией, болью в костях (нарушенное всасывание кальция и витамина D), геморрагическим диатезом (нарушение образования витамина К), с глосситом и периферической нейропатией (дефицит витаминов группы В). Вся группа состояний вызвана нарушением пищеварения, клиническая картина схожа и обусловлена большей или меньшей потерей пищевых веществ с калом. Различные варианты синдрома спру могут быть разделены на синдромы нарушенного переваривания и синдромы нарушенного всасывания. При нарушении переваривания и всасывания страдают и тощая, и/или подвздошная кишка, возникает стеаторея, но при нарушенном всасывании тест с D-ксилозой определяется как патологический, а при нарушенном пищеварении всасывание D-кси- лозы не изменено. Синдромы нарушенного переваривания обусловлены дефицитом пищеварительных ферментов или желчных кислот, что приводит к недостаточному гидролизу белков, жиров и углеводов. Нарушение переваривания возможно при резекции желудка или при атрофии его слизистой оболочки, при поражениях гепатобилиарной системы (холестаз), при синдроме потери желчных кислот и при заболеваниях поджелудочной железы.
Для ДД преимущественного поражения тощей или подвздошной кишки применяют пробу Шиллинга, положительную в случае патологии подвздошной кишки. Проба позволяет определить уровень нарушения обмена витамина В12: имеется дефицит внутреннего фактора или нарушено всасывание комплекса витамина В12 — внутренний фактор. Перорально принимают 1 мкг радиоактивного В12 и через 2 ч, при насыщении рецепторов витамина, внутривенно вводят 100 мкг «холодной» формы витамина. В норме через 24 ч с мочой, при условии нормальной функции почек, выводится 8–30% введенной дозы. При мальабсорбции выведенная доза значительно ниже, поскольку препарат, принятый перорально, не мог усвоиться, а хронический дефицит всасывания привел к дефициту витамина В12, в итоге чего доза, введенная внутривенно, используется организмом для насыщения метаболических процессов.
Для мальабсорбции типично нарушенное всасывание продуктов гидролиза, что обусловлено прежде всего неполноценным перевариванием и заболеваниями слизистой оболочки (целиакия, болезнь Крона), уменьшением поверхности всасывания (резекция тонкой кишки), уменьшением времени пассажа пищи (карциноидный синдром), блокадой лимфооттока (туберкулез и малигномы ЛУ брыжейки, прежде всего лимфомы), нарушением кровоснабжения кишки (облитерирующая мезентериальная ангиопатия). Более детально каждая из этих двух групп подразделяется на множество состояний. А именно: мальабсорбция рассматривается как первичная (целиакия, синдромы тропического и нетропического спру) и вторичная мальабсорбция. Вторичная включает:
- нарушения всасывания при воспалительном или опухолевом поражении кишечника и брыжейки (инфекционные и паразитарные энтериты, болезни Уиппла и Крона, постлучевой синдром, интестинальный туберкулез, аллергический гастроэнтерит, склеродермию и другие коллагенозы, лимфомы);
- постоперационные синдромы нарушенного всасывания (стриктуры, гастроколитические и гастроилеостомические свищи, синдром «слепого мешка», резекция тонкой кишки);
- редкие эндокринно-гуморальные (диабетическая энтеропатия, карциноидный синдром, синдромы Золлингера — Эллисона и Вернера — Моррисона, болезнь Аддисона, гипертиреоз, медуллярная тиреокарцинома, системный мастоцитоз);
- реже мальабсорбция отчетливо проявляется в клинической картине амилоидоза, дивертикулеза тонкой кишки, интестинальной лимфангиоэктазии, нарушениях кровоснабжения брыжейки, абеталипопротеинемии, при применении цитостатиков и неомицина, при хроническом алкоголизме.
Основной клинически определяемый признак спру — стеаторея. Она является критерием при условии выделения со стулом 7 г жира и более за 24 ч при суточном потреблении с пищей 50–150 г. Но по «жировому» критерию невозможно диагностровать более редкие врожденные дефекты пищеварительных ферментов, что отмечают прежде всего у детей (дисахаридазная недостаточность, нарушение всасывания аминокислот при болезни Хартнупа (моча типа кленового сиропа), нарушения транспорта глюкозы, галактозы, хлоридов). Любое сочетание обильного и жирного стула подозрительно на синдром спру. Для спру типично наличие большого количества бродильных каловых масс (более 300 г/сут) или с интенсивным гнилостным запахом, блестящих от жира. Для диагноза и ДД синдрома спру важно подтверждение стеатореи, общий и биохимический анализ крови, «тонкокишечный профиль», морфологическое исследование слизистой оболочки тонкой кишки, рентгенологические исследования. При первичном синдроме спру (целиакия, нетропический спру) практически всегда отмечают анемию. Европейское общество гастроэнтерологов рекомендует следующие признаки в качестве диагноза нетропического спру (целиакии):
1. Стойкая непереносимость глиадина.
2. В активной фазе заболевания развивается атрофия слизистой оболочки тонкой кишки.
3. На фоне аглиадиновой диеты слизистая оболочка восстанавливается.
4. Повторное введение глиадина в рацион вызывает атрофию слизистой оболочки тонкой кишки.
Анемия при малосимптомных формах — ведущий признак. Типична картина пернициозной анемии в сочетании с признаками железо- и фолиеводефицитного состояния. В отличии от истинной пернициозной анемии при первичном синдроме спру секреция желудочного сока не изменена, результаты тестов Шиллинга и с D-ксилозой патологически изменены. Нетипичные формы могут протекать с отсутствием диареи и проявляться низкорослостью, остеопорозом, болью в костях. Под «тонкокишечным профилем» понимают ряд биохимических параметров, изменение которых в этой ситуации обусловлено нарушением всасывания, а именно: повышение уровня щелочной фосфатазы (остеомаляция), снижение белка, железа, фосфора, кальция, протромбина, холестерина в сыворотке крови. При синдроме нарушенного переваривания выраженные изменения анализов крови, биохимических показателей, как правило, отсутствуют.
Первичный синдром спру
Идиопатическая стеаторея (нетропическая спру, или целиакия) — глютеновая недостаточность со вторичной энтеропатией. Распространенность колеблется от 1:500 до 1:3000. В Эстонии частота заболеваемости спру составляет 1:2700, в Италии — 4,6:1000, в Австрии — 1:476. Целиакию крайне редко выявляют в Японии, Китае. Для России данных нет. Глютен, или глиадин, — злаковый полипептид, содержится преимущественно во пшенице, ржи, ячмене. У людей с повышенной чувствительностью к этому белку глютен ведет к тяжелому токсико-аллегическому поражению слизистой оболочки тонкой кишки, полностью восстанавливающейся после отмены злаков. Глютен (глиадин) либо сам по себе, либо при дисахаридазной недостаточности непосредственно и неполностью расщепленный оказывает прямое токсическое действие на слизистую оболочку тонкой кишки. Одновременно он взаимодействует с нормальными и патологическими рецепторами на поверхности эпителиоцитов, макрофагов, Т-клеток, запуская иммунный процесс. Все это приводит к повреждению и атрофии слизистой оболочки тонкой кишки с нарушением функции пристеночных ферментов и повышением проницаемости кишечной стенки. Какого-то определенного гена у больных целиакией выявить не удалось. У 20% взрослых пациентов нет больных родственников, нет анамнестических сведений на аналогичные состояния в детстве. Оба пола поражаются одинаково часто, дебют формы взрослых приходится в основном на 4-е десятилетие жизни. У женщин болезнь проявляется на 10–15 лет раньше, чем у мужчин, поскольку кровотечения и анемия при беременности усугубляют симптоматику. Течение болезни волнообразное. Диагноз буквально бросается в глаза при развернутых формах заболевания: истощение, общая слабость, обильный пенистый жирный стул. Живот мягкий, вздут, ноги отечные, гипотония мышц, артериальная гипотензия, гиперпигментация кожи (в отличии от болезни Аддисона слизистая оболочка обычной окраски). В ремиссии, при волнообразном течении, выраженность указанных признаков значительно уменьшается или они устраняются. Малосимптомные варианты первичного нетропического спру длительное время воспринимаются как случаи анемии или необъяснимой остеомаляции до тех пор, пока не будет заподозрена и биохимически подтверждена мальабсорбция. В 10% всех случаев целиакии взрослых отмечают не поносы, а склонность к запорам. У большинства пациентов с бессимптомной целиакией выявляют стеаторею, выраженность которой варьирует, составляя 7–50 г/сут (жирных кислот — 20–50 мэкв/сут). Целенаправленное биохимическое и гистологическое обследование подтверждает диагноз «целиакия». У нелеченных пациентов фракции комплемента СЗ и С4 снижены. Безглиадиновая диета сопровождается повышением их уровня. Уровень IgA в сыворотке крови часто снижен, а у 30–50% больных повышен IgM. При биопсии слизистой оболочки выявляют диффузное или субтотальное исчезновение ворсинок кишечника, инфильтрацию лимфоцитами. В сочетании с общим улучшением на фоне безглютеновой диете гистологические и биохимические данные подтверждают диагноз нетропического спру. Сходную гистологическую картину биоптатов слизистой оболочки тонкой кишки отмечают при детском варианте целиакии, при тропическом варианте спру, при гипогаммаглобулинемии с синдромом спру, при резекции желудка, у алкоголиков, при паразитозах, после назначения некоторых препаратов (тетрациклины, цитостатики). При коротком анамнезе возникают сложности при исключении опухоли. В ДД нетропического спру необходимо помнить о нервной анорексии, циррозе печени, катастрофическом злоупотреблении слабительными, гипертиреозе, болезни Аддисона, болезни Крона.
Тропическая спру наблюдается в Средней Азии, на Дальнем Востоке, в Центральной Америке, в Индии. Заболевают как местные жители, так и приезжие. Причинами считают бактерии, вирусы, паразиты, дефицит фолиевой кислоты, некачественную пищу (прогорклое масло). Клиническая картина идентична таковой при нетропической спру. Типичны глоссит, диарея, стеаторея, патологические результаты теста с D-кислозой (>90% случаев), дистрофия, дефицит железа, витамина В12 и фолиевой кислоты. Рентгенологически выявляют неспецифические признаки мальабсорбции: бариевый столб в тонкой кишке сегментирован, участки кишки раздуты, бариевая взвесь собирается в комочки. В биоптате слизистой оболочки тощей кишки видно укорочение ворсинок, удлинение крипт, лимфоциты, эозинофильные гранулоциты, плазматические клетки. В ряде случаев изменения минимальные или даже полностью отсутствуют, в других выражены вплоть до субтотальной атрофии ворсинок. Биоптаты рекомендуют сравнивать с нормальными образцами тканей жителей этого же региона. То, что трактуется как умеренные изменения в Европе, является нормой для Азии и Африки. Это можно объяснить не расовыми или генетическими особенностями, а условиями жизни, хронической инфекцией, высокой вероятностью гельминтозов. Условием выздоровления является сочетание антибиотиков (в первую очередь) и диеты.
С диареей и нарушенным всасыванием (уменьшение массы тела пациента, положительная йод-калиевая проба, после нагрузки глюкозой глюкозный профиль характеризуется достоверным снижением ее прироста, пониженная всасывательная способность каемчатых энтероцитов эпителия ворсинок слизистой оболочки тонкой кишки) протекает и общий вариабельный иммунодефицит с узелковой лимфоидной гиперплазией тонкой кишки. Заболевание характеризуется синдромами недостаточного образования антител, нарушенного всасывания. Одним из основных клинических проявлений являются частые повторные заболевания органов дыхания, приводящие в итоге к пневмофиброзу. Поэтому у пациентов с рецидивирующими заболеваниями органов дыхания и абдоминальным синдромом требуется выявление патологических изменений в тонкой кишке.
Лактазодефицитные состояния за счет ферментной патологии стенки тонкой кишки могут приводить к поносам. Это состояние описано у новорожденных еще в конце 1950-х годов, а в начале 1960-х описан приобретенный интестинальный дефицит лактазы у взрослых. Дефицит лактазы той или иной степени выраженности появляется в возрасте 10–20 лет у 15% жителей Северной Европы, 50% жителей США европеоидной расы, 75% — негроидной расы, 100% китайцев (представители монголоидной расы). В случаях приобретенной непереносимости молока у взрослых (при хорошей переносимости в детстве) после его употребления появляются боль в животе, часто схваткообразного характера, метеоризм, диарея, в тяжелых случаях судороги. Диагностический тест — пищевая нагрузка 50 г лактозы. Если через 2–4 ч развивается понос с рН<5, то говорят о лактазодефиците. После перехода на безмолочную диету наступает клиническое выздоровление. Кроме этих вариантов приобретенной лактазной недостаточности чаще отмечают аналогичные состояния при региональном энтерите, нетропическом спру, неспецифическом язвенном колите.
Другими формами дисахаридазной недостаточности являются непереносимость изомальтозы-сахарозы (врожденное состояние, выявляемое только у детей), непереносимость трегаллозы (редкий вариант сахаридазной непереносимости, отмечаемый после употребления грибов — грибная трегаллоза).
Синдромы нарушенного переваривания и вторичной спру
Вторичный синдром спру — стеаторея без вышеперечисленных гистологических изменений (см. Первичный синдром спру) слизистой оболочки тонкой кишки. Ахолическую стеаторею при обструкции желчевыводящих путей легко диагностируют по сочетанию с общей желтухой. Типично для панкреатогенных стеаторей ассоциация с хроническим панкреатитом, калькулез панкреатических протоков, снижение экскреторной функции железы, диабетический глюкозный профиль, нормальные результаты D-ксилозного и Шиллинга тестов.
Стеаторея при синдроме потери желчных кислот
Условиями всасывания жира в тонкой кишке является образования мицелл — эмульгация жиров жирными кислотами. Поэтому обмен жиров тесно связан с метаболизмом желчных кислот. Желчные кислоты после образования в печени через желчные пути поступают в двенадцатиперстную кишку, а в подвздошной кишке их большая часть всасывается в кровь (энтерогепатический цикл). Всего в организме взрослого человека содержится около 4 г желчных кислот и они повторяют указанный цикл 6 раз в сутки. Потеря желчных кислот не превышает 0,5 г/сут и легко восполняется печенью. Потеря части или всей тощей кишки приводит к нарушению всасывания желчных кислот. При потере менее 100 см длины кишечной поверхности большое количество желчных кислот поступает в толстый кишечник, они раздражают его и развивается диарея. Но печень еще может компенсировать синтезом потерю желчных кислот, потеря жира не превышает 20 г/сут. Это состояние обозначается как компенсированный синдром потери желчных кислот. При поражении более 100 см тощей кишки или при резекции подвздошной кишки печень оказывается не в состоянии синтезировать адекватное количество желчных кислот. Снижение концентрации желчных кислот ниже критического уровня в двенадцатиперстной кишке ведет к массивной потере жира. Микробная деконъюгация желчных кислот, например при дивертикулезе, сопровождается умеренной стеатореей. Недостаток пула желчных кислот часто сочетается с холелитиазом (избыток холестерина в желчи относительно стабилизирующих его желчных кислот), с оксалат-кальциевой нефропатией (связывание кальция желчными кислотами ведет к избыточному всасыванию оксалатов). Синдром повышенной потери желчных кислот отмечают и при массивном микробном обсеменении тонкого кишечника при дивертикулезе, синдроме слепого мешка, гипокинезии кишечника за счет микробной деконъюгации желчных кислот. Поэтому желчные кислоты оказываются не способными формировать хиломикроны (жировой мицелий).
Болезнь Уиппла, интестинальная липодистрофия, редкое заболевание, манифестирующее под маской синдрома спру. Прежде заболевание оканчивалось летально, в современных условиях ранняя диагностика позволяет кардинально улучшить прогноз. Болеют мужчины средних лет. Заболевание вызывает грамположительный актиномицет, идентифицированный как Tropheryma whippelii. Задолго (в течение нескольких лет) до возникновения развернутой клинической картины пациентов беспокоят артралгии и полиартрит, видимо, по типу «кишечного артрита». Клиническая картина также включает кашель, плеврит, пигментацию кожи, тяжелый синдром мальабсорбции, поражения печени, кардиальную, неврологическую симптоматику, психические расстройства. При эхоГ и лапаротомии выявляют увеличенные мезентериальные ЛУ. Диагноз основывается на определении PAS-положительных «пенистых» макрофагов в ЛУ или слизистой оболочке тонкой кишки. Пенистые макрофаги с PAS-положительными включениями выявляют и при поражении тонкой кишки Mycobacterium avium intracellulare, поэтому необходимо проведение культуральных исследований.
В биоптатах тонкой кишки ткани могут оставаться неизмененными или определяют расширенные лимфатические капилляры, частичную атрофию ворсинок.
При электронной микроскопии PAS-положительный материал оказывается скоплением бацилл. Антибиотикотерапия обусловливает длительные ремисии или даже выздоровление.
ДД мальабсорбции и мальдигестии (нарушение пищеварения) в практических целях может быть проведена по простым пробам (табл. 27.10).
Таблица 27.10
ДД мальабсорбции и мальдигестии
| Показатель | Стеаторея | Нарушение всасывания D-ксилозы | Патологический тест Шиллинга |
| Мальабсорбция. Поражение тощей кишки | + | + | — |
| Мальабсорбция. Поражение подвздошной кишки | + | — | + |
| Мальдигестия (например пакреатическая недостаточность) | + | — | — |
Гастроеюноколитинеские свищи. Если у пациента с оперированным желудком, чаще после периода интенсивной боли, что свидетельствует о гастроинтестинальной язве, возникает нестихающий понос, весьма вероятен диагноз «перфорирующая в толстую кишку язва». Предположение подтверждается выраженным уменьшением массы тела, общим упадком сил, метеоризмом, каловым запахом изо рта, гипопротеинемией, обезвоживанием, рентгенологическим или эндоскопическим подтверждением патологического соустья между желудком и толстой кишкой. Желательно заполнение кишечника контрастным средством через клизму, при этой методике вероятность выявления непосредственного поступления контраста в желудок выше. При пероральном применении контраста поступление его в кишку может маскироваться опущенным желудком. Свищи могут возникать и при опухоли желудка, перфорирующей в ободочную кишку, или при перфорации пептической язвы двенадцатиперстной кишки. Пептическая язва желудка достаточно редко приводит к развитию гастроеюноколитического соустья.
Холецисто-колитический свищ — образование патологического соустья между желчным пузырем и ободочной кишкой, возникающее после острого холецистита, прорвавшегося в толстую кишку. Развивается мучительный интенсивный понос. Диагноз основывается на выявлении аэробиля, то есть газа в желчном пузыре.
Недержание кала. Иногда больные трактуют недержание кала как диарею.
Определение этого понятия целиком зависит от восприятия пациента, его брезгливости и разборчивости и колеблется от непроизвольного отхождения газов, минимального пачкания белья до полного угнетения рефлекса контроля сфинктера.
Частичное недержание кала — преходящее пачкание или непроизвольное отхождение газов — связано с патологией внутреннего или наружного сфинктера. Полная несостоятельность ануса, вторичная по отношению к потере контроля над сфинктером, возникает при атонии мышцы, нарушении сенсорной иннервации или при патологии ЦНС. Непроизвольная парадоксальная дефекация возникает при растяжении ампулы прямой кишки большим объемом кала, релаксации внутреннего сфинктера и потери рефлекса на дефекацию, несмотря на нормальный сфинктерный механизм.
Механизм недержания кала представлен на схеме 27.1.
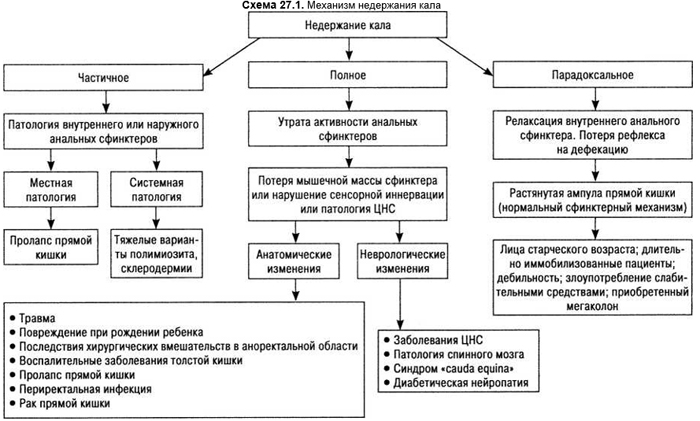
Анальный канал имеет два сфинктера. Наружный контролируется произвольно с детства после приучения к горшку. Внутренний сфинктер сформирован из гладких мышц, контролируется автономно. Он расслабляется при проталкивании кала перистальтическими движениями кишки. Удержание кала зависит от комбинации физиологических и анатомических факторов:
- Эффективное сокращение анального сфинктера
- Сохраненные сенсорные рецепторы прямой кишки и анального канала
- Сохранение естественного острого аноректального узла
- Интактные перианальные ткани.
Наиболее частая причина недержания кала — аноректальная патология. Это последствия хирургической коррекции атрезии ануса, хирургическая травма при фистулэктомиях или удаления геморроидальных узлов, особенно при повторных хирургических вмешательствах. Выраженная периректальная инфекция, рубцы после абсцессов и фистул изменяют обычный тонус сфинктеров и нервную проводимость. Акушерские травмы, особенно разрывы промежности 3-й степени, задняя эпизиотомия могут обусловить временное или постоянное недержание кала. К этому же иногда ведет низкая резекция прямой кишки, наложение анастомозов, хроническое выпадение прямой кишки с потерей тонуса сфинктера и гипотонией мышц тазового дна. Гипотрофию сфинктера обусловливает и длительное злоупотребление слабительными средствами. Все процессы, затрагивающие мышцы (склеродермия, миозит) или нервные пути (травма спинного мозга, диабетическая нейропатия) могут привести к неконтролируемому отхождению каловых масс.
В практической работе нередко отмечают психогенное (или психическое) недержание кала — энкопрез. Энкопрезом считают регулярное пачкание белья или отхождение кала не реже 1 раза в неделю в возрасте старше 4 лет при условии нормального возрастного развития. Первичный энкопрез — недержание кала длится с младшего возраста, и ребенок никогда на протяжении большого периода (несколько недель) не оставался чистым. Вторичный энкопрез — повторный эпизод регулярного недержания кала после 6 мес бессимптомного промежутка. После исключения собственно неврологических и соматических проблем причинами энкопреза являются агрессивная или регрессивная форма выражения психической проблематики:
- очень рано начатое демонстративно принудительное ригидное приучение к чистоте;
- тревожная мать, скупая на выражение чувств и с категорическим требованием чистоты;
- эмоционально обедненная семья, скупая на ласку; сверхопека; жесткий избыточный настрой на успехи в учебе и жизни; эмоциональная депривация.