Форма выпуска
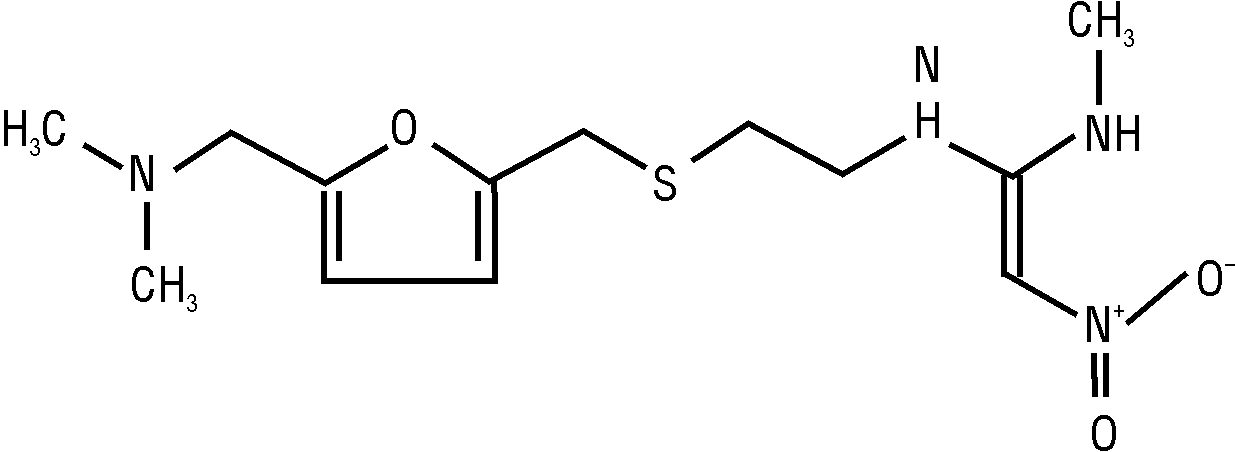
Состав и формула
Фармакологические свойства
ранитидин — антисекреторное средство, антагонист Н2-гистаминовых рецепторов. Механизм действия обусловлен конкурентным обратимым ингибированием действия гистамина на H2-рецепторы мембран париетальных клеток слизистой оболочки желудка. Подавляет базальную и стимулированную секрецию соляной кислоты, вызванную, в частности, раздражением барорецепторов (растяжение желудка), пищевой нагрузкой, действием гормонов и биогенных стимуляторов (гастрин, гистамин, ацетилхолин, пентагастрин, кофеин). Снижает активность пепсина. Усиливает защитные механизмы слизистой оболочки желудка и способствует заживлению ее повреждений, вызванных воздействием кислоты, путем уменьшения желудочной секреции и увеличения образования желудочной слизи, содержания в ней гликопротеинов, стимуляции секреции гидрокарбонат-ионов слизистой оболочкой желудка, эндогенного синтеза в ней простагландинов и процессов регенерации.
Продолжительность действия при однократном пероральном приеме — 12 ч. При приеме внутрь биодоступность ранитидина составляет около 50%. Cmax в плазме крови достигается через 2–3 ч после приема внутрь. При в/м введении Cmax в плазме крови достигается в первые 15 мин после введения. Ранитидин выводится в основном с мочой. Частично метаболизируется в печени. T½ — 2–3 ч. Около 93% введенной в/в и 60–70% принятой внутрь дозы выводится с мочой, остальное количество — с калом. Около 70% ранитидина, введенного в/в, и около 35%, принятого внутрь, выводится с мочой в неизмененном виде. Проникает через плаценту и в грудное молоко.
Показания
лечение и профилактика пептической язвы желудка и двенадцатиперстной кишки, НПВП-ассоциированной гастропатии, изжога (обусловленная гиперхлоргидрией), гиперсекреция желудочного сока, симптоматические язвы, стрессовые язвы пищеварительного тракта, эрозивный эзофагит, рефлюкс-эзофагит, синдром Золлингера — Эллисона, системный мастоцитоз, полиэндокринный аденоматоз; диспепсия, характеризующаяся эпигастральной или загрудинной болью, связанной с приемом пищи или нарушающей сон, но не обусловленной вышеперечисленными состояниями; устранение кровотечения из верхних отделов ЖКТ, профилактика рецидивов желудочных кровотечений в послеоперационный период; профилактика аспирации желудочного сока у больных, которым проводятся операции под общим наркозом (синдром Мендельсона).
Применение
взрослым вводят в/в медленно (не менее 2 мин) в дозе 50 мг (в объеме 20 мл), при необходимости проводят повторные введения каждые 6–8 ч; в/в капельно со скоростью 25 мг/ч в течение 2 ч, при необходимости — повторное введение через 6–8 ч. В/м назначают в дозе 50 мг (2 мл) через каждые 6–8 ч.
Для профилактики кровотечений из стрессовых язв у тяжелобольных или для профилактики рецидивирующих кровотечений у пациентов с пептической язвой желудка и двенадцатиперстной кишки назначают парентерально на тот период, когда больной не может самостоятельно принимать пищу. Пациенты с сохраняющимся риском кровотечения могут в дальнейшем принимать ранитидин внутрь по 150 мг 2 раза в сутки.
Для профилактики кровотечений из верхних отделов ЖКТ у тяжелобольных со стрессовыми язвами предпочтительнее в/в медленное введение в начальной дозе 50 мг с последующим непрерывным в/в вливанием 0,125–0,25 мг/кг массы тела в 1 ч.
Пациентам с риском развития кислотной аспирации ранитидин назначают в дозе 50 мг в/м или в/в медленно за 45–60 мин до проведения общей анестезии.
Внутрь при активной пептической язве желудка или двенадцатиперстной кишки взрослым назначают по 150 мг 2 раза в сутки или 300 мг на ночь. В большинстве случаев язвы двенадцатиперстной кишки и доброкачественные язвы желудка рубцуются в течение 4 нед. В некоторых случаях рубцевание происходит позднее на фоне продолжения лечения в течение последующих 4 нед. При лечении пептической язвы двенадцатиперстной кишки доза 300 мг 2 раза в сутки более эффективна, чем доза 150 мг 2 раза в сутки и 300 мг на ночь. Для противорецидивного лечения назначают по 150 мг на ночь; пациентам, которые курят, дозу повышают до 300 мг на ночь.
При лечении язв, ассоциированных с приемом НПВП, назначают по 150 мг 2 раза в сутки или 300 мг на ночь в течение 8–12 нед. С профилактической целью при приеме НПВП назначают по 150 мг 2 раза в сутки.
При лечении послеоперационных стрессовых язв назначают по 150 мг 2 раза в сутки обычно в течение 4 нед. Не зарубцевавшиеся в течение указанного срока язвы обычно заживают при продолжении лечения в последующие 4 нед.
При рефлюкс-эзофагите назначают по 150 мг 2 раза в сутки или 300 мг на ночь в течение 8 нед, при необходимости курс лечения можно продлить до 12 нед. При рефлюкс-эзофагите II и III степени тяжести дозу можно повысить до 150 мг 4 раза в сутки в течение 12 нед. Длительная профилактическая терапия при рефлюкс-эзофагите — 150 мг 2 раза в сутки.
Для устранения болевого синдрома при гастроэзофагальном рефлюксе назначают по 150 мг 2 раза в сутки в течение 2 нед. При недостаточной эффективности лечение можно продолжить в той же дозе в течение следующих 2 нед.
При синдроме Золлингера — Эллисона начальная доза составляет 150 мг 3 раза в сутки; при необходимости дозу можно повысить. Дозы до 6 г/сут обычно хорошо переносятся.
При диспепсии назначают по 150 мг 2 раза в сутки в течение 6 нед. При отсутствии положительного эффекта от лечения, а также в случае ухудшения состояния на фоне лечения следует провести тщательное обследование больного.
Для профилактики кровотечений из стрессовых язв у тяжелобольных, а также для профилактики рецидивирующих кровотечений у пациентов с эрозиями парентеральное применение ранитидина можно заменить пероральным приемом в дозе 150 мг 2 раза в сутки, как только больной сможет самостоятельно принимать пищу.
Для профилактики развития синдрома Мендельсона назначают внутрь в дозе 150 мг за 2 ч до проведения наркоза, а также (желательно) 150 мг накануне вечером. Роженицам во время родов назначают по 150 мг через каждые 6 ч.
Для лечения пептической язвы у детей рекомендуемая доза ранитидина составляет от 2 до 4 мг/кг 2 раза в сутки; максимальная суточная доза — 300 мг.
Противопоказания
повышенная чувствительность к ранитидину, период беременности и кормления грудью.
Побочные эффекты
возможны преходящие изменения показателей функциональных печеночных проб; отдельные случаи развития гепатита (гепатоцеллюлярного, холестатического или смешанного), как правило, обратимого, сопровождающегося или не сопровождающегося желтухой. Описаны редкие случаи развития острого панкреатита. Со стороны системы кроветворения: редко — обратимая лейкопения, тромбоцитопения; отдельные случаи агранулоцитоза или панцитопении, иногда с гипоплазией или аплазией костного мозга. Аллергические реакции: редко — кожная сыпь, крапивница, ангионевротический отек, анафилактический шок, бронхоспазм, артериальная гипотензия. Со стороны сердечно-сосудистой системы: редко — брадикардия, AV-блокада, асистолия (при инъекционном введении). Со стороны ЦНС и органов чувств: редко — головная боль, иногда сильная, головокружение; очень редко — обратимая спутанность сознания и галлюцинации в основном у тяжелобольных и пациентов пожилого возраста; описаны отдельные случаи развития нечеткости зрительного восприятия, очевидно, обусловленной нарушением аккомодации. Со стороны эндокринного статуса: очень редко — нагрубание или ощущение дискомфорта в грудных железах у мужчин. Из прочих побочных эффектов редко отмечаются артралгия и миалгия.
Особые указания
лечение антагонистами Н2-рецепторов может маскировать клинику рака желудка, поэтому у пациентов с язвой желудка, а также у пациентов среднего возраста при изменении или появлении новых симптомов диспепсии перед началом лечения ранитидином необходимо исключить возможность малигнизации процесса.
Необходимо регулярное наблюдение пациентов (особенно пожилого возраста и с указаниями в анамнезе на пептическую язву желудка и/или двенадцатиперстной кишки), принимающих ранитидин в сочетании с НПВП.
Быстрое введение ранитидина в редких случаях вызывает брадикардию, обычно у пациентов, предрасположенных к нарушению сердечного ритма. В/в введение Н2-антагонистов в дозах, превышающих рекомендуемые, приводило к повышению активности печеночных ферментов, если длительность лечения превышала 5 дней.
Существуют отдельные сообщения о том, что ранитидин может вызвать развитие острого приступа порфирии, в связи с чем необходимо избегать его применения у пациентов с острой порфирией в анамнезе.
Пациентам с почечной недостаточностью необходимо снижение дозы ранитидина.
В период беременности и кормления грудью ранитидин можно назначать только в случае крайней необходимости.
Взаимодействия
при одновременном применении ранитидина с сукральфатом в высоких дозах (2 г) возможно нарушение абсорбции ранитидина, поэтому перерыв между их приемом должен составлять не менее 2 ч. Ранитидин не подавляет активность ферментной системы печени, связанной с цитохромом Р450, поэтому он не потенцирует действие препаратов, метаболизирующихся при участии этой системы (диазепам, лидокаин, фенитоин, пропранолол, теофиллин, варфарин). Увеличивает AUC и повышает концентрацию метопролола в плазме крови (соответственно на 80 и 50%), при этом T½ метопролола увеличивается. Уменьшает всасывание итраконазола и кетоконазола.