Форма выпуска
Состав и формула
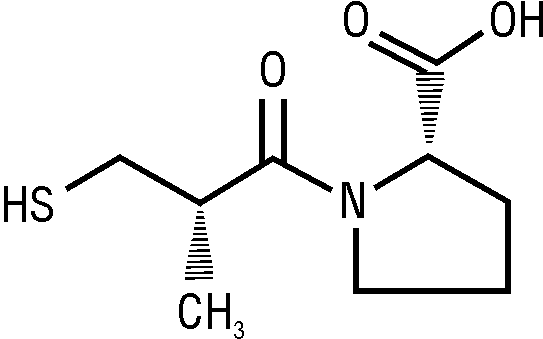
HSDB, RTECS: (2S)-1-(3-меркапто-2-метилпропионил)-L-пролин.
Фармакологические свойства
каптоприл — высокоспецифичный конкурентный ингибитор АПФ, отвечающий за превращение ангиотензина I в ангиотензин II, один из наиболее активных вазопрессорных агентов. Кроме этого, предполагается, что каптоприл препятствует распаду обладающего сосудорасширяющим эффектом брадикинина и повышает синтез простагландинов. Указанные механизмы обусловливают снижение ОПСС, АД, пред- и постнагрузки на миокард. Каптоприл можно применять в комбинации с другими гипотензивными средствами.
При застойной сердечной недостаточности снижает постнагрузку, давление заклинивания в легочных капиллярах и сопротивление в легочных сосудах, повышает МОК и толерантность к физической нагрузке.
Каптоприл может уменьшать протеинурию у больных с АГ и диабетической нефропатией.
Быстро всасывается после приема внутрь; биодоступность — около 75%. Одновременный прием пищи уменьшает абсорбцию на 30–55%. Cmax в плазме крови достигается через 30–90 мин после приема. Начало действия — через 15–60 мин, максимальный гипотензивный эффект отмечается через 60–90 мин, длительность действия дозозависима и составляет 6–12 ч. Связывание с белками плазмы крови низкое — 25–30%, преимущественно с альбумином. Метаболизируется в печени. T½ — <3 ч; увеличивается при почечной недостаточности (3,5–32 ч). Более 95% выводится с мочой, из них 45–50% — в неизмененном виде; остальная часть выводится в виде метаболитов.
Показания
эссенциальная АГ (в том числе резистентная к другим гипотензивным препаратам, злокачественная АГ) и реноваскулярная АГ (в виде монотерапии или в комбинации с антагонистами ионов кальция, блокаторами β-адренорецепторов или диуретиками); купирование гипертонических кризов (при непереносимости или недостаточной эффективности нифедипина); застойная сердечная недостаточность (особенно при недостаточной эффективности лечения сердечными гликозидами в комбинации с диуретиками); нарушение функции левого желудочка после инфаркта миокарда (фракция выброса <40%); некоторые формы кардиомиопатии; диабетическая нефропатия; гипертензия и почечная недостаточность при склеродермии.
Каптоприл является средством выбора при АГ у пациентов с БА, сахарным диабетом и у больных пожилого возраста, а также используется в качестве диагностического средства при реноваскулярной гипертензии и при синдроме Конна.
Применение
дозу подбирают индивидуально. При АГ взрослым обычно назначают по 12,5 мг 3 раза в сутки; если после 2 нед применения каптоприла АД снизилось недостаточно, то дозу можно постепенно повышать до 50 мг 3 раза в сутки. Для дальнейшего снижения АД рекомендуется дополнительно назначить тиазидные диуретики, блокаторы β-адренорецепторов и/или другие гипотензивные средства. При приеме каптоприла в дозе >300 мг/сут частота побочных эффектов резко возрастает, а гипотензивное действие не увеличивается, поэтому превышать дозу 300 мг/сут не рекомендуется.
Для купирования гипертонического криза назначают сублингвально (таблетку предварительно следует разжевать и держать под языком до полного рассасывания).
При реноваскулярной и почечной гипертензии назначают по 6,25–12,5 мг 3 раза в сутки. Поддерживающая доза может быть повышена до 25 мг 3–4 раза в сутки.
При застойной сердечной недостаточности в начале лечения обычно назначают по 6,25 мг 2–3 раза в сутки, затем дозу постепенно повышают.
Применять каптоприл в педиатрической практике следует с большой осторожностью и только после тщательного обоснования проводимого лечения (прежде всего при реноваскулярной гипертензии). Рекомендуемая суточная доза составляет 1–2 мг/кг массы тела.
Каптоприл следует принимать за 1 ч до еды. Подбор дозы по возможности нужно проводить в условиях стационара. При назначении каптоприла в амбулаторных условиях необходимо определить эффект после приема первой дозы (6,25 или 12,5 мг), для чего следует измерять АД через каждые 30 мин в течение 3 ч. В дальнейшем необходимо проводить регулярное обследование больного для коррекции дозы. Дозы других препаратов в случае проведения комбинированного лечения следует определять индивидуально.
Противопоказания
период беременности и кормления грудью, повышенная чувствительность к каптоприлу, отек Квинке после применения ингибиторов АПФ в анамнезе, идиопатический отек Квинке, лейкопения или тромбоцитопения, билатеральный стеноз почечных артерий, состояние после трансплантации почки.
Побочные эффекты
при применении в обычной дозе (50–100 мг/сут) отмечаются редко. Возможны кожные высыпания, отек Квинке, гиперемия кожи лица, выраженная артериальная гипотензия (особенно у больных с сердечной недостаточностью, получающих диуретики), сухой кашель, протеинурия, нефротический синдром, нейтропения или агранулоцитоз (сопровождающиеся инфекционными осложнениями; исключительно редко отмечаются тахикардия, боль в области груди (особенно при дегидратации), анорексия, ощущение сухости во рту, металлический и соленый привкус во рту (обычно исчезает на 2–3-й месяц лечения), изъязвления слизистой оболочки пищеварительного тракта, холестаз, боль в области живота, диарея или запор, головная боль, головокружение, нарушения сна, парестезии, повышение активности печеночных ферментов, содержания остаточного азота, креатинина, калия в плазме крови, псевдоположительная реакция на ацетон в моче.
Особые указания
при выраженных нарушениях функции почек прием каптоприла следует начинать с более низких доз (6,25 мг 2–3 раза в сутки), а повышение дозы необходимо проводить осторожно и постепенно. Перед началом терапии и затем ежемесячно следует определять содержание белка в моче. Если выделяемое количество белка превышает 1 г/сут или протеинурия усиливается, то продолжение лечения необходимо тщательное обосновать. Возможно усиление выделения белка в первые 8 мес терапии; начиная с 9-го месяца терапии следует определять содержание белка в моче с интервалом 3 мес.
У больных с дефицитом натрия и/или при гиповолемии, реноваскулярной гипертензии дозу каптоприла следует подбирать особенно осторожно, поскольку ввиду усиленного высвобождения ренина гипотензивное действие каптоприла более выражено, изредка возможна тахикардия.
Побочные эффекты чаще отмечаются у пациентов с аутоиммунными заболеваниями, поэтому у таких больных следует регулярно контролировать состав крови и функцию почек.
При сердечной недостаточности после приема первых доз каптоприла чаще отмечается симптоматическая гипотензия, поэтому подбор доз следует проводить в условиях стационара.
Рекомендуемая начальная доза для больных, принимающих диуретики, составляет 6,25–12,5 мг 2–3 раза в сутки.
Содержание лейкоцитов в периферической крови в первые 3 мес терапии необходимо контролировать ежемесячно, в дальнейшем — 1 раз в 3 мес. При аутоиммунных заболеваниях количество лейкоцитов в крови в первые 3 мес терапии необходимо контролировать с интервалом 2 нед, в дальнейшем — с интервалом 2 мес. В случае выявления лейкопении (количество лейкоцитов <4·109/л) необходимо провести подсчет лейкоцитарной формулы. Если количество нейтрофильных гранулоцитов <1·109/л, то каптоприл следует отменить. При возникновении первых симптомов инфекции рекомендуется провести исследование состава периферической крови.
Возникающую во время хирургического вмешательства артериальную гипотензию необходимо устранять путем восполнения ОЦК.
Взаимодействия
каптоприл не следует применять одновременно с препаратами, повышающими содержание калия в плазме крови, ввиду возможности развития гиперкалиемии (соли калия, калийсберегающие диуретики).
В комбинации с диуретиками при гиповолемии или с антагонистами ионов кальция действие каптоприла усиливается. При одновременном применении сосудорасширяющих средств возможно развитие симптоматической артериальной гипотензии. НПВП ослабляют гипотензивное действие каптоприла.
Передозировка
возникающую артериальную гипотензию обычно устраняют инфузией изотонического р-ра натрия хлорида. Каптоприл выводится из организма при гемодиализе.