Клиническая картина подагры
Содержание
- Какой классификацией подагры следует пользоваться?
- Каков шифр подагры по Международной классификации болезней Х пересмотра?
- Какая еще детализация необходима при формулировании диагноза?
- Каково клиническое течение подагрического артрита?
- Какие именно суставы поражаются при подагре?
- Что означает уратный кризис?
- Что такое острый подагрический приступ?
- Какие патофизиологические механизмы лежат в основе приступа острого подагрического артрита?
- Каковы клинические варианты первого приступа подагры?
- Какие факторы могут быть триггерами острого приступа подагры (уратного кризиса)?
- В какое время суток преимущественно отмечают приступы подагры?
- Почему первые приступы подагры быстро и самостоятельно проходят?
- Какой частотой приступов характеризуется течение подагры?
- Как протекает подагра при неконтролируемой гиперурикемии?
- Какие патофизиологические механизмы лежат в основе хронического подагрического артрита?
- Что означает хроническая тофусная подагра?
- Что такое подагрические тофусы и их типичная локализация?
- Характерен ли воспалительный процесс околосуставных тканей?
- Что означает атипичная острая атака подагры?
- Какова эволюция подагрических тофусов и их диагностическое значение?
- Существуют ли отличия клинического течения подагры у женщин?
- Существует ли связь подагры и переломов у женщин?
- Какая клиническая симптоматика свидетельствует о поражении почек при подагре?
- Изменилось ли течение подагры за тысячелетия ее «анамнеза»?
Какой классификацией подагры следует пользоваться?
По происхождению:
- первичная;
- вторичная;
- медикаментозная.
По патогенезу:
- метаболическая (повышенный синтез эндогенных пуринов при нормальной экскреции мочевой кислоты);
- почечная (нарушенная экскреция мочевой кислоты при нормальном ее уровне);
- смешанная.
По клинико-анатомической характеристике:
- острый подагрический приступ;
- развернутая клиническая картина;
- подагрический статус.
По течению:
- легкое;
- средней тяжести;
- тяжелое.
Каков шифр подагры по Международной классификации болезней Х пересмотра?
М — 10.0 Первичная подагра, подагрический бурсит, подагрические узелки (тофусы), подагрическое поражение сердца.
М — 10.1 Свинцовая подагра.
М — 10.2 Медикаментозная подагра.
М — 10.3 Подагра, обусловленная нарушением почечной функции.
М — 10.4 Другая вторичная подагра.
М — 10.9 Подагра неуточненной этиологии.
Какая еще детализация необходима при формулировании диагноза?
Функциональная недостаточность опорно-двигательного аппарата:
- I — трудоспособность сохранена;
- II — трудоспособность нарушена, способность к самообслуживанию сохранена;
- III — способность к самообслуживанию нарушена.
При поражении почек необходимо указать их функциональное состояние и степень хронической почечной недостаточности при развитии хронической болезни почек.
Каково клиническое течение подагрического артрита?
Для подагрического артрита характерно стадийное течение патологического процесса:
- I стадия. Бессимптомная гиперурикемия.
- II стадия. Острый подагрический артрит.
- III стадия. Период между приступами.
- IV стадия. Хроническая тофусная подагра. Кристаллы моноурата натрия откладываются подкожно, в синовиальные ткани или в субхондральной зоне костей.
I стадия. Бессимптомная, асимптоматическая гиперурикемия (продромальный период: диспептические явления, подавленное настроение, полиурия). Может быть психоэмоциональное возбуждение. Образно об этом писал T. Sydenham: «яркое солнце перед бурей».
Характерно:
1) повышение содержания мочевой кислоты в крови при отсутствии клинических признаков отложения кристаллов (то есть без артрита, тофусов, нефропатии или уратных камней). Гиперурикемия повышает риск развития подагры и нефролитиаза, однако во многих случаях подобных поражений нет.
2) гиперурикозурия значительно повышает риск формирования уратных камней у лиц с экскрецией мочевой кислоты более 1000 мг/сут. У таких больных возможна острая обструкция мочевых путей — одна из форм острой почечной недостаточности, часто сопровождающая противоопухолевую химиотерапию. Другие лекарственные препараты, способствующие гиперурикозурии, представлены в табл. 7.
Высокая нагрузка пуриновыми основаниями приводит к внезапному повышению содержания мочевой кислоты в крови с последующим выпадением кристаллов в мочевых путях.
II стадия. Острый подагрический артрит. Поражение суставов является основным клиническим признаком подагры. Оно может проявляться острым подагрическим артритом, интермиттирующим артритом или хроническим артритом с отложением периартикулярных тофусов. Чаще эта первая манифестная форма подагры. Приступ развивается у большинства больных (80–90%) среднего или старческого возраста с предшествующей асимптоматической гиперурикемией в течение 20–30 лет.
Самостоятельное затихание воспалительного процесса в суставе при подагре определяется способностью фагоцитов переваривать кристаллы и выделять ряд антивоспалительных факторов, в частности трансформирующий фактор роста бета.
III стадия. Межприступный период. Выделение межприступного периода имеет принципиальное практическое значение, поскольку систематическое лечение в этот период позволяет не только предотвратить дальнейшее прогрессирование болезни, но и будет способствовать обратному развитию уже образовавшихся тофусов. Наступает после окончания первого приступа и может прерваться следующей острой атакой. Но и в межприступный период подагра продолжает прогрессировать. Лишь примерно у 7% больных после первого эпизода подагры повторных атак не отмечают.
Некоторые больные подагрой испытывают приступ лишь однажды в жизни, другие — многократно. Хотя между первым и вторым приступом иногда проходит 40 лет и более, у 75% больных второй приступ наблюдается в течение 2 лет после первого. В межприступный период боль в суставах не отмечается. Однако у 62% повторные приступы возникают в течение первого года болезни.
В типичных случаях в межприступный период пациенты не предъявляют жалоб, но если больной не получает лечения, то каждая последующая атака протекает тяжелее и межприступный период сокращается.
IV стадия (финальная). Хроническая тофусная подагра. При хронической подагре симптомы в пораженных суставах полностью не устраняются. Для этой формы заболевания характерно появление тофусов, хроническое течение артрита. Хронический подагрический артрит развивается в тех суставах, в которых ранее отмечалось несколько острых подагрических приступов, проходивших без остаточных явлений. Такое течение заболевания наблюдается как результат недостаточного лечения острых приступов или, что особенно важно, тактики лечения в межприступный период.
Какие именно суставы поражаются при подагре?
Частота поражения различных суставов при подагре на ранних стадиях развития заболевания представлена в табл. 8.
- Первый плюснефаланговый сустав поражается чаще остальных — в 90% случаев, за ним последовательно по частоте поражения следуют: суставы плюсны, голенные, коленные, запястные, пальцев кисти, локтевые (рис. 10).
- Тазобедренные суставы почти никогда не поражаются.
Таблица 8
Частота поражения различных суставов при подагре на ранних стадиях
|
Сустав/анатомическая область |
Частота поражения, % |
|
Плюснефаланговый сустав |
56 |
|
Фаланги пальцев |
18 |
|
Лучезапястные суставы |
11 |
|
Локтевой сустав |
4 |
|
Позвоночник, тазобедренный |
Менее 3 |
|
Голеностопный сустав и ахиллово сухожилие |
5 |
|
Поражение 2–5 суставов одновременно |
17–34 (чаще у женщин) |
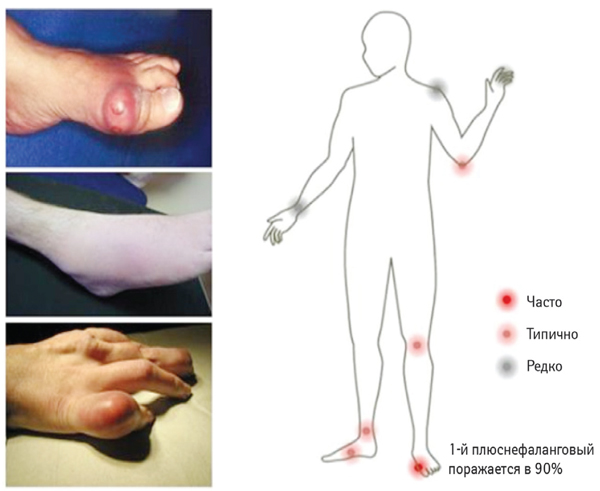
Рис. 10. Локализация суставных атак при подагре
Что означает уратный кризис?
Уратным кризисом называют эпизод кристаллизации мочевой кислоты, связанный с достижением в организме чрезмерно высокого уровня уратов. При уратном кризисе развивается воспаление суставов (классическая суставная подагра) и/или уратная нефропатия. Развитие уратного кризиса обусловливает не только уровень мочевой кислоты, с резким повышением ее концентрации в биологических жидкостях организма, но и другие факторы, одни из которых удерживают ураты в растворах, а другие — «запускают» кристаллизацию.
Так, как правило, снижение температуры тканей при переохлаждении нижних конечностей провоцирует острый подагрический суставный приступ, чаще с поражением первого плюснефалангового сустава. Иногда возможно тяжелое течение с развитием острого полиартрита, формированием тофусов в зоне воспаления, которые раскрываются с выделением мелоподобного детрита соли. Такой вариант суставного подагрического кризиса имеет название «псевдофлегмонозная подагра». В этих случаях опасность представляют попытки радикальных хирургических вмешательств на фоне подозрений на септический процесс.
Преимущественно мясная диета, которая приводит к повышению уровня мочевой кислоты во всех средах организма, в том числе и в моче, способствует еще большему их закислению и созданию условий для внутриканальцевой кристаллизации уратов с вероятным развитием острой мочекислой нефропатии.
Что такое острый подагрический приступ?
В дебюте подагры в 85% клинических случаев наблюдаются приступы острого подагрического моноартрита. Обычно эти приступы начинаются внезапно, ночью или рано утром, с быстрым нарастанием классической симптоматики воспаления: отека, гиперемии, боли, повышения температуры над пораженным суставом и невозможности активных движений (рис. 11). Не исключен субфебрилитет. Иногда в зоне поражения развивается целлюлит, называется он подагрическим. Возможен острый приступ подагры с внесуставной локализацией, а именно: поражением ахиллового сухожилия или бурситами (локтевого отростка, препателлярной сумки).
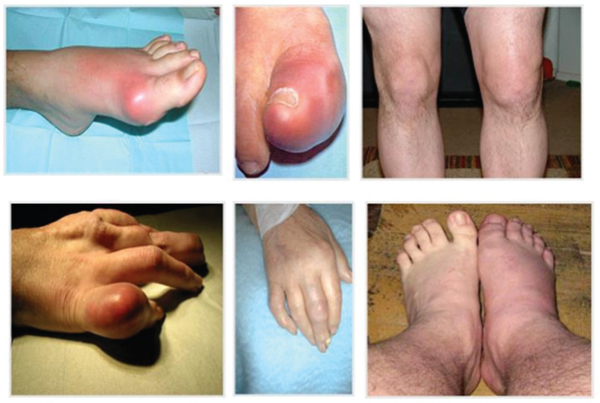
Рис. 11. Острый подагрический артрит различной локализации
В начале болезни длительность течения приступов составляет от 3 до 10 дней. Завершение приступа может сопровождаться шелушением кожи над зоной поражения. В дальнейшем приступы становятся более частыми и протяженными во времени, поражают другие суставы с клинической картиной полиартрита.
Какие патофизиологические механизмы лежат в основе приступа острого подагрического артрита?
Развитие подагрического воспаления обусловлено сложным влиянием различных типов клеток на депозицию кристаллов моноурата натрия в суставах, что обусловливает нарушение баланса между синтезом провоспалительных и противовоспалительных маркеров.
Приступ острого подагрического артрита связан с накоплением в суставе преципитатов кристаллов моноурата натрия (рис. 12).
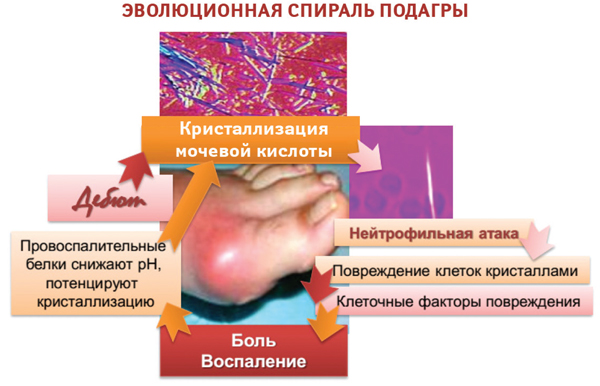
Рис. 12. Патогенез острого подагрического артрита
Кристаллы моноурата натрия (рис. 13) покрываются белковой оболочкой, с этим связана их способность инициировать реакцию воспаления.
Иммуноглобулин G, абсорбированный на кристаллах, реагирует с Fc-рецепторами клеток воспаления и активирует их. Таким образом, ураты стимулируют продукцию нейтрофилами, моноцитами и синовиальными клетками факторов хемотаксиса, цитокинов (интерлейкины-1, -6, -8 и фактор некроза опухоли), простагландинов, лейкотриенов и кислородных радикалов. Кроме этого, активизируется система комплемента и выделения нейтрофилами лизосомальных ферментов.
Особенностью острого подагрического артрита является его самоограничивающий характер, что в определенной мере связывают с синтезом уратами ряда противовоспалительных медиаторов (в частности, трансформирующего фактора роста). Аполипопротеин В, который тоже входит в состав белковой оболочки уратов, также тормозит фагоцитоз и клеточный иммунный ответ.
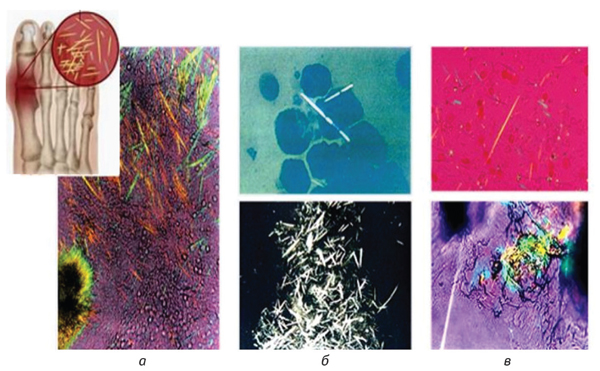
Рис. 13. Кристаллы моноурата натрия в поляризационном микроскопе: а — из тофуса фаланги стопы; б — в суставной жидкости; в — в слизистой оболочке желудка
Каковы клинические варианты первого приступа подагры?
- Классический — поражение первого плюснефалангового сустава.
- Ревматоидоподобный — с длительным течением и поражением преимущественно суставов кисти.
- Псевдофлегмонозный — моноартрит большого или среднего сустава с резким отеком и гиперемией кожи, лихорадкой, лейкоцитозом, ускорением реакции оседания эритроцитов.
- Полиартрит, напоминающий ревматический.
- Подострая форма с умеренными классическими проявлениями.
- Астеническая форма легкого течения.
- Периартритический с поражением сухожилия и суставных сумок при интактных суставах, что требует дифференциации с «урогенными» артритами.
- Подагрический статус, наиболее тяжелая форма суставного синдрома, которая может протекать на протяжении нескольких месяцев.
Какие факторы могут быть триггерами острого приступа подагры (уратного кризиса)?
- Употребление алкоголя.
- Употребление пищи с высоким содержанием пуринов, например, большое количество мясной пищи (особенно в сочетании с алкоголем).
- Физическое перенапряжение, стрессы.
- Травмы различного происхождения, а именно: травмы и микротравмы стопы (игра в футбол, длительная ходьба, узкая обувь), травматизация сосудов.
- Ограничение подвижности (длительное пребывание за рулем, в самолете).
- Хирургическое вмешательство (3–5 сут после операции).
- Кровотечение.
- Острые заболевания, в том числе инфекционные.
- Обострение течения псориаза.
- Внутривенное введение контраста.
- Переохлаждение (на рыбалке, охоте), голодание, лечение голодом.
- Развитие гиповолемии при ограничении употребления жидкости, после бани, сауны, при путешествии в жаркие страны.
- Некоторые лекарственные препараты, которые обусловливают экзогенную гиперурикемию, а именно: диуретики, пенициллин, комплексные препараты, которые содержат витамин В12.
- Начало или окончание курса аллопуринола.
- Начало химиотерапии.
- Лучевая терапия.
В какое время суток преимущественно отмечают приступы подагры?
Ученые из Бостонского (Boston University), США, и Сиднейского (University of Sydney), Австралия, университетов на основании данных Boston Online Gout Study, получили научное подтверждение тому, что приступы подагры в 2,36 раза чаще случаются в ночное время.
Механизм, лежащий в основе повышения риска обострений подагры в ночные часы, пока неизвестен, но, предположительно, это может быть связано с:
- снижением температуры тела, что приводит к более высокому риску кристаллизации мочевой кислоты;
- некоторым обезвоживанием во время сна;
- периартикулярной дегидратацией, связанной с положением тела во время сна;
- снижением уровня кортизола в организме в ночное время.
Эти исследователи также предположили, что обструктивное апноэ сна может быть фактором риска обострения подагры, поскольку провоцирует гипоксию, повышает нуклеотидный метаболизм — что ведет к повышению уровня выработки пуринов, которые, в свою очередь, могут метаболизироваться в мочевую кислоту. Взаимосвязь обструктивного апноэ сна и обострения подагры, несомненно, требует дальнейшего изучения.
Этот факт должен учитываться врачами, занимающимися лечением пациентов с подагрой. И меры, направленные на профилактику обострений подагры, очевидно, будут более эффективными, если пик их действия будет приходиться на ночное время.
Почему первые приступы подагры быстро и самостоятельно проходят?
Подагра еще известна как болезнь «3 дней». В дебюте заболевания приступы артрита самостоятельно затихают и больной чувствует себя «выздоровевшим» (рис. 14).
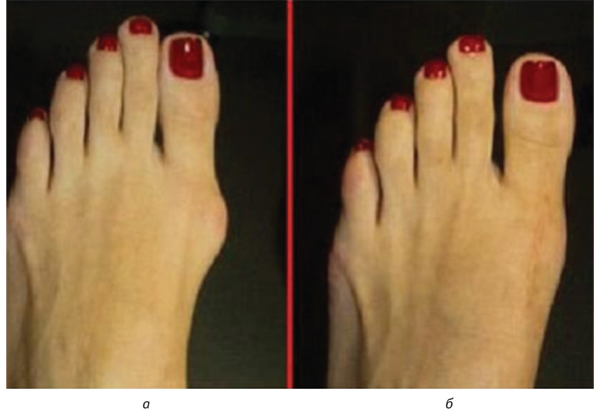
Рис. 14. Течение первых приступов подагрического артрита: а — визуальные признаки острого приступа подагрического артрита типичной локализации; б — первый плюснефаланговый сустав через 3 дня после приступа
Этому факту существует несколько объяснений:
- клеточный ответ регулируется разными белками, которые формируют белковую оболочку кристаллов;
- фагоцитоз и разрушение кристаллов уменьшают их количество;
- местное повышение температуры, характеризующее воспаление, повышает растворимость уратов;
- повышение продукции адренокортикотропного гормона угнетает процессы воспаления;
- увеличивается продукция противовоспалительных цитокинов и веществ — ингибиторов цитокинов.
Какой частотой приступов характеризуется течение подагры?
Более чем у 60% больных на протяжении первого года после первого приступа возникают рецидивы заболевания (рис. 15).

Рис. 15. Подагрический артрит: а — острый приступ; б — хроническое течение, тофусная подагра
Только у небольшого количества больных следующий приступ подагры возникает в сроки более 10 лет. Количество приступов в год характеризует течение болезни:
- легкое — приступы повторяются не чаще 2 раз в год, поражают не более 2 суставов, тофусы отсутствуют либо единичны, внутренние органы не поражены;
- тяжелое — приступы более 5 раз в год, многочисленные поражения суставов с костно-суставной деструкцией, тофусы, нефропатия;
- средней тяжести — промежуточное течение.
Как протекает подагра при неконтролируемой гиперурикемии?
В условиях неконтролируемой гиперурикемии артрит начинает рецидивировать все чаще, межприступные промежутки становятся все короче, позднее они практически исчезают и развивается стойкий олиго- или полиартрит, на фоне которого продолжают возникать острые вспышки классического подагрического артрита (рис. 16).
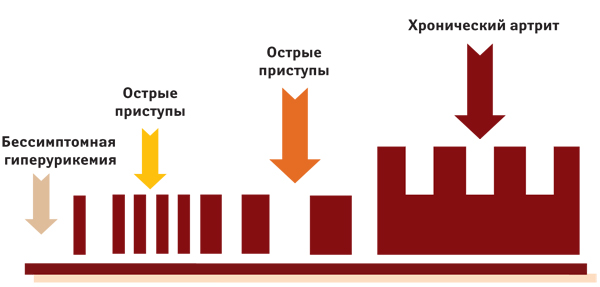
Рис. 16. Схема течения подагры при неконтролируемой гиперурикемии (по В.Г. Барсковой, 2010)
Для распознавания перехода подагрического артрита в хроническую форму используют общепринятый подход — по длительности сохраняющегося воспаления в суставах: острый (до 3 нед), затяжной (4–12 нед) и хронический (более 3 мес). Таким образом, наряду с острой и хронической формой артрита выявляется еще одна клинически значимая — затяжной артрит.
Затяжной артрит у больного подагрой является «красным флагом» для начала антигиперурикемической терапии. Ошибочным является представление о хроническом течении подагры как атрибуте возраста, как правило, это результат отсутствия своевременного и адекватного антигиперурикемического лечения.
Таким образом, хроническая подагра — это в первую очередь тяжелое поражение суставов, характеризующееся олиго- или полиартритом, длящееся более 3 мес, сопровождающееся развитием тофусов различной локализации (подкожные, внутрикостные, внутрипочечные) и часто нефролитиаза.
Какие патофизиологические механизмы лежат в основе хронического подагрического артрита?
Основной механизм развития и острого, и хронического подагрического артрита — отложение кристаллов моноурата натрия в суставах и периартикулярных тканях. Кристаллы моноурата натрия взаимодействуют с синовиацитами, моноцитами, макрофагами, нейтрофилами, остеобластами, что ведет к синтезу широкого спектра провоспалительных цитокинов: интерлейкинов-1, -6, фактора некроза опухоли, хемокинов, метаболитов арахидоновой кислоты, супероксидных кислородных радикалов, протеиназ, которые наряду с кининами, компонентами комплемента и гистамином индуцируют воспаление суставов и периартикулярных тканей, а также системные реакции.
Среди клеток, участвующих в развитии подагрического воспаления, особое место отводится нейтрофилам, выраженная инфильтрация которыми синовиальной ткани рассматривается как ведущий фактор подагрического артрита. Взаимодействие между лейкоцитами и эндотелиальными клетками сосудов, в свою очередь, является ключевым этапом развития подагрического воспаления.
Что означает хроническая тофусная подагра?
У большинства пациентов повторные подагрические суставные атаки развиваются в течение года после первого эпизода. В основе этого процесса лежит персистирующее отложение кристаллов моноурата натрия, поражаются многие суставы, а болевой синдром приобретает хронический характер.
Хроническому течению подагры присуще образование подагрических узлов (тофусов) — больших депозитов кристаллов, локализующихся подкожно, внутрикожно и в различных органах. Различной формы узлы формируются главным образом вокруг разгибательных поверхностей предплечий, на локтях, ушных раковинах, в области ахилловых сухожилий.
Для хронической тофусной подагры характерно прогрессирующее поражение суставов (ограничение движений, деформация) с различной выраженностью синовита (прежде всего в первых плюснефаланговых, голеностопных, межфаланговых суставах и в суставах кисти). Поражение суставов также характеризуется асимметричностью.
При хроническом течении атаки подагрического артрита протекают более мягко. На поздних стадиях заболевания (особенно при отсутствии адекватной терапии) возможно поражение тазобедренных, коленных, плечевых суставов, позвоночника и сакроилеальных сочленений.
Что такое подагрические тофусы и их типичная локализация?
Подагрические узлы, содержащие ураты, окруженные соединительной тканью (тофусы), как правило, возникают при длительности заболевания более 5 лет и при высоком неконтролируемом уровне гиперурикемии (рис. 17).
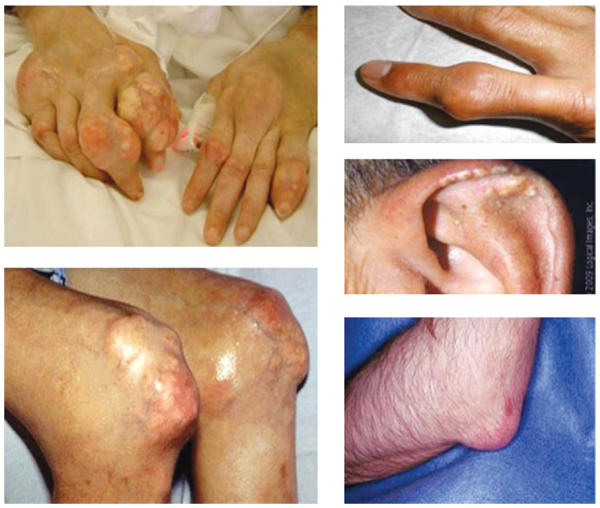
Рис. 17. Хроническое течение тофусной подагры
Тофусы по локализации асимметричны и различны по размерам. В некоторых случаях тофусы могут достигать больших размеров, изъязвляться с выделением крошкообразной белой массы; возможны случаи локального воспаления (наличие эритемы, гноя).
Преимущественными местами образования тофусов являются:
- фаланговые суставы на пальцах рук и ног;
- пястно-фаланговые и плюснефаланговые суставы (основание пальца);
- область коленных суставов;
- область локтевых суставов;
- голеностопный сустав;
- ушные раковины;
- надбровные дуги.
Чаще они располагаются в синовиальных тканях, субхондральных отделах костей, в суставах кистей рук и стоп, сумке локтевого отростка, на разгибательной поверхности предплечья, на участке ахиллового сухожилия и реже в завитках ушных раковин. Тофусы могут локализоваться на веках, языке, гортани или в сердце (вызывая нарушение проводимости и дисфункцию клапанного аппарата). Описаны также тофусы в роговице глаза, языке, голосовых связках, позвоночнике, желудке, почках, аорте, миокарде, клапанном аппарате сердца, а также редкие случаи подагрических узелков на лбу, в хряще носа, веках, гортани и даже в пещеристых телах полового члена. При отсутствии видимых тофусов можно обнаружить микротофусы в местах, в которых они возникают чаще всего: предплечье, голень, реже — ягодицы, плечи, живот.
При нетипичных формах подагры может наблюдаться и раннее формирование тофусов (через год после первого приступа болезни).
Раннее появление тофусов характерно для следующих категорий пациентов:
- пациенты с ювенильной подагрой (у детей и подростков);
- женщины пожилого возраста, у которых подагра развилась на фоне приема диуретиков;
- пациенты с тяжелыми заболеваниями кроветворной системы;
- при хронических почечных заболеваниях, сопровождающихся гиперурикемией.
Характерен ли воспалительный процесс околосуставных тканей?
Воспалительный процесс может затрагивать не только область сустава, но и другие анатомические структуры, расположенные поблизости. На фоне подагры нередко наблюдают тендиниты (воспаление сухожилия), тендовагиниты (воспаление сухожильного влагалища), бурситы (воспаление суставной сумки, характерное в основном для крупных суставов).
Что означает атипичная острая атака подагры?
У некоторых больных острые атаки подагры носят атипичный характер и проявляются тендосиновитом, бурситом или целлюлитом. У них наблюдаются легкие эпизоды дискомфорта в суставах в течение нескольких дней без припухания. В 10% случаев атипичных атак отмечается мигрирующее вовлечение нескольких суставов. Типично преобладание системных проявлений подагры (слабость, лихорадка).
Какова эволюция подагрических тофусов и их диагностическое значение?
Тофус — один из основных критериев диагноза! Однако видимые «внешние» тофусы являются поздними проявлениями болезни и не могут служить ориентиром для ранней диагностики.
У больных, которые не лечатся, тофусы образуются приблизительно через 5–10 лет после первого приступа подагры (рис. 18). Возможно истончение кожи над тофусом с образованием свищей, из которых спонтанно выделяется пастообразная белая масса, которая в большинстве случаев представляет собой кристаллы мочевой кислоты.
Полисуставная узелковая подагра иногда проявляется подкожными узелками, которые могут напоминать ревматоидный артрит. В таких случаях диагноз подагры можно подтвердить на основании выявления кристалликов моноурата натрия в аспирате из узелка. В последнее время тофусы начали выявлять во время обследования больных при помощи эхографии, компьютерной томографии, магнитно-резонансной томографии.
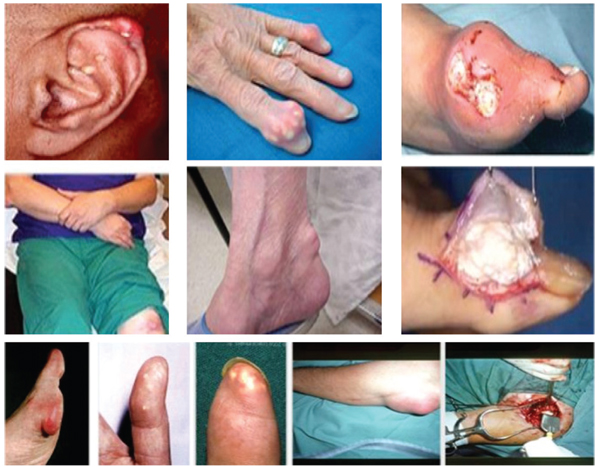
Рис. 18. Подагрические тофусы различной локализации
Существуют ли отличия клинического течения подагры у женщин?
Женщины репродуктивного возраста уступают мужчинам по распространенности подагры за счет защитного действия эстрогенов и их урикозурического эффекта (табл. 9). Дебют подагры у женщин по сравнению с мужчинами наступает примерно на 10 лет позднее. Обычно подагра у женщин развивается в период постменопаузы и на фоне приема диуретиков (лечение артериальной гипертензии или попытки снизить массу тела). Прием диуретиков (прежде всего тиазидных) почти в два раза чаще отмечают у женщин по сравнению с мужчинами.
Таблица 9
Удельный вес женщин среди больных подагрой (по Барсковой В.Г. и соавт., 2005)
|
Группа больных |
Женщины, % |
|
Все больные подагрой |
1–5 |
|
Больные артериальной гипертензией и подагрой |
до 25 (среди афроамериканцев) |
|
Подагра на фоне диуретиков |
30–50 |
|
Свинцовая подагра |
50 |
|
Миелопролиферативные заболевания и подагра |
17–60 |
Распространенность нарушений обмена мочевой кислоты у женщин в возрасте старше 50 лет достигает 35%. Поэтому менопаузу рассматривают как фактор риска возникновения гиперурикемии и уратной нефропатии. Заслуживает внимания и факт снижения вероятности возникновения подагры у женщин при проведении заместительной гормональной терапии в постменопаузальный период.
Считается целесообразным выделение группы высокого риска уратного поражения почек среди женщин не только в период постменопаузы, но и перименопаузы, особенно среди лиц с избыточной массой тела, ожирением и/или артериальной гипертензией.
У женщин, болеющих подагрой, как правило, диагностируют остеоартроз, артериальную гипертензию, хроническую почечную недостаточность. При подагрическом приступе чаще поражаются несколько суставов в виде полиартрита. Характерным, особенно у женщин пожилого возраста, является образование тофусов в первично пораженных остеоартрозом суставах кистей, с наличием узелков Гебердена и Бушара в дистальных и проксимальных межфаланговых суставах, соответственно, и подушечках пальцев.
Именно у женщин гиперурикемия является независимым фактором риска развития сердечно-сосудистых заболеваний. По сравнению с мужчинами, у женщин бессимптомная гиперурикемия или даже подагра чаще развиваются при наличии коморбидной патологии: артериальной гипертензии и эндокринных нарушений (физиологический или искусственный климакс, дисменорея, заболевания щитовидной железы) и др.
Существует ли связь подагры и переломов у женщин?
Американские исследователи, сотрудники клиники Брайема в г. Бостон (Brigham and Women’s Hospital in Boston) впервые выявили, что у женщин с подагрой или с подагрой в анамнезе повышен отдаленный риск переломов костей запястья, а также шейки бедра. Авторы статьи, опубликованной в онлайн-издании «Arthritis & Rheumatology», провели выборочный анализ данных о состоянии здоровья 103 799 медицинских сестер США на протяжении 22 лет. По результатам многофакторного анализа было показано, что риск перелома костей запястья у участниц с подагрой был выше в 1,12, а риск перелома шейки бедра — в 1,38 раза.
Однако последние данные, опубликованные учеными из Великобритании в 2018 г., не подтвердили повышенного риска возникновения патологических переломов у пациентов с подагрой. По их мнению, не влияет на вероятность переломов и прием препаратов для терапии подагры.
Какая клиническая симптоматика свидетельствует о поражении почек при подагре?
Основные клинические симптомы поражения почек:
- Острая боль в пояснице. Боль являются следствием движения камней в почечной лоханке. Кристаллы повреждают ее эпителий, приводя к развитию воспаления.
- Гематурия. Гематурия проявляется изменением цвета — покраснением мочи либо выявлением в ней элементов крови в ходе лабораторного исследования. Причиной гематурии являются мелкие кровотечения, которые появляются в результате движения камней.
- Почечная колика. Данный синдром подразумевает внезапное появление сильной боли в пояснице без видимой причины. Почечную колику при подагре вызывает закупорка мочеточника крупным камнем или его застревание непосредственно в устье лоханки. Колика может сопровождаться рвотой, нарушениями мочеиспускания, умеренным повышением температуры тела.
- Возникновение тофусоподобных образований в почках. Иногда на фоне подагры ураты образуются не в лоханке, а непосредственно в мозговой ткани почек. В таком случае это постепенно ведет к зарастанию почечных канальцев соединительной тканью и хронической почечной недостаточности.
Изменилось ли течение подагры за тысячелетия ее «анамнеза»?
Клинический анализ течения подагры со времен Гиппократа дает основания для утверждения, что подагра — одно из немногих заболеваний, которое практически полностью сохранило свое «первозданное лицо», несмотря на «тысячелетний анамнез». Но ведущие специалисты все же утверждают, что за последние полстолетия течение подагры существенно изменилось:
- заболевание возникает в старшем возрасте и протекает более благоприятно;
- чаще развивается у женщин;
- изменился дебют: первичный артрит плюсневых или коленных суставов, почечная колика или мочевой синдром;
- реже возникают гиперурикемия, уролитиазный и протеинурический типы нефропатии, нефротический синдром и снижение функции почек, лейкоцит-, эритроцит- и уратурия, конкременты в почках, гидронефроз;
- реже выявляют «синдром пробойника» и узурацию параартикулярных поверхностей при рентгенологическом исследовании суставов;
- чаще выявляют суточную гиперурикозурию на фоне снижения клиренса мочевой кислоты, оксалатурию и кисты в почках.