Нагрузочные пробы — распространенный, а также доступный метод диагностики и обследования пациентов с сердечно-сосудистыми заболеваниями. Еще в 1929 г. Master и Oppenheimer разработали стандартизированный протокол нагрузки для оценки функционального состояния больных ИБС. На протяжении следующих 30 лет изучались механизмы смещения сегмента ST, влияния позиции электродов на изменения ЭКГ, разрабатывались новые протоколы нагрузки, определялось диагностическое и прогностическое значения результатов нагрузочных проб при разных сердечно-сосудистых заболеваниях. После внедрения коронарной ангиографии стало очевидно, что диагностика ишемии на основе выявления депрессии сегмента ST имеет определенные ограничения, особенно в популяциях пациентов с низкой распространенностью ИБС. Тем не менее, несмотря на бурное развитие методов ангиографической диагностики ИБС и неинвазивных методов визуализации сердца, нагрузочные пробы остаются одним из наиболее доступных путей скринингового обследования и диагностики ИБС, стратификации риска, оценки функционального состояния пациентов и эффективности антиишемической терапии. В этом разделе рассматриваются основы физиологии нагрузки, показания, методика проведения и интерпретация результатов нагрузочных проб.
ОСНОВЫ ФИЗИОЛОГИИ НАГРУЗКИ
Нагрузка — физиологический стресс, способствующий выявлению нарушений со стороны сердечно-сосудистой системы, которые нельзя выявить в состоянии покоя. Учитывая это, нагрузка может использоваться для оценки функционального состояния системы кровообращения. В качестве нагрузки для сердечно-сосудистой системы могут быть использованы три вида сокращения мышц: изотоническое (динамическое или подвижное), изометрическое (статическое) и резистентное (комбинация изометрического и изотонического). Изотоническая нагрузка — это сокращение мышц, следствием которого является движение. В таком случае возникает объемная нагрузка ЛЖ. Изометрическая нагрузка — сокращение мышц без движения (например сжимание руки), что приводит к нагрузке ЛЖ давлением. Сердечный выброс в этом случае возрастает меньше, чем при изотонической нагрузке, что обусловлено ограничением мышечного кровотока. Резистентная нагрузка сочетает черты изометрической и изотонической (например занятие тяжелой атлетикой).
Во время ранних фаз нагрузки в вертикальном положении происходит увеличение сердечного выброса, которое реализуется через повышение ЧСС и механизм Франка — Старлинга. На более поздних фазах нагрузки основным механизмом роста сердечного выброса является дальнейшее повышение ЧСС. У здоровых людей на протяжении нескольких минут после начала нагрузки достигается стабильное состояние (steady-state); после этого ЧСС, сердечный выброс, уровень АД и вентиляция легких поддерживаются на относительно стабильном уровне. При интенсивной нагрузке симпатическая импульсация достигает максимального уровня, а парасимпатическая стимуляция резко снижается. Это приводит к системной вазоконстрикции, которая не захватывает сосуды мышц, церебрального и коронарного бассейнов. При дальнейшем повышении нагрузки увеличивается кровоток в скелетных мышцах, втрое увеличивается потребление кислорода, уменьшается ОПСС, повышается уровень САД, среднего гемодинамического и пульсового АД. Уровень ДАД может остаться неизмененным или незначительно уменьшиться. Во время выраженной нагрузки в вертикальном положении сердечный выброс может увеличиться в 4–6 раз по сравнению с исходным. Особенностью легочного сосудистого русла является отсутствие значительного повышения давления в ЛА при важном повышении сердечного выброса. После прекращения нагрузки состояние гемодинамики возвращается к исходному на протяжении 6–10 мин. Восстановление показателей гемодинамики может замедляться у детренированных людей или при определенных патологических состояниях.
Потребление кислорода при нагрузке
Во время выполнения нагрузочной пробы потребление кислорода быстро повышается и стабилизируется после второй минуты каждого этапа нагрузки, до достижения дыхательного порога. Максимальное потребление кислорода (VO2max) — наибольшее количество кислорода, которое обследуемый может потребить во время выполнения динамической нагрузки с вовлечением большой части мышц. Этот показатель рассматривается как объективный параметр состояния сердечно-сосудистой системы и толерантности к нагрузке (ТН). Показатель VO2max отображает количество кислорода, которое транспортируется и используется в клеточном метаболизме. Потребление кислорода во время нагрузки выражается в метаболических эквивалентах (МЕТ) как отношение к потребности в кислороде в состоянии покоя. Один МЕТ — единица потребления кислорода в состоянии покоя, которая приблизительно отвечает 3,5 мл кислорода на кг массы тела в минуту. На показатель VO2max влияют возраст, пол, привычка к нагрузкам, наследственность, состояние сердечно-сосудистой системы.
Наивысшим является уровень VO2max в возрасте от 15 до 30 лет. С возрастом он постепенно снижается. В возрасте 60 лет средний показатель VO2max у мужчин составляет приблизительно 2/3 от такового в возрасте 20 лет. Снижение VO2max в среднем происходит со скоростью 8–10% за каждые 10 лет. У женщин уровень VO2max ниже, чем у мужчин. Это обусловлено меньшей массой мышц, более низким уровнем гемоглобина, ОЦК и сердечного выброса.
Показатель VO2max существенным образом зависит от обычного уровня физической активности обследуемого. В частности, после трехнедельного пребывания в условиях постельного режима показатель VO2max у здоровых мужчин уменьшается на 25%. У молодых мужчин с умеренным уровнем физической активности VO2max составляет приблизительно 12 МЕТ, а у спортсменов, которые тренируются продолжительный период (бег на длинные дистанции), VO2max может возрастать до 18–24 МЕТ (60–85 мл/кг/мин). На показатель VO2max значительно влияет степень поражения сердечно-сосудистой системы при разных заболеваниях.
Показатель VO2max эквивалентен произведению максимального сердечного выброса и максимальной артериовенозной разницы в насыщении кислородом артериальной и венозной крови. Поскольку сердечный выброс равняется произведению ударного объема сердца и ЧСС, а возможности его увеличения ограничены, дальнейший рост потребления кислорода зависит исключительно от повышения ЧСС. Итак, показатель VO2max при максимальном физическом усилии можно ориентировочно оценить по максимальной ЧСС.
Потребление кислорода миокардом
Потребление кислорода миокардом прежде всего определяется внутримиокардиальным напряжением стенки (соотношение произведения давления и объема ЛЖ к толщине его стенки), сократительностью миокарда и ЧСС. Важным фактором является также фоновый уровень метаболизма миокарда.
Для точного измерения потребления кислорода миокардом необходимо оценивать содержание кислорода в коронарных артериях и венах. Потребление кислорода миокардом во время нагрузки можно рассчитать по показателям произведения ЧСС и САД (двойного произведения). Существует линейная зависимость между потреблением кислорода миокардом и коронарным кровотоком. При максимальной нагрузке коронарный кровоток увеличивается в 5 раз по сравнению с исходным. При обструктивном поражении коронарных артерий способность к поддержанию коронарного кровотока в пораженном участке и обеспечение метаболических потребностей миокарда во время нагрузки теряется, что служит причиной ишемии миокарда. Ишемия обычно возникает при одинаковых показателях двойного произведения, а не при одинаковых уровнях внешней нагрузки.
Изменение ЧСС
Немедленный ответ сердечно-сосудистой системы на нагрузку состоит в повышении ЧСС вследствие снижения парасимпатического тонуса. При этом повышается симпатическая им-пульсация к сердцу и системным сосудам. Во время динамической нагрузки ЧСС повышается линейно, в зависимости от уровня нагрузки. При низких уровнях нагрузки с постоянной мощностью ЧСС достигает стабильного уровня уже через несколько минут. При последующих нагрузках период времени, необходимый для стабилизации ЧСС, прогрессивно увеличивается.
Ответ ЧСС на нагрузку зависит от нескольких факторов. Очевидно, снижение максимальной ЧСС с возрастом зависит от состояния вегетативной нервной системы. Другими факторами, которые влияют на ЧСС, является положение тела, тип динамической нагрузки, общее состояние здоровья, ОЦК, функциональное состояние синусного узла, влияние препаратов и окружающей среды.
При динамической нагрузке ЧСС повышается больше, чем при изометрической или резистентной. Ускорение повышения ЧСС во время стандартизированной нагрузки отмечают после продолжительного пребывания в постели, оно указывает на состояние детренированности.
Изменение АД
При возрастающей динамической нагрузке уровень САД повышается вследствие увеличения сердечного выброса, тогда как уровень ДАД остается неизмененным или несколько снижается. Уровень максимального САД у мужчин прямо зависит от возраста.
После максимальной нагрузки у здоровых людей отмечают постепенное снижение САД, которое обычно достигает исходного уровня в течение 6 мин и часто остается ниже исходного на протяжении нескольких часов. Иногда у здоровых людей при внезапном устранении нагрузки САД резко снижается, что обусловлено уменьшением венозного возвращения крови, снижением сердечного выброса и несоответствующим повышением ОПСС.
ПОКАЗАНИЯ К НАГРУЗОЧНЫМ ПРОБАМ И МЕТОДИКА ИССЛЕДОВАНИЯ
Показания к проведению нагрузочных проб
Основными показаниями к проведению нагрузочных проб могут быть:
- диагностика хронических форм ИБС;
- оценка функционального состояния больных ИБС, пациентов с экстракардиальной патологией и здоровых людей, в том числе спортсменов;
- оценка эффективности антиишемической терапии и реваскуляризационных вмешательств у пациентов с ИБС.
- стратификация риска у пациентов с разными формами ИБС.
В зависимости от задач исследования, различают такие виды нагрузочных проб:
- субмаксимальный или максимальный диагностический тест;
- субмаксимальный или максимальный тест для определения толерантности к физической нагрузке;
- субмаксимальный тест с целью стратификации риска;
- субмаксимальный или максимальный тест в сочетании с визуализацией сердца.
Подготовка пациента
Перед выполнением нагрузочных проб необходимо осуществить такие подготовительные мероприятия:
- Пациент не должен есть или курить на протяжении 2–3 ч перед исследованием. При необходимости допускается употребление жидкости или легкий завтрак. Одежда и обувь больного должны быть удобными для выполнения нагрузочных проб. Не следует выполнять больших физических нагрузок на протяжении по крайней мере 12 ч до нагрузочной пробы. Если пациент не умеет крутить педали, нужно провести обучение перед выполнением нагрузочной пробы.
- Если нагрузочная проба выполняется с диагностической целью, рассматривают необходимость прекращения приема препаратов, поскольку некоторые лекарственные средства (особенно блокаторы β-адренорецепторов) влияют на показатели гемодинамики во время выполнения нагрузочной пробы и ограничивают интерпретацию теста. Нужно помнить о возможности возникновения феномена отмены блокаторов β-адренорецепторов, особенно после недавно перенесенного острого коронарного синдрома. Поэтому исследование с целью оценки уровня риска может осуществляться на фоне проведения терапии. В этом случае нужно уточнить, какие препараты принимает пациент для того, чтобы выявить и оценить изменения ЭКГ, обусловленные возможными электролитными нарушениями и гемодинамическими эффектами фармакологических средств.
- Коротко выяснить анамнестические особенности заболевания и выполнить физикальное обследование для исключения противопоказаний к нагрузочной пробе (табл. 2.1), а также выявления важных клинических признаков, таких как сердечные шумы, ритм галопа, свист в легких, влажные хрипы. При наличии прогрессирующей стенокардии или декомпенсированной СН выполнение нагрузочной пробы нужно отложить до стабилизации состояния. Учитывая опасность нарушений гемодинамики у пациентов со структурными заболеваниями сердца необходим тщательный контроль его состояния во время проведения нагрузочной пробы, а в некоторых случаях — ее раннее прекращение. Нужно уделить особое внимание пациентам с АГ и аортальным стенозом.
Таблица 2.1
Абсолютные и относительные противопоказания к нагрузочным пробам
| Группы противопоказаний | Противопоказания |
| Абсолютные | Острый ИМ (первые 2 сут)
Нестабильная стенокардия с высокой степенью риска Неконтролируемые сердечные аритмии, которые вызывают симптомы или нарушения гемодинамики Выраженная АГ (АД >200/110 мм рт. ст.) Острый эндокардит, острый миокардит или перикардит Расслаивающая аневризма аорты Симптомный аортальный стеноз Декомпенсированная СН Острая эмболия легкого или инфаркт легкого Острое внесердечное расстройство, которое может повлиять на физическую трудоспособность или усилиться вследствие нагрузки (например инфекция, почечная недостаточность, тиреотоксикоз) Отсутствие согласия пациента |
| Относительные* | Стеноз ствола левой коронарной артерии или эквивалентное поражение
Некритический стеноз клапанов сердца Электролитные нарушения Тахи- или брадиаритмии Фибрилляция предсердий с неконтролируемой ЧСС ГКМП Нарушение функций мозга, при которых сотрудничество с больным невозможно AV-блокада II степени II типа и выше |
*Нагрузочная проба возможна, если польза выполнения пробы (то есть важность полученной информации для ведения больного) выше, чем потенциальный риск. Абсолютные и относительные противопоказания к нагрузочной пробе определяют в зависимости от особенностей конкретной клинической ситуации. В случаях, когда имеются относительные противопоказания, нужно выбирать субмаксимальную нагрузочную пробу, поскольку она является более безопасной и обеспечивает ценную диагностическую информацию. При выполнении нагрузочной пробы врач должен понимать степень риска и пользы выполнения исследования. Обязательным является хороший контакт пациента и врача относительно важности процедуры нагрузочной пробы.
- Если показания к проведению нагрузочной пробы не совсем понятны, нужно осуществить опрос пациента и уточнить необходимость обследования с лечащим врачом.
- Необходимо зарегистрировать стандартную ЭКГ в 12 отведениях в горизонтальном положении и сидя на велоэргометре для выявления позиционных изменений ЭКГ, особенно депрессии сегмента ST. В вертикальном положении электрическая ось сердца смещается вправо с увеличением вольтажа зубца Р и комплекса QRS в нижних отведениях. Это может приводить к уменьшению или исчезновению зубцов Q у пациентов с ранее перенесенным Q–ИМ нижней локализации.
- Перед проведением диагностической нагрузочной пробы необходимо провести пробу с гипервентиляцией (форсированное дыхание на протяжении 30–40 с) для исключения ложноположительных изменений ЭКГ (депрессия сегмента ST и/или инверсия зубца Т) на пике нагрузки.
- Нужно измерить уровень АД в положении стоя и сидя (при ВЭМ) для выявления нарушений тонуса сосудов.
- Нужно проинструктировать пациента относительно способа выполнения пробы и объяснить степень риска и возможные осложнения исследования.
Регистрация ЭКГ
Чрезвычайно важный аспект подготовки к нагрузочной пробе — подготовка кожи в местах наложения электродов. Бритье, снятие поверхностного пласта губкой и ее обработка 70° спиртовым раствором обеспечивают уменьшение сопротивления кожи до уровня <5000 Ом, что в свою очередь позволяет уменьшить шумы и повысить качество электрокардиографического сигнала.
Для улучшения контакта электродов и кожи используют специальный гель. Кабели, которые соединяют регистратор и электроды, должны быть легкими и гибкими. Конструкция большинства коммерческих кабелей позволяет уменьшить артефакты во время движения. Обычно кабели используют на протяжении года. По истечении этого срока их желательно заменить. Места наложения электродов во время выполнения нагрузочной пробы несколько отличаются от таковых при регистрации обычной ЭКГ в 12 отведениях. Электроды отведений правой и левой рук лучше располагать в области плеча или в подключичной области, желательно над костью, а не мышцей. Электроды отведений нижних конечностей накладываются под паховой связкой или на спине. Отведения V1 и V2 размещают в четвертом межреберье, V3 — посредине между отведениями V2 и V4. Отведение V4 находится в пятом межреберном промежутке по среднеключичной линии. Отведения V4, V5 и V6 размещают по горизонтальной линии. Подчеркнем, что из 12 отведений 90% всех депрессий сегмента ST отмечают в боковых прекордиальных отведениях (от V4 до V6). Элевацию сегмента ST (над участками без патологического зубца Q), обусловленную трансмуральной ишемией миокарда, отмечают редко, причем с одинаковой частотой — в отведениях II, aVF и V5.
Для регистрации высококачественной ЭКГ во время выполнения нагрузочной пробы в настоящее время используются микропроцессорные устройства с компьютерным анализом данных. Программное обеспечение компьютера имеет определенные ограничения относительно избежания шумов и алгоритмов обработки сигнала ЭКГ.
Устройства для нагрузочных проб
Работа велоэргометров базируется на принципе изменения сопротивления к педалированию, что обеспечивает достоверный контроль уровня выполненной нагрузки. Наиболее высокие величины VO2 и ЧСС достигаются при скорости педалирования 60–80 об./мин. Велоэргометры калибруют в Вт (1 Вт приблизительно равняется 1 Дж/с или 6 кгм/мин).
Во время ВЭМ-пробы движения верхней части туловища ограничены, что облегчает измерение АД и регистрацию ЭКГ. Нужно избегать изометрической или резистентной нагрузки на руки во время выполнения ВЭМ-пробы.
Определенным ограничением при проведении ВЭМ-пробы является дискомфорт и усталость седалищных мышц. Усталость нижних конечностей у неопытного обследуемого может привести к остановке пробы еще до достижения максимального потребления кислорода. У людей, которые не привыкли пользоваться велосипедом, уровень VO2max во время ВЭМ-пробы на 10–15% ниже, чем при использовании тредмила. В западных странах чаще проводят нагрузочные пробы на тредмиле.
В отличие от велоэргометра, тредмил позволяет дозировать нагрузку путем изменения скорости движения и угла наклона подвижного полотна. Тредмил содержит боковые или передние перила, которые обеспечивают стойкость положения больного. Нужно обращать внимание пациентов на то, чтобы они не держались крепко за эти перила, поскольку таким образом поддерживается туловище и уменьшается уровень нагрузки. После адаптации к устройству пациентам советуют легко держаться за поручни, исключительно для поддержания равновесия.
Протоколы исследования
Протоколы для клинических нагрузочных проб включают начальную нагрузку, прогрессивное увеличение его мощности без остановки и с адекватным периодом времени на каждом уровне нагрузки, а также восстановительный период. Особенностью клинической нагрузочной пробы является обязательный начальный период — прогревание — с низкой интенсивностью нагрузки.
При ВЭМ-пробе начальный уровень нагрузки обычно составляет 25 Вт (150 кт·м/мин), с инкрементами по 25 Вт каждые 3 мин до достижения конечных точек нагрузочной пробы. У более молодых обследуемых диагностическую ВЭМ-пробу можно начать с нагрузки 50 Вт, со ступенями по 50 Вт каждые 3 мин. Оптимальный протокол для любой нагрузочной пробы должен включать 9–12 мин беспрерывной нагрузки с постоянной частотой педалирования и определяться индивидуально. При протоколе с весьма интенсивной нагрузкой в связи с ранним прекращением пробы полноценно оценить реакцию на физическую нагрузку затруднительно. И, наоборот, при протоколе со слишком легкой нагрузкой продолжительность исследования увеличивается. В этом случае удается оценить лишь физическую выносливость, а не максимальное потребление кислорода и аэробную способность.
Нагрузочные пробы могут проводиться также для оценки эффективности антиишемической терапии. Метод парных ВЭМ состоит в проведении двух тестов с физической нагрузкой на велоэргометре или тредмиле на протяжении одного дня, до и после приема разных доз препарата, с применением идентичных критериев прекращения нагрузки. Первое (контрольное) испытание проводят не менее чем через 2 ч после еды, до приема лекарственного средства, второе — на фоне его действия. Выбирают время ожидаемого максимума действия исследуемой врачебной формы, учитывая данные о биодоступности препарата и его фармакокинетические особенности. Критерием эффективности антиангинального средства по данным парных велоэргометрических тестов является прирост продолжительности нагрузки 120 с и более.
В зависимости от цели нагрузочной пробы, нагрузка может быть субмаксимальной (когда достигнутая ЧСС составляет 75–90% максимальной для конкретного возраста и пола) и максимальной. Для подтверждения диагноза ИБС, оценки функционального состояния больных и стратификации риска проводят нагрузочную пробу с субмаксимальной ЧСС (табл. 2.2), которую рассчитывают по формуле:
Субмаксимальная ЧСС = (220 — возраст (лет)) • 0,85.
Таблица 2.2
Субмаксимальные уровни ЧСС при физической нагрузке (Chung E.X., 1979)
| Возраст, лет | 85–90% максимальной ЧСС |
| 20–29 | 175–180 |
| 30–39 | 170–175 |
| 40–49 | 165–170 |
| 50–59 | 160–165 |
| 60–69 | 155–160 |
| 70–79 | 150–155 |
Максимальную нагрузочную пробу преимущественно проводят с целью ранней диагностики ИБС у пациентов с факторами риска и/или атипическим болевым синдромом; для выявления стенокардии больших напряжений у физически тренированных людей; уточнения уровня трудоспособности у спортсменов, военных, других профессиональных групп. Максимальную ЧСС рассчитывают по формуле:
Максимальная ЧСС = 220 — возраст (лет), со стандартным отклонением до 10–12 уд./мин.
Максимальная ЧСС, рассчитанная по возрасту, — удобный ориентировочный параметр, учитывая соображения безопасности. Тем не менее фоновая медикаментозная терапия нередко ограничивает возможности достижения максимальной ЧСС для оценки адекватности коронарного резерва.
Во время выполнения нагрузочной пробы регистрацию ЭКГ осуществляют в конце каждой ступени нагрузки, не прекращая педалирования. Если запись нечеткая и ее трудно оценить, можно приостановить пробу на несколько секунд и попросить пациента задержать дыхание на выдохе для стабилизации изолинии ЭКГ. Измерение АД желательно осуществлять каждую минуту и обязательно в конце каждой ступени нагрузки (за 20–30 с до ее окончания). После пробы пациентам, которые выдержали высокую нагрузку, необходимо продолжить педалирование с малой мощностью на протяжении 1–2 мин. Такое мероприятие безопасности позволяет предотвратить возникновение коллапса, вызванного генерализованной периферической вазодилатацией и резким уменьшением венозного возврата.
КОНТРОЛЬ ЗА ВЫПОЛНЕНИЕМ НАГРУЗОЧНЫХ ПРОБ И КРИТЕРИИ ИХ ПРЕКРАЩЕНИЯ
Нагрузочные пробы осуществляют в первой половине дня в просторном, хорошо проветриваемом помещении. Кроме компьютеризированной системы для проведения нагрузочной пробы на велоэргометре или тредмиле, современная лаборатория должна быть оснащена оборудованием, препаратами для реанимации и предоставления неотложной помощи. В перечень обязательного оснащения входят дефибриллятор, сфигмоманометр, воздуховоды, мешок Амбу, шприцы, система для внутривенного введения препаратов и лекарственные средства для предоставления неотложной помощи: нитроглицерин в форме таблеток, эпинефрин, прокаинамид, верапамил, атропин, лидокаин, кислота аденозинтрифосфорная, метамизол натрий, 0,9% раствор натрия хлорида. Персонал лаборатории должен быть подготовлен для проведения реанимационных мероприятий.
Хотя нагрузочные пробы считаются безопасным исследовательским приемом, иногда бывают случаи серьезных осложнений (табл. 2.3). По данным больших скрининговых испытаний, на 10 тыс. нагрузочных проб у пациентов с ИБС регистрируют до 10 случаев ИМ или смерти. Степень риска выше у пациентов, которые ранее перенесли ИМ, а также у тех, которых обследуют на предмет наличия злокачественных желудочковых аритмий.
Таблица 2.3
Осложнения нагрузочных проб
| Группы осложнений | Осложнения |
| Сердечные | Брадиаритмия
Тахиаритмия Острый коронарный синдром СН АГ, синкопе и шок Смерть |
| Несердечные | Травма костно-мышечной системы
Повреждение мягких тканей |
| Другие | Выраженная усталость, иногда на протяжении нескольких дней
Головокружение Потеря сознания Боль в теле Симптомы заболевания, которые возникают в поздние сроки после нагрузочных проб |
Нагрузочные пробы должны проводиться под наблюдением врача с соответствующей подготовкой. Врач отвечает за обеспечение лаборатории, где осуществляются нагрузочные пробы, необходимое оснащение, а также за привлечение подготовленного персонала. Выбор методов контроля зависит от клинического состояния пациента. Для этого проводят короткий опрос и физикальное обследование, а также анализ исходной ЭКГ в 12 отведениях. Врач выполняет интерпретацию полученных во время нагрузочных проб данных, определяет объем дальнейшего обследования или лечение.
Оценка интенсивности нагрузки и степени усталости больного может осуществляться не только по ЧСС, но и по субъективной шкале Борга (табл. 2.4). Пациенту предоставляют специальные устные и письменные объяснения относительно уровня усталости. Шкала Борга довольно хорошо воспроизводится и помогает врачу сравнивать уровень усталости во время выполнения нагрузочных проб и на фоне повседневной активности. Показатель выше
18 баллов по шкале Борга свидетельствует о выполнении максимальной нагрузки, 15–16 баллов — о достижении анаэробного порога.
Таблица 2.4
Шкала Борга для оценки ощущения усталости
| Баллы | Ощущение усталости |
| 6–7 | Минимальное |
| 8–9 | Совсем незначительное |
| 10–11 | Незначительное |
| 12–13 | Несколько тяжело |
| 14–15 | Тяжело |
| 16–17 | Очень тяжело |
| 18–20 | Очень-очень тяжело |
Субъективными конечными точками являются также уровни дискомфорта, связанные со стенокардией. На Западе рекомендуют шкалу оценки такого дискомфорта от 1 до 4 баллов по Borg et al. (1981) (табл. 2.5).
Таблица 2.5
Шкала оценки стенокардии во время нагрузочных проб*
| Уровень | Описание |
| 1 | Начало стенокардии, незначительно выраженной, но оцененной пациентом как обычная стенокардия напряжения, которая уже возникала ранее |
| 2 | Боль средней тяжести, которая вызывает определенный, но еще переносимый дискомфорт |
| 3 | Тяжелая ангинозная боль на уровне, когда пациент желает прекратить выполнение нагрузочных проб |
| 4 | Невыносимая боль в грудной клетке; наиболее тяжелая боль, которую когда-либо ощущал пациент |
*Критерием прекращения нагрузочных проб является стенокардия, приближающаяся к уровню 3.
Согласно классификации В.И. Метелицы (1996), выраженность болевого синдрома во время нагрузочных проб оценивают так: 0 — отсутствие загрудинной боли, 1 — ощущение боли, но нет потребности в прекращении нагрузки, 2 — загрудинная боль, которая обычно требует прекращения нагрузки или снижения ее интенсивности, 3 — интенсивная загрудинная боль, при которой необходимо принять нитроглицерин.
Нагрузочную пробу прекращают при достижении обследуемым заранее предусмотренной субмаксимальной или максимальной ЧСС или по другим критериям (табл. 2.6). Целевая частота сердечного ритма у разных категорий обследуемых колеблется.
Ориентация на целевую ЧСС имеет очевидные ограничения у пациентов, которые получают блокаторы β-адренорецепторов, при нарушении автоматизма синусного узла или, наоборот, при чрезмерном повышении ЧСС в ответ на нагрузку.
Таблица 2.6
Критерии прекращения нагрузочных проб
| Достижение расчетной субмаксимальной или максимальной ЧСС |
| Депрессия сегмента ST (горизонтальная или косонисходящая ≥1 мм) |
| Элевация сегмента ST ≥1 мм в отведениях без зубцов Q (кроме V1 и aVR) |
| Средней степени тяжести или тяжелая стенокардия |
| Ощущение недостатка воздуха, значительная одышка, удушье |
| Отсутствие повышения САД или его снижение ≥10 мм рт. ст. при увеличении мощности нагрузки, которая сопровождается или не сопровождается признаками ишемии миокарда |
| Желудочковая тахикардия, частая желудочковая экстрасистолия, суправентрикулярная тахикардия, AV-блокада II или III степени, брадиаритмия, блокада ножки пучка Гиса |
| Повышение САД >230 мм рт. ст. и/или ДАД >115 мм рт. ст. |
| Симптомы со стороны ЦНС (атаксия, головокружение, предсинкопе) |
| Признаки недостаточной периферической перфузии (цианоз, бледность, судороги нижних конечностей, преходящая хромота) |
| Значительная слабость, усталость, просьба пациента остановить нагрузочную пробу |
| Технические трудности контроля ЭКГ или САД |
Интерпретация результатов нагрузочных проб должна включать оценку клинических, гемодинамических и ЭКГ-критериев ответа на нагрузку. Пробу прекращают при появлении любого из признаков, приведенных в табл. 2.6. Для диагностики и оценки тяжести ИБС важным является возникновение боли в грудной клетке, характерной для стенокардии, особенно если она приводит к прекращению выполнения пробы. Важнейшими изменениями ЭКГ являются депрессия и элевация сегмента ST. Наиболее распространенный критерий положительной нагрузочной пробы — горизонтальная или косонисходящая депрессия, или элевация сегмента ST на 1 мм и более от изолинии продолжительностью около 60–80 мс после окончания комплекса QRS. Отсутствие адекватного повышения САД или его снижение при увеличении мощности нагрузки (с ЭКГ-признаками ишемии миокарда или без них) при проведении нагрузочной пробы отмечают редко (до 5%). Оно может быть обусловлено диффузной ишемией миокарда с ухудшением его сократительности. Неадекватно высокий подъем АД при выполнении нагрузочной пробы, а также медленное его снижение после прекращения пробы отмечают у больных гипертонической болезнью или со скрытыми гипертензивными реакциями. Появление угрожающих нарушений сердечного ритма и проводимости без объективных ЭКГ критериев ишемии миокарда не позволяет расценивать нагрузочную пробу как положительную, но требует ее прекращения.
Иногда признаки патологического ответа на нагрузку появляются лишь в восстановительный период. После прекращения нагрузочной пробы пациента преимущественно оставляют в положении сидя. Контролировать состояние больного нужно еще на протяжении 6–10 мин, пока уровни АД, ЧСС, а также конфигурация сегмента ST не приблизятся к исходному уровню. Приблизительно в 85% случаев патологический ответ проявляется во время нагрузки или на протяжении первых 5–6 мин периода восстановления. Впрочем, патологические изменения ЭКГ иногда могут появляться лишь в период восстановления. Механическая дисфункция и электрофизиологические нарушения в ишемизированном желудочке могут сохраняться на протяжении нескольких минут или даже часов после проведения нагрузки. Иногда в восстановительный период появляется АГ, что предопределяет необходимость контроля уровня АД.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ НАГРУЗОЧНЫХ ПРОБ
Клинические аспекты
Типичные симптомы стенокардии, вызванной нагрузкой, особенно когда они сочетаются с депрессией сегмента ST, характерны для пациентов со стенотическим поражением коронарных артерий и свидетельствуют о наличии ИБС. Во время проведения нагрузочной пробы больного просят тщательно описывать чувство дискомфорта, чтобы убедиться в наличии типичной стенокардии, а не боли в грудной клетке неишемического происхождения. Перед проведением нагрузочной пробы необходимо уточнить характерные для конкретного пациента признаки болевого синдрома и в дальнейшем ориентироваться на них. Атипический болевой синдром без ЭКГ-признаков ишемии миокарда требует прекращения нагрузочной пробы, но результат ее расценивается как сомнительный относительно диагностики ИБС.
Важным для клинической оценки является внешний вид пациента. На ухудшение кровоснабжения тканей вследствие неадекватного сердечного выброса со вторичной вазоконстрикцией могут указывать локальное снижение температуры кожи, холодный липкий пот, а также периферический цианоз во время нагрузки. При появлении таких признаков нагрузки нужно прекратить.
Аускультация сердца сразу после прекращения нагрузочной пробы может дать информацию об индуцированной нагрузкой дисфункции ЛЖ. Вследствие дисфункции ЛЖ возможно возникновение ритма галопа. Появление шума митральной регургитации позволяет предположить дисфункцию папиллярных мышц, обусловленную транзиторной ишемией миокарда. Желательно, чтобы после прекращения нагрузки пациент полежал, а в случае возникновения ортопноэ — занял положение сидя. Важно учитывать, что выраженность тяжелой стенокардии или опасные нарушения сердечного ритма после нагрузки могут уменьшиться после того, как пациент займет положение сидя, поскольку при снижении напряжения стенки ЛЖ уменьшается ишемия миокарда.
Толерантность к нагрузке
Толерантность к нагрузке или физическая трудоспособность, являются интегральным показателем физиологических возможностей организма. Она существенным образом отличается у людей разного возраста, пола, вида деятельности. Среди однородного контингента обследуемых толерантность к нагрузке зависит от массы тела и роста. Чем больше масса тела и рост, тем большей является толерантность к нагрузке, при условии, что основной составляющей массы тела является мышечная масса, а не подкожно-жировая клетчатка. Кроме указанных факторов, на толерантность к нагрузке влияют уровень физической подготовки, функциональное состояние органов дыхания, системы крови, костно-мышечной системы и т.п.
Оценка толерантности к нагрузке осуществляется не только при кардиальной патологии, но и у разных контингентов здоровых людей: военных, спортсменов, лиц, которые по роду деятельности занимаются физическими нагрузками. У пациентов с сердечно-сосудистыми заболеваниями толерантность к нагрузке определяют для объективной оценки адекватности антиишемической терапии, эффективности реабилитационных мероприятий в постинфарктный период, после реваскуляризационных вмешательств, операций по коррекции приобретенных пороков сердца, с целью проведения экспертизы трудоспособности.
Максимальная толерантность к нагрузке у здоровых людей зависит от состояния коронарного резерва, уровня тренированности, а также условий окружающей среды во время проведения нагрузочной пробы. При оценке толерантности к нагрузке нужно ориентироваться на объем выполненной работы в МЕТ (или достигнутый уровень нагрузки в Вт, или кг·м/мин), а не продолжительность (количество минут) нагрузки. Для серийного сравнения толерантности к нагрузке у отдельных пациентов (в том числе парных ВЭМ-проб для оценки эффективности антиишемической терапии) необходимо выяснить использованный в каждом случае протокол нагрузочной пробы, проведение медикаментозной терапии, время приема препаратов, уровень системного АД и исключить другие состояния, которые могут повлиять на уровень толерантности к нагрузке. Лишь после учета всех указанных факторов изменение толерантности к нагрузке можно связать с прогрессированием ИБС или ухудшением функции ЛЖ.
Показатели ожидаемой толерантности к нагрузке по мощности, которая должна быть достигнута во время субмаксимальных нагрузочных тестов, приведены в таблице Шефарда (1969). Расчет осуществлен с учетом пола, возраста, массы тела обследованных и максимального потребления кислорода (табл. 2.7).
Таблица 2.7
Ожидаемая толерантность к физической нагрузке (Вт) по результатам субмаксимального нагрузочного теста
| Возраст (лет) | Вес (кг) | |||||||||||
| 50 | 60 | 70 | 80 | 90 | 100 | |||||||
| м | ж | м | ж | м | ж | м | ж | м | ж | м | ж | |
| 20–29 | 110 | 100 | 140 | 120 | 160 | 140 | 180 | 160 | 210 | 180 | 420 | — |
| 30–39 | 100 | 90 | 120 | 110 | 150 | 130 | 170 | 150 | 190 | 170 | 220 | — |
| 40–49 | 90 | 80 | 110 | 100 | 130 | 120 | 150 | 140 | 170 | 160 | 210 | — |
| 50–59 | 70 | 60 | 90 | 80 | 110 | 90 | 120 | 100 | 140 | 120 | 150 | — |
Уровень толерантности к нагрузке у больных кардиологического профиля можно рассчитать по формуле: (достигнутый уровень нагрузки (Вт)/расчетная субмаксимальная нагрузка по Шефарду (Вт)) • 100%. Показатель меньше 60% указывает на очень низкую толерантность, 60–75% — низкую, 75–90% — среднюю, свыше 90% — высокую.
Нормальная толерантность к нагрузке не исключает выраженной систолической дисфункции ЛЖ. Механизмы поддержания толерантности к нагрузке у этих пациентов — усиление экстракции кислорода на периферии, сохранение ударного объема и хронотропного резерва, адаптация к повышению давления заклинивания в легочных артериолах, дилатация желудочков, повышение уровня норадреналина в состоянии покоя и во время нагрузки. Много пациентов со сниженной ФВ ЛЖ в состоянии покоя способны выполнять обычные уровни нагрузки без возникновения побочных эффектов; у них усталость сохраняется на протяжении определенного периода после прекращения нагрузочной пробы.
Изменения состояния гемодинамики
Уровень АД зависит от сердечного выброса и периферического сопротивления. Адекватным считается прирост САД во время субмаксимальной нагрузки не менее чем на 70–75 мм рт. ст. При этом уровень ДАД остается неизмененным или снижается/повышается не более чем на 10 мм рт. ст. Иногда отмечают неадекватное повышение (менее чем на 20–30 мм рт. ст.) САД или его снижение на высоте нагрузки, что является следствием обструкции восходящего отдела аорты, тяжелой дисфункции ЛЖ, ишемии миокарда, а также проведения определенных видов медикаментозной терапии (например блокаторами β-адренорецепторов). По данным большинства исследований, индуцированная нагрузкой АГ в сочетании с другими признаками ишемии является предиктором неблагоприятного прогноза выживаемости больных. Ее положительная предиктивная ценность для диагностики стеноза ствола левой коронарной артерии или трехсосудистого поражения составляет 50%. АГ во время нагрузочной пробы также может ассоциироваться с возникновением тяжелых сердечных осложнений, таких как выраженная ишемия миокарда и опасные нарушения сердечного ритма. В этих случаях нередко показано АКШ.
Иногда при нагрузках низкого и среднего уровня наблюдается чрезмерное повышение САД (>230 мм рт. ст.), а также ДАД выше исходного уровня на 10–20 мм рт. ст. (в абсолютных значениях >95 мм рт. ст.). Такие реакции могут быть отмечены у больных с АГ и считаются неадекватными. У некоторых пациентов с ИБС во время фазы восстановления отмечают высокий уровень АД, который превышает таковой на пике нагрузки.
У нетренированных людей молодого возраста, а также у спортсменов, особенно с некоторыми функциональными нарушениями, или при перетренированности на высоте нагрузки отмечают повышение САД до 230–250 мм рт. ст. и значительное снижение ДАД (ниже 40, иногда даже до 0 мм рт. ст.) — феномен бесконечного тона. Такой вариант ответа АД на нагрузку расценивают как дистонический.
Слишком высокая ЧСС при нагрузках малой или средней мощности во время субмаксимальной нагрузки, а также в восстановительный период может быть обусловлена детренированностью, вегетативной дисфункцией, СН, продолжительным постельным режимом, анемией, метаболическими расстройствами или любым состоянием, которое приводит к снижению внутрисосудистого объема или периферического сопротивления сосудов. Такие изменения довольно распространены после перенесенного ИМ или АКШ. Небольшое повышение ЧСС отмечают у тренированных людей, при повышении УОК или применении препаратов, снижающих ЧСС. В частности, распространенное при многих заболеваниях применение блокаторов β-адренорецепторов ограничивает интерпретацию данных относительно ответа ЧСС на нагрузку. Другая причина неадекватных изменений ЧСС во время нагрузки — поражение синусного узла. Адекватное повышение ЧСС во время выполнения субмаксимальной нагрузочной пробы составляет 80–90 уд./мин. Хронотропная недостаточность определяется как невозможность достижения 85% предусмотренной для конкретного возраста максимальной ЧСС.
Физиологические изменения ЭКГ во время нагрузочной пробы
Во время нагрузки амплитуда зубца Р значительно увеличивается в нижних отведениях (II, III, aVF), а продолжительность зубца Р не изменяется. Продолжительность интервала P–R уменьшается, его конфигурация в нижних отведениях нисходящая. Этот феномен связан с реполяризацией предсердий (зубец Та), что может также вызвать ложноположительную депрессию сегмента ST в нижних отведениях.
Во время нагрузочной пробы амплитуда и продолжительность зубца Q в отведениях, в которых он имеется, существенным образом не изменяются. На максимуме нагрузки амплитуда зубца Q может несколько возрастать в нижних отведениях. Незначительное снижение зубца R наблюдают в левых грудных отведениях (V5, V6) при максимальной нагрузке и в первую минуту восстановительного периода. В левых грудных и нижних отведениях (V5, V6, III, aVF) во время нагрузочной пробы амплитуда зубца S может увеличиваться, с возвращением к исходным показателям в восстановительный период. Уменьшение амплитуды зубца R сопровождается увеличением глубины зубца S, что связано с физиологическими изменениями электрической оси сердца при нагрузке.
Во время нагрузки в левых грудных отведениях отмечают депрессию точки J (конец комплекса QAS/начало сегмента ST), которая достигает наибольшей величины на максимуме нагрузки. Точка J постепенно возвращается к исходному положению в восстановительный период. Депрессия точки J более распространена у обследуемых пожилого возраста, но при этом в норме отсутствует депрессия сегмента ST через 60–80 мс после точки J. У людей с элевацией точки J в состоянии покоя (феномен ранней реполяризации) на фоне нагрузки точка J может сместиться на изоэлектрическую линию, и это рассматривают как вариант нормы.
На ранних стадиях нагрузки во всех отведениях отмечают постепенное уменьшение амплитуды зубца Т. На максимуме нагрузки зубец Т начинает увеличиваться, а на первой минуте восстановительного периода его амплитуда возвращается к исходному показателю.
При нагрузке не отмечают значимых изменений зубца U; впрочем, его иногда тяжело выявить при частоте ритма желудочков свыше 130 уд./мин, учитывая сближение зубцов Т и Р при повышении ЧСС.
Патологические изменения ЭКГ во время нагрузочной пробы
Уровень сегмента ST измеряют по отношению к сегменту PQ, поскольку во время нагрузки иногда тяжело оценить сегмент ТР. Оптимально нужно ориентироваться на 3 последовательных комплекса PQRST в одном и том же отведении со стабильной изолинией и определить среднее смещение сегмента ST. Этапы анализа сегмента ST: 1) оценка изолинии по положению сегмента PQ или TP; 2) оценка положения точки J; 3) оценка положения сегмента ST через 60–80 мс после точки J. При частоте сокращений желудочков >130 уд./мин смещение сегмента ST нужно оценивать через 60 мс после точки J. Когда на исходной ЭКГ отмечают депрессию точки J по сравнению с сегментом PQ, индуцированные нагрузкой изменения оценивают в точке J и через 60–80 мс после нее. При исходной элевации точки J в состоянии покоя (ранняя реполяризация) и появлении депрессии точки J во время нагрузки выраженность смещения сегмента ST оценивают по сравнению с сегментом PQ, а не исходным положением точки J. Индуцированная нагрузкой ишемия миокарда может проявляться депрессией, элевацией (рис. 2.1), редко — нормализацией сегмента ST.
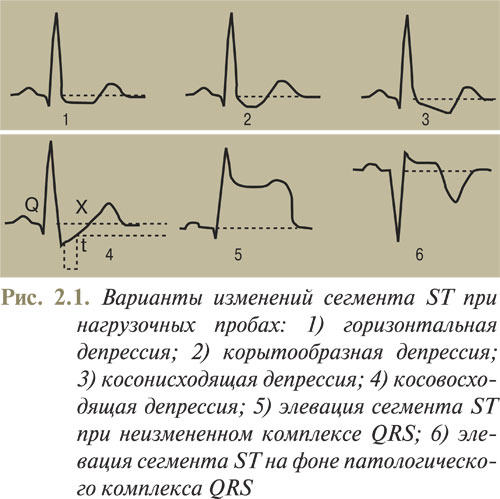
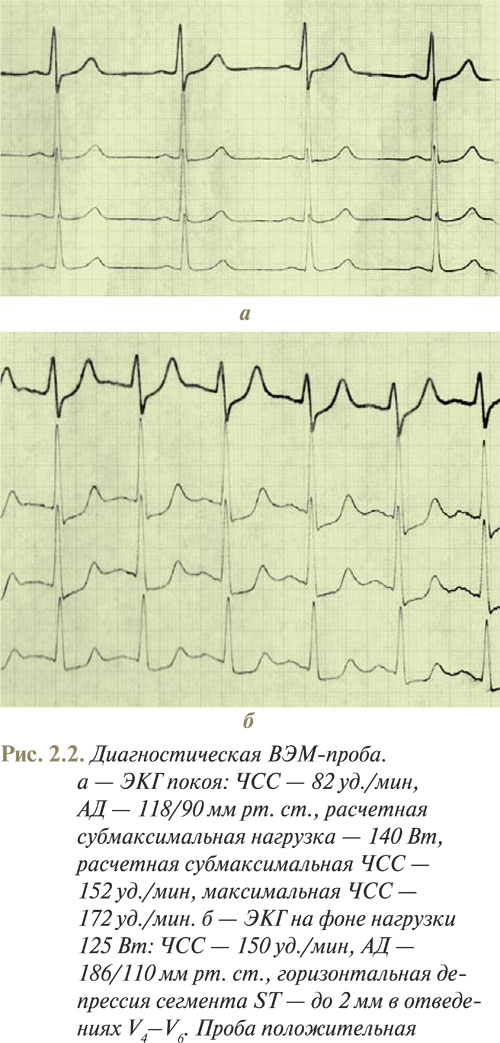
Депрессия сегмента ST — наиболее распространенное проявление индуцированной нагрузкой ишемии миокарда (рис. 2.2). Депрессия сегмента ST отображает электрические градиенты, вызванные появлением ишемии миокарда, и зависит от распространенности зоны ишемии, наличия рубцовых изменений и мест наложения электродов. Стандартный критерий патологического ответа — горизонтальная или косонисходящая депрессия сегмента ST (0,10 мВ (1 мм) на протяжении 60–80 мс после точки J, которая сохраняется в трех последовательных комплексах со стабильной изолинией. При косовосходящей депрессии сегмента ST его смещение на 1 мм и больше через 60–80 мс после точки J рассматривается как критерий ишемии миокарда. При корытообразном смещении сегмента ST оценивают амплитуду депрессии в самой нижней точке сегмента ST. Подобное смещение сегмента ST при нагрузочной пробе отмечают редко, а как диагностически значимую, расценивают депрессию сегмента ST на 0,10 мВ (1 мм) и более. Косонисходящая и горизонтальная депрессии сегмента ST более специфичны для ишемии, чем косовосходящая. При наличии выраженных исходных нарушений ЭКГ индуцированная нагрузкой депрессия сегмента ST становится менее специфичной для ишемии миокарда. Вероятность и тяжесть ИБС можно оценить также по степени выраженности, времени возникновения, продолжительности и количеству отведений с депрессией сегмента ST. Для оценки степени выраженности стенотического атеросклероза коронарных артерий нужно учитывать также время возникновения ишемических отклонений сегмента ST. О возможном поражении ствола левой коронарной артерии или множественном поражении сосудов и плохом прогнозе выживаемости больных свидетельствуют возникновение ишемических изменений сегмента ST при низком уровне нагрузки (25–50 Вт) и низких величинах двойного произведения. Продолжительное сохранение депрессии сегмента ST в фазе восстановления также является существенным маркером тяжести ИБС.
Индуцированную нагрузкой элевацию сегмента ST обычно отмечают в зоне инфаркта, где есть зубцы Q, редко — в неинфарктной зоне при неизмененном комплексе QRS. Патологическим ответом считают развитие элевации точки J >0,10 мВ, которая сохраняется на протяжении 60–80 мс после точки J в трех последовательных комплексах со стабильной изолинией.
Ранее перенесенный ИМ — наиболее частая причина элевации сегмента ST во время нагрузки. Такие изменения ЭКГ, очевидно, связаны с наличием выраженного гипокинеза или акинеза сегмента стенки ЛЖ. У около 30% пациентов с ИМ передней локализации и 15% пациентов с ИМ нижней локализации, обследованных в ранние сроки после ИМ, отмечают индуцированную нагрузкой элевацию сегмента ST в отведениях с зубцами Q. Изменения сегмента ST могут сопровождаться позитивизацией зубца Т в этих же отведениях, формируя графику омоложения инфарктной ЭКГ-кривой. Кроме того, иногда отмечают реципрокную депрессию сегмента ST, которая напоминает ишемию, в отведениях, противоположных зоне элевации сегмента ST. Вместе с тем, наличие элевации и депрессии сегмента ST на протяжении одного исследования может указывать на множественное поражение ветвей коронарных артерий. С целью дифференциации новой зоны ишемии миокарда от реципрокных изменений вследствие элевации сегмента ST в отведениях с зубцами Q могут быть использованы методы визуализации миокарда. Описанные изменения сегмента ST у постинфарктных больных являются основанием для прекращения нагрузочной пробы.
У людей, не перенесших ранее ИМ (без патологических зубцов Q на ЭКГ в состоянии покоя), оценка элевации сегмента ST во время нагрузки часто позволяет установить локализацию тяжелой транзиторной ишемии миокарда вследствие стенотического поражения или спазма проксимального отдела коронарной артерии. У 30% пациентов с активной вариантной стенокардией (>2 спонтанных эпизодов в неделю) отмечали индуцированную нагрузкой элевацию сегмента ST по механизму коронарного вазоспазма. Обычно локализация индуцированной нагрузкой элевации сегмента ST соответствует обратному дефекту перфузии при проведении сцинтиграфии миокарда с таллием-201. У пациентов с таким вариантом ответа на нагрузку чаще появляются желудочковые аритмии во время проведения исследования.
Другим возможным проявлением ишемии является нормализация исходных изменений сегмента ST на высоте нагрузки, но это проявление является неспецифическим. У некоторых пациентов с ИБС нарушение ЭКГ в состоянии покоя, в частности инверсия зубца Т и депрессия сегмента ST, могут исчезать во время приступов стенокардии и нагрузки. Такие же находки можно отмечать у пациентов со стойким ювенильным типом ЭКГ в состоянии покоя.
У здоровых людей отмечены разные колебания амплитуды зубца R во время нагрузочной пробы. Тем не менее характерным ответом у здоровых обследуемых является увеличение амплитуды зубца R при выполнении субмаксимальной нагрузки, с ее уменьшением при максимальной. Учет индуцированных нагрузкой изменений амплитуды зубца R не позволяет повысить диагностическую точность обследования.
Изолированные изменения зубца Т (без ишемических изменений сегмента ST) при нагрузочной пробе характеризуются низкой специфичностью и могут быть обусловлены разными причинами, такими как изменение положения тела, фазы дыхания, гипервентиляция, прием пищи, курение, фоновая медикаментозная терапия, а также наличие ишемии/некроза миокарда. В популяциях пациентов с низкой распространенностью ИБС нормализация инвертированных зубцов Т во время нагрузки не является диагностическим признаком ИБС. Тем не менее появление динамики зубца Т требует прекращения нагрузочной пробы у пациентов с очаговыми изменениями на исходной ЭКГ.
Инверсия зубца U может ассоциироваться с ГЛЖ, ИБС, аортальной или митральной регургитацией. Эти состояния сопровождаются нарушениями растяжимости ЛЖ. Индуцированная нагрузкой инверсия зубца U у людей с нормальной ЭКГ в состоянии покоя является маркером ишемии миокарда и позволяет предположить поражение левой передней нисходящей артерии. Но зубцы U тяжело распознать при ЧСС свыше 130 уд./мин. Анализ этого критерия не повышает информативность нагрузочной пробы у конкретного обследуемого.
Предполагают, что оценка депрессии сегмента ST в зависимости от ЧСС может повысить чувствительность нагрузочной пробы, в частности для диагностики множественного сосудистого поражения. Расчет соотношения максимальной депрессии сегмента ST и ЧСС выполняется методом линейного регрессионного анализа. В этом случае величина депрессии сегмента ST в отдельных отведениях соотносится с ЧСС в конце каждой ступеньки нагрузки. Наклон кривой ST/ЧСС >2,4 мВ/уд./мин рассматривается как патологический, а ее величина >6 мВ/уд./мин позволяет думать о наличии трехсосудистого поражения коронарных артерий. Для использования этого параметра необходимо соответственно модифицировать протокол исследования с обеспечением постепенного повышения ЧСС. Этот параметр не является точным в ранние сроки после перенесенного ИМ. Кроме индекса ST/ ЧСС, при компьютерной обработке ЭКГ во время проведения нагрузочной пробы используют также другие показатели: степень депрессии сегмента ST, наклон сегмента ST, площадь сегмента ST под изолинией, площадь комплекса QRS.
Нарушения внутрижелудочковой проводимости
Нарушения внутрижелудочковой проводимости могут отмечаться как до начала нагрузочной пробы, так и появляться или исчезать во время исследования. Зависимая от ЧСС внутрижелудочковая блокада, возникающая во время нагрузки, часто предшествует возникновению хронической блокады, которая сохраняется в состоянии покоя. При наличии блокады левой ножки пучка Гиса диагноз ишемии миокарда на основе данных ЭКГ во время нагрузочной пробы обычно установить невозможно. У здоровых людей с исходной блокадой левой ножки пучка Гиса может отмечаться более выраженная депрессия сегмента ST по сравнению с таковой в состоянии покоя. Нет разницы в ответе сегмента ST на нагрузку у лиц с исходной блокадой левой ножки пучка Гиса с или без ишемии миокарда. Возникновение блокады левой ножки пучка Гиса при ЧСС <125 уд./мин у пациентов с типичной стенокардией часто ассоциируется с ИБС, тогда как появление блокады левой ножки пучка Гиса при ЧСС >125 уд./мин чаще отмечают у людей с интактными коронарными артериями. Редким феноменом является исчезновение во время нагрузки внутрижелудочковых блокад, имеющихся в состоянии покоя. Исходная блокада правой ножки пучка Гиса не влияет на интерпретацию изменений сегмента ST, за исключением передних прекордиальных отведений (V1–V3), в которых депрессия сегмента ST нередко имеется в состоянии покоя.
Кроме блокад левой или правой ножки пучка Гиса, во время нагрузочной пробы могут индуцироваться блокады передней или задней ветвей левой ножки пучка Гиса, а также двухпучковая блокада при сочетании блокады правой ножки пучка Гиса и блокады левой передней или левой задней ветвей. Наличие таких блокад обычно зависит от ЧСС. При ЧСС >150 уд./мин иногда внутрижелудочковые блокады тяжело отличить от желудочковой тахикардии.
Нарушение AV-проводимости
В норме во время нагрузки продолжительность интервала P–R уменьшается до 0,11–0,12 с, что обусловлено усилением симпатического тонуса и снижением парасимпатической активности, особенно у молодых здоровых людей.
AV-блокада I степени иногда возникает в конце нагрузки или в восстановительный период. Склонность к удлинению интервала P–R увеличивается у пациентов с миокардитом, а также при применении препаратов, которые удлиняют время AV-проведения (препараты наперстянки, пропранолол, верапамил). Обычно появление во время нагрузки AV-блокады I степени является редким феноменом. Клиническое значение индуцированной нагрузкой AV-блокады II степени I типа неизвестно. Нужно учитывать, что такая блокада может появляться при превышении критического уровня частоты синусного ритма. Вместе с тем AV-блокада II степени может также быть проявлением тяжелого фонового поражения проводящей системы сердца. При ее появлении нагрузочную пробу нужно прекратить.
Приобретенная полная AV-блокада в состоянии покоя является относительным противопоказанием для выполнения нагрузочной пробы. У людей с врожденной проксимальной полной AV-блокадой нагрузочную пробу можно проводить, если нет сопутствующих тяжелых врожденных аномалий.
В редких случаях непосредственно после прекращения нагрузки отмечают продолжительные периоды остановки синусного узла. Обычно такие изменения возникают у пациентов с тяжелой ИБС.
Нагрузка может провоцировать, устранять или не влиять на аномальное AV-проведение у пациентов с диагностированным WPW-синдромом. Когда нагрузка не влияет на исходное аномальное AV-проведение импульсов, то во время проведения нагрузочной пробы могут отмечать выраженную депрессию сегмента ST. При наличии WPW-синдрома депрессия сегмента ST может быть не проявлением ишемии, а ложноположительной или неопределенной находкой. Хотя нагрузки считаются фактором, который может способствовать возникновению тахиаритмий у пациентов с WPW-синдромом, распространенность тахиаритмий во время или после проведения нагрузки среди этих пациентов низкая.
Аритмии сердца
Нагрузка может индуцировать сердечные аритмии при определенных условиях, в том числе на фоне терапии диуретиками или дигоксином. К возникновению аритмий приводит недавнее употребление алкоголя или кофеина. Поскольку нагрузки сопровождаются увеличением потребности миокарда в кислороде, индуцированная нагрузкой ишемия миокарда приводит к возникновению эктопической активности. Предполагают, что ишемия с депрессией сегмента ST менее аритмогенна, чем ишемия с элевацией сегмента ST. Механизмы формирования индуцированных нагрузками аритмий — повышение симпатического тонуса и/или увеличение потребности миокарда в кислороде. Особенно опасен период непосредственно после прекращения нагрузки, учитывая сочетание высоких уровней катехоламинов и генерализованой вазодилатации. Индуцированная нагрузкой и снижением сердечного выброса дилатация периферических артерий, являющаяся следствием уменьшения венозного возврата крови к сердцу при внезапном прекращении активности мышц, может привести к уменьшению коронарной перфузии в начале восстановительного периода, когда ЧСС еще повышена. Активация симпатического тонуса может стимулировать активность эктопических водителей ритма в волокнах Пуркинье путем ускорения 4-й фазы ПД и повышения патологического автоматизма, а индуцированная нагрузкой ишемия миокарда способствует возникновению колец re-entry.
Нагрузка может также сопровождаться исчезновением аритмий, имеющихся в состоянии покоя. Этот феномен объясняют частотным угнетением формирования эктопических импульсов на фоне синусовой тахикардии с повышением симпатической и снижением парасимпатической активности. Индуцированная нагрузкой синусовая тахикардия может угнетать автоматизм эктопических очагов.
Желудочковая экстрасистолия и нестойкая желудочковая тахикардия — наиболее распространенные аритмии сердца во время нагрузки. Реже отмечают суправентрикулярные аритмии. Распространенность аритмий прямо зависит от возраста и наличия патологии сердца. Желудочковая экстрасистолия является тревожным сигналом у пациентов с кардиомиопатиями, поражениями клапанов сердца, тяжелой ишемией миокарда, а также со случаями внезапной смерти в семейном анамнезе.
В ранней фазе нагрузочной пробы и в начале периода восстановления довольно распространена синусовая аритмия с периодами синусовой брадикардии и миграции предсердного водителя ритма. И у здоровых лиц, и на фоне сердечной патологии могут возникать предсердные эктопические сокращения, в том числе групповые экстрасистолы. Индуцированную нагрузкой транзиторную фибрилляцию и трепетание предсердий отмечают менее чем у 1% пациентов, выполняющих нагрузочную пробу. Эти аритмии могут быть индуцированы и у здоровых людей, и у пациентов с ревматическим поражением сердца, гипертиреозом, WPW-синдромом, кардиомиопатиями. Очень редко во время проведения нагрузки отмечают пароксизмальную AV-узловую тахикардию. Индуцированные нагрузками суправентрикулярные аритмии большей мерой связаны не с ИБС, а с преклонным возрастом, наличием заболеваний легких, недавним употреблением алкоголя или кофеина.
Влияние некоторых препаратов на интерпретацию нагрузочной пробы
Пациенты со стенокардией, принимающие блокаторы β-адренорецепторов, могут достигать большей толерантности к нагрузке с меньшей депрессией сегмента ST и меньшими проявлениями стенокардии. Следует учитывать, что на фоне приема блокаторов β-адренорецепторов ограничивается повышение ЧСС и двойного произведения, а это в свою очередь снижает диагностическую точность метода. В случае постоянной терапии блокаторами β-адренорецепторов нужно отмечать на ЭКГ время приема и дозирование препаратов.
Прием вазодилататоров короткого действия перед проведением нагрузочной пробы может способствовать повышению толерантности к нагрузке у пациентов со стабильной стенокардией напряжения. Вместе с тем способность нитратов продолжительного действия повышать толерантность к нагрузке у пациентов со стенокардией не доказана. У пациентов с АГ антигипертензивные средства могут повлиять на толерантность к нагрузке через влияние на состояние гемодинамики и уровень АД.
Дигоксин может индуцировать депрессию сегмента ST или усиливать ее во время выполнения нагрузки, как у здоровых людей, так и у пациентов с ИБС. Изменения сегмента ST сочетаются с нормальной продолжительностью интервала Q–T или его некоторым уменьшением. Депрессия сегмента ST может сохраняться на протяжении 2 нед после прекращения терапии дигоксином. Вместе с тем на фоне ишемии, применение антиаритмических средств 1-го класса, электролитного дисбаланса, ряда других состояний возможно увеличение продолжительности интервала Q–T.
Большинство диуретических средств незначительно влияют на ЧСС и показатели функционального состояния миокарда, но уменьшают ОЦК, ОПСС (при продолжительном применении) и уровень АД. Диуретики могут вызвать гипокалиемию, которая является причиной мышечной усталости, желудочковую эктопию и иногда — депрессию сегмента ST.
ЗАКЛЮЧЕНИЕ ПО РЕЗУЛЬТАТАМ НАГРУЗОЧНОЙ ПРОБЫ
В заключении по результатам нагрузочной пробы указывают:
1. Демографические данные: фамилия и имя пациента, возраст или дата рождения, пол, масса тела, рост, дата проведения исследования.
2. Цель проведения нагрузочной пробы.
3. Клинические особенности пациента: факторы риска ИБС, применение препаратов, изменения ЭКГ в состоянии покоя.
4. Результаты исследования:
- использованный протокол, расчетная субмаксимальная и максимальная ЧСС, расчетная субмаксимальная мощность нагрузки;
- критерий прекращения нагрузки;
- гемодинамические параметры: ЧСС и АД в состоянии покоя и на пике нагрузки, достигнутый процент от максимальной ЧСС;
- пиковая мощность нагрузки, пиковый показатель МЕТ, общая продолжительность нагрузки в минутах;
- признаки ишемии миокарда: отведения с патологическими изменениями ЭКГ, максимальная глубина депрессии сегмента ST, период времени до появления и исчезновения ишемических отклонений сегмента ST или стенокардии;
- изменения АД во время нагрузки и в восстановительный период.
5. Общие комментарии.
Варианты результатов нагрузочной пробы, проведенной с целью диагностики ИБС:
- проба положительная (сочетание типичной ангинозной боли и ЭКГ-признаков ишемии миокарда, достоверные признаки ишемии миокарда на ЭКГ без ангинозной боли, ангинозный приступ);
- проба отрицательная (достижение субмаксимальной или максимальной ЧСС без изменений ЭКГ и без ангинозной боли);
- проба неполная или неинформативная (пациент не достиг субмаксимальной ЧСС из-за причин, не связанных с ангинозной болью или характерным для ишемии миокарда смещением сегмента ST);
- проба сомнительная (прекращение нагрузки вследствие атипичной боли без ишемических изменений сегмента ST; прекращение пробы ввиду появления нарушений ритма и проводимости; снижение САД при увеличении мощности нагрузки, когда нет рубцовых изменений на ЭКГ; горизонтальная депрессия сегмента ST не более 0,5 мм или косовосходящая — до 1 мм).
ЛИТЕРАТУРА
- Карпов Ю.А., Шиблева В.В., Ноева Е.В. и др. (1992) Велоэргометрия у больных нестабильной стенокардией: возможности проведения, диагностическая и прогностическая значимость. Тер. архив, 1, с. 27-31.
- Фуркало Н.К., Яновский Г.В., Следзевская И.К. (1990) Клинико-инструментальная диагностика поражений сердца и венечных сосудов. К., Здоровье. 190 с.
- Abboud L., Hir J., Eisen I., Markiewicz W. (1994) Angina pectoris and ST-segment depression during exercise testing early following acute myocardial infarction. Cardiology. Vol. 84, 4-5, 268-273.
- Adams B.J., Carr J.G., et al. (2008) Effect of exercise training in supervised cardiac rehabilitation programs on prognostic variables from the exercise tolerance test. Am J Cardiol., May 15; 101 (10), 1403-1407.
- Basavarajaiah S., Wilson M., Whyte G., et al. (2008) Prevalence of hypertrophic cardiomyopathy in highly trained athletes: relevance to pre-participation screening. J Am Coll Cardiol., Mar 11; 51 (10), 1033-1039.
- Bhat A., Desai A., Amsterdam E.A. (2008) Usefulness of High Functional Capacity in Patients With Exercise-Induced ST-Depression to Predict a Negative Result on Exercise Echocardiography and Low Prognostic Risk. Am J Cardiol., Jun 1; 101 (11), 1541-1543.
- Casey D.P., Nichols W.W., Braith R.W. (2008) Impact of aging on central pressure wave reflection characteristics during exercise. Am J Hypertens. Apr; 21 (4), 419-424.
- Costantini M., Capone S., Tondo A., et al. (2008) Is exercise-induced U-wave inversion predictive of proximal left anterior descending coronary artery disease? J Electrocardiol., Mar-Apr; 41 (2), 99-101.
- Duprez D.A., Cohn J.N. (2008) Identifying early cardiovascular disease to target candidates for treatment. J Clin Hypertens (Greenwich), Mar; 10 (3), 226-231.
- Ekelund U., Forberg J.L. (2008) New methods for improved evaluation of patients with suspected acute coronary syndrome in the emergency department. Postgrad Med J. Feb; 84 (988), 83-86.
- Giada F., Carlon R., vona M., et al.; Federazione Medico Sportiva Italiana; Societa Italiana di Cardiologia dello Sport; Associazione Nazionale Cardiologi Extra-Ospedalieri; Associazione Nazionale Medici Cardiologi Ospedalieri; Gruppo Italiano di Cardiologia Riabilitativa; Societa Italiana di Cardiologia. (2007) Consensus Statement of Multisocietary Task Force Prescription of physical exercise in the cardiological environment-executive summary (fourth part). Monaldi Arch Chest Dis. Dec; 68 (4), 199-212. Italian.
- Goldberger Z.D., Rho R.W., Page R.L. (2008) Approach to the diagnosis and initial management of the stable adult patient with a wide complex tachycardia. Am J Cardiol. May 15; 101 (10), 1456-1466.
- Hernelahti M., Heinonen O.J., Karjalainen J., et al. (2008) Sudden cardiac death in young athletes: time for a Nordic approach in screening? Scand J Med Sci Sports. Apr; 18 (2), 132-139
- Jackson G., Padley S. (2008) Erectile dysfunction and silent coronary artery disease: abnormal computed tomography coronary angiogram in the presence of normal exercise ECGs. Int J Clin Pract. Jun; 62 (6), 973-976.
- Kusuoka H., Yamasaki Y., Izumi T., et al. (2008) Surveillance study for creating the national clinical database relating to ECG-gated myocardial perfusion SPECT of asymptomatic ischemic heart disease in patients with type-2 diabetes mellitus: J-ACCESS 2 study design. Ann Nucl Med., Jan; 22 (1), 13-21.
- Leslee G. Shaw, Eric D. Peterson et al. (1998) Use of a Prognostic Tredmill Score in Identifying Diagnostic Coronary Disease Subgroups. Circulation. Vol. 98, 16, 1622-1630.
- Li J.Y., Kuo T.B., Hsieh S.S., et al. (2008) Changes in electroencephalogram and heart rate during treadmill exercise in the rat. Neurosci Lett. Mar 28; 434 (2), 175-178.
- Lyerly G.W., Sui X., Church T.S., et al. (2008) Maximal exercise electrocardiography responses and coronary heart disease mortality among men with diabetes mellitus. Circulation. May 27; 117 (21), 2734-2742.
- MacKenzie R. (2007) Nonsustained wide QRS tachycardia during an exercise ECG stress test. Insur Med.;39 (3), 205-213.
- Moreno R., Lopez E., Lopez-Sendon J.-L. et al. (1998) Prognosis of medically stabilized unstable angina pectoris with a negative exercise test//Am. J. Cardiol., Vol. 82, 662-665.
- Van Gelder I.C., Boriani G., Ernst S., et al. (2008) EHRA Education Committee. ase of the month by the EHRA Education committee: exercise-related arrhythmias. Europace. Feb; 10 (2), 235-237, 256.
- Wolak A., Slomka P.J., Fish M.B., et al. (2008) Quantitative Diagnostic Performance of Myocardial Perfusion SPECT with Attenuation Correction in Women. J Nucl Med. Jun; 49 (6), 915-922.