Форма выпуска
Состав и формула
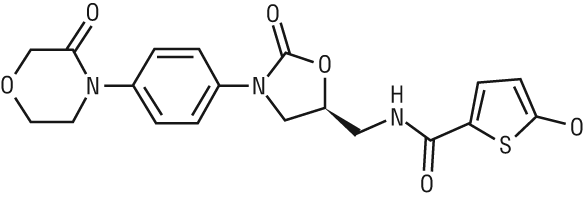
USPDDN: 5-хлоро-N-(((5S)-2-оксо-3-(4-(3-оксоморфолин-4-ил)фенил)-1,3-оксазолидин-5-ил)метил)тиофен-2-карбоксамид.
Фармакологические свойства
ривароксабан — высокоселективный прямой ингибитор фактора Ха, который обладает достаточно высокой биодоступностью при пероральном приеме.
Ривароксабан проявляет дозозависимое влияние на протромбиновое время. Также ривароксабан дозозависимо увеличивает активированное частичное тромбопластиновое время; однако эти параметры не рекомендуется использовать для оценки фармакодинамических эффектов ривароксабана. Ривароксабан также влияет на активность анти-Ха, однако стандартов для калибровки не существует. В период лечения ривароксабаном проводить мониторинг параметров свертывания крови не требуется. Абсолютная биодоступность ривароксабана высокая и составляет 80–100%.
Ривароксабан быстро всасывается; Cmax достигается через 2–4 ч после приема таблетки.
Применение таблетки ривароксабана по 2,5; 10; 15 и 20 мг во время еды не влияет на AUC и Cmax ривароксабана. Ривароксабан в дозе 2,5; 10; 15 и 20 мг можно принимать независимо от приема пищи.
Фармакокинетика ривароксабана характеризуется умеренной изменчивостью; индивидуальная изменчивость (вариационный коэффициент) составляет 30–40%. В организме человека большая часть ривароксабана (92–95%) связана с белками плазмы крови, основным связывающим компонентом является плазменный альбумин. Объем распределения средний, составляет около 50 л.
Ривароксабан выводится преимущественно в форме метаболитов (около 2/3 применяемой дозы), причем половина из них выводится с мочой, а другая половина — с калом. 1/3 применяемой дозы подвергается прямой почечной экскреции с мочой в виде неизмененного активного вещества, в основном путем активной почечной секреции.
Метаболизм ривароксабана осуществляют изоферменты CYP 3A4, CYP 2J2, а также ферменты, независимые от системы цитохрома Р450. Основными участниками биотрансформации являются морфолиновая группа, подвергающаяся окислительному разложению, и амидные группы, подвергающиеся гидролизу. Ривароксабан является субстратом для белков-переносчиков Р-gp (Р-гликопротеина) и BCR-P (белка резистентности к раку молочной железы).
Неизмененный ривароксабан является наиболее значимым соединением в плазме крови человека, активные циркулирующие метаболиты в плазме крови не выявлены. Ривароксабан, системный клиренс которого составляет около 10 л/ч, может быть отнесен к лекарственным веществам с низким уровнем клиренса. При выведении ривароксабана из плазмы крови конечный Т½ составляет 5–9 ч у пациентов молодого возраста и 11–13 ч — у пациентов пожилого возраста.
Показания
предупреждение смерти от сердечно-сосудистых событий, инфаркта миокарда и тромбоза стента у пациентов, перенесших острый коронарный синдром (ОКС) (без элевации сегмента ST, с элевацией сегмента ST или нестабильной стенокардией) в комбинации с ацетилсалициловой кислотой (АСК) или АСК с тиенопиридинами (клопидогрелем или тиклопидином); профилактика венозной тромбоэмболии (ВТЭ) у пациентов, которым проводят большие ортопедические оперативные вмешательства на нижних конечностях; профилактика инсульта и системной эмболии у пациентов с неклапанной фибрилляцией предсердий.
Лечение тромбоза глубоких вен (ТГВ) и профилактика рецидивирующего ТГВ и эмболии легочной артерии.
Применение
ривароксабан принимают независимо от приема пищи. В случае пропуска приема таблетки пациенту следует принять ривароксабан немедленно и на следующий день продолжить лечение в той же дозе 1 раз в сутки, как до пропуска приема таблетки.
Ривароксабан в дозе 2,5 мг
Пациентам, перенесшим ОКС, рекомендуется назначать ривароксабан по 2,5 мг перорально по 1 таблетке 2 раза в сутки. Рекомендуемая продолжительность лечения должна составлять как минимум 24 мес. Пациент после перенесенного ОКС принадлежит к группе риска кардиоваскулярных событий, следовательно, расширенное лечение может иметь преимущества.
Применение ривароксабана в дозе 2,5 мг следует начинать сразу после стабилизации состояния, связанного с ОКС (включая реваскуляризационные процедуры). Лечение ривароксабаном в дозе 2,5 мг следует начинать не ранее чем через 24 ч после госпитализации, тогда как терапию парентеральными антикоагулянтами обычно прекращают.
Ривароксабан в дозе 10 мг рекомендуется назначать 1 раз в сутки. Первую дозу следует принимать через 6–10 ч после оперативного вмешательства, при условии эффективного гемостаза. Продолжительность лечения определяется индивидуальным риском развития ВТЭ для пациента в зависимости от типа ортопедического оперативного вмешательства.
Ривароксабан в дозе 15 и 20 мг
Профилактика инсульта при фибрилляции предсердий. Рекомендуется назначать ривароксабан по 20 мг 1 раз в сутки во время еды. Рекомендуемая максимальная суточная доза составляет 20 мг.
Переход с антагонистов витамина К на ривароксабан. После принятия решения о переходе с антагониста витамина К на ривароксабан необходимо определить МНО примерно в то время, когда должна быть принята следующая доза антагониста витамина К. Начинать прием ривароксабан после прекращения применения антагонистов витамина К возможно при значении МНО ≤3,0. То есть, если МНО ≤3,0, вместо варфарина принимают первую таблетку ривароксабана: если МНО >3,0, тогда никакого антикоагулянта в этот день принимать не следует, а на следующий день повторно определить МНО, и при достижении значения МНО ≤3,0 принять первую таблетку ривароксабана. После приема ривароксабана значения МНО будут ложно повышены. Эти значения МНО нельзя использовать для оценки антикоагулянтной активности ривароксабана.
Переход с ривароксабана на антагонисты витамина К. Существует опасность недостаточного уровня антикоагуляции в период перехода с ривароксабана на антагонисты витамина К. Также, как и во время любого перехода на альтернативный антикоагулянт, в этом случае должна быть обеспечена непрерывная адекватная антикоагуляция. Следует учитывать, что ривароксабан может способствовать повышению МНО (ложноповышенное МНО), поэтому определять МНО можно не ранее чем через 24 ч после приема последней дозы ривароксабана.
В случае перехода с ривароксабана на антагонист витамина К, антагонист витамина К принимают одновременно с ривароксабаном до тех пор, пока показатель МНО не будет составлять ≥2,0. В течение первых 2 дней периода перехода может использоваться стандартное дозирование антагониста витамина К. В дальнейшем доза антагониста витамина К корректируется в зависимости от значения МНО. Пока пациент одновременно применяет ривароксабан и антагонист витамина К, МНО следует определять не ранее чем через 24 ч после приема последней дозы ривароксабана (перед приемом следующей дозы ривароксабана). После достижения значения МНО ≥2,0 необходимо прекратить прием ривароксабана и продолжать принимать только антагонист витамина К.
Переход с парентеральных антикоагулянтов на ривароксабан. У пациентов, получающих парентеральные антикоагулянты, прием ривароксабана необходимо начинать за 0–2 ч до момента следующего планового парентерального введения препарата (например низкомолекулярного гепарина) или в момент прекращения введения парентерального препарата (например нефракционированного гепарина для в/в введения).
Переход с ривароксабана на парентеральные антикоагулянты. Необходимо прекратить прием ривароксабана, первую дозу парентерального антикоагулянта ввести в момент, когда должна быть принята следующая доза ривароксабана.
Лечение ВТЭ. В течение первых 3 нед для лечения острого ТГВ рекомендуется назначать ривароксабан по 15 мг 2 раза в сутки во время еды, после чего — по 20 мг ривароксабана 1 раз в сутки во время еды для длительного лечения и профилактики рецидивирующего ТГВ и эмболии легочной артерии. Терапию продолжают до тех пор, пока сохраняется риск развития ВТЭ. Следует придерживаться приведенного режима приема препарата.
В случае пропуска ривароксабана по 15 мг, при лечении по 15 мг 2 раза в сутки, пациент должен немедленно принять дозу ривароксабана, чтобы обеспечить прием 30 мг ривароксабана в сутки. В этом случае можно принять одновременно 2 таблетки по 15 мг ривароксабана. На следующий день продолжить обычный режим по 15 мг 2 раза в сутки, как рекомендуется.
В случае пропуска дозы при приеме ривароксабан по 20 мг 1 раз в сутки, пациенту следует принять 20 мг ривароксабана немедленно и на следующий день продолжить лечение по 20 мг ривароксабана в сутки, как до пропуска приема.
Рекомендуемая максимальная суточная доза составляет 30 мг в течение первых 3 нед лечения. В следующей фазе лечения рекомендуемая максимальная суточная доза составляет 20 мг.
Противопоказания
повышенная чувствительность к ривароксабану; клинически значимое активное кровотечение (например внутричерепное, желудочно-кишечное); заболевания печени, сопровождающиеся коагулопатией и клинически значимым риском кровотечения; период беременности и кормления грудью.
Побочные эффекты
со стороны кроветворной и лимфатической системы: часто — анемия (включая соответствующие лабораторные параметры); нечасто — тромбоцитемия (включая увеличение количества тромбоцитова).
Со стороны сердца: нечасто — тахикардия.
Со стороны органа зрения: нечасто — глазные кровоизлияния (включая кровоизлияния в конъюнктиву).
Со стороны пищеварительной системы: часто — тошнота; нечасто — желудочно-кишечные кровотечения (включая кровотечение из десен и ректальное кровотечение), боль в брюшной полости и ЖКТ, диспепсия, запор, диарея, рвота; редко — сухость во рту.
Общие нарушения: часто — лихорадка, периферический отек, общее ухудшение самочувствия и снижение активности (включая астению); нечасто — локализованный отек.
Гепатобилиарные нарушения: нечасто — нарушения функции печени; редко — желтуха.
Со стороны иммунной системы: редко — аллергические реакции, аллергический дерматит.
Травмы, отравления и осложнения после процедур: часто — постпроцедурное кровотечение (включая постоперационную анемию и кровотечение из ран); нечасто — выделения из раны.
Лабораторные исследования: часто — повышение уровня трансаминаз; нечасто — повышение уровня билирубина в крови, повышение уровня ЩФ, ЛДГ, липазы, амилазы, гамма-глутамилтранспептидазы; редко — повышение уровня конъюгированного билирубина (при сопутствующем повышении АлАТ или без).
Со стороны опорно-двигательного аппарата и соединительной ткани: часто — боль в конечностях; нечасто — гемартроз; редко — кровоизлияние в мышцы.
Со стороны ЦНС: часто — головокружение, головная боль, синкопальные состояния; нечасто — мозговые и внутричерепные кровоизлияния.
Со стороны почек и мочевыводящих путей: часто — урогенитальные кровотечения (включая гематурию и меноррагию); нечасто — почечная недостаточность (включая повышение уровня креатинина и мочевины в крови).
Со стороны дыхательной системы: часто — носовое кровотечение; нечасто — кровохаркание.
Со стороны кожи и подкожной клетчатки: часто — зуд (включая отдельные случаи генерализованного зуда), сыпь, экхимоз; нечасто — крапивница (включая редкие случаи генерализованной крапивницы), кожные кровоизлияния.
Сосудистые нарушения: часто — артериальная гипотензия, гематома.
Особые указания
сопутствующая терапия. Ривароксабан не рекомендуется пациентам, которые получают сопутствующее системное лечение азоловыми противогрибковыми препаратами (например кетоконазол) или ингибиторами протеазы ВИЧ (например ритонавир). Эти препараты являются мощными ингибиторами CYP 3A4 и одновременно P-гликопротеина (Pgp). Поэтому эти лекарственные средства могут клинически значимо повышать концентрацию ривароксабана в плазме крови (в среднем в 2,6 раза), что может приводить к повышению риска возникновения кровотечения.
Однако азоловый противогрибковый препарат флуконазол, умеренный ингибитор CYP 3A4, оказывает менее выраженное влияние на концентрацию ривароксабана, и поэтому его можно принимать одновременно с ривароксабаном.
Нарушение функции почек. Необходимо с осторожностью применять ривароксабан при лечении больных с почечной недостаточностью средней тяжести, которые одновременно получают препараты, приводящие к повышению концентрации ривароксабана в плазме крови.
У пациентов с тяжелой почечной недостаточностью (клиренс креатинина <30 мл/мин) концентрация ривароксабана в плазме крови может быть повышена (в среднем в 1,6 раза), что может вызвать повышение риска возникновения кровотечения. Из-за основного заболевания такие пациенты относятся к группе повышенного риска возникновения кровотечений и тромбоза.
Учитывая ограниченные клинические данные у пациентов с тяжелой почечной недостаточностью (клиренс креатинина <30–15 мл/мин), необходимо с осторожностью применять ривароксабан во время лечения таких больных.
Пациентам с тяжелой почечной недостаточностью (клиренс креатинина <15 мл/мин) назначать ривароксабан не рекомендуется.
Пациенты с тяжелой почечной недостаточностью или повышенным риском возникновения кровотечения и пациенты, которым одновременно назначают системное лечение противогрибковыми препаратами азоловой группы или ингибиторами ВИЧ-протеазы, после начала лечения должны находиться под тщательным наблюдением для своевременного выявления возможного кровотечения.
ОКС у пациентов с инсультом или транзиторной ишемической атакой в анамнезе
Ривароксабан в дозе 2,5 мг не следует назначать пациентам с ОКС и инсультом или транзиторной ишемической атакой в анамнезе. На сегодня накоплено незначительное количество данных по применению препарата у пациентов с ОКС и инсультом или транзиторной ишемической атакой в анамнезе, следовательно, существует недостаточно данных об эффективности препарата для данной категории больных.
ОКС: хирургические и интервенционные вмешательства. В случае необходимости инвазивных процедур или хирургических вмешательств прием ривароксабана в дозе 2,5 мг следует прекратить как минимум за 12 ч до начала вмешательства, если это возможно и базируется на клиническом решении врача. Если оперативное вмешательство можно отсрочить и антитромбоцитарный эффект не соответствует необходимому уровню, прием ингибиторов агрегации тромбоцитов необходимо прекратить согласно инструкции по применению препарата. Прием ривароксабана необходимо восстановить после инвазивной процедуры или хирургического вмешательства настолько быстро, как только будет достигнут адекватный гемостаз, и если применение препарата позволяет клиническая ситуация в целом.
Пациенты с искусственными клапанами сердца. Безопасность и эффективность ривароксабана не изучали у пациентов с искусственными сердечными клапанами; поэтому отсутствуют данные, подтверждающие, что ривароксабан в дозе 20 мг (в дозе 15 мг у пациентов с почечной недостаточностью средней тяжести) у этих пациентов обеспечивает достаточный антикоагулянтный эффект.
Риск возникновения кровотечения. Антитромботические препараты, такие как ривароксабан, следует применять с осторожностью для лечения пациентов с повышенным риском возникновения кровотечения, в том числе при наличии: врожденной или приобретенной склонности к кровотечениям; неконтролируемой тяжелой АГ; язвенной болезни ЖКТ в активной стадии; язвы ЖКТ в анамнезе; сосудистой ретинопатии; недавнего внутричерепного или внутримозгового кровоизлияния; внутриспинальных или внутрицеребральных сосудистых аномалий; недавно выполненных вмешательств на головном, спинном мозгу или глазу; легочного кровотечения в анамнезе или бронхоэктаза.
Необходимо соблюдать осторожность при назначении ривароксабана пациентам, которые применяют лекарственные средства, влияющие на гемостаз, например НПВП, ингибиторы агрегации тромбоцитов или другие антитромботические средства.
При назначении пациентам с риском развития язвенной болезни ЖКТ следует рассмотреть вопрос о проведении соответствующего профилактического лечения.
Если причина снижения уровня гемоглобина или АД не установлена, необходимо вести поиск источника кровотечения.
Спинномозговая (эпидуральная/спинальная) анестезия или пункция. При эпидуральной/спинальной анестезии или выполнении спинномозговой (эпидуральной/спинальной) пункции у пациентов, принимающих антитромботические средства для профилактики тромбоэмболических осложнений, существует риск развития эпидуральной или спинномозговой гематомы, что может привести к длительному или постоянному параличу.
Риск этих осложнений повышается при использовании постоянных эпидуральных катетеров или сопутствующем применении лекарственных препаратов, влияющих на гемостаз. Травматическая или повторная эпидуральная или спинномозговая пункции также могут способствовать повышению риска.
Пациенты должны находиться под наблюдением для выявления признаков или симптомов неврологических расстройств (например онемение или ощущение слабости в ногах, дисфункция кишечника или мочевого пузыря). При выявлении неврологических нарушений необходима срочная диагностика и лечение.
Врач должен оценить потенциальную пользу и риск перед проведением такого вмешательства у пациентов, которые применяют антикоагулянты или готовятся к их применению с целью профилактики тромбоза.
Эпидуральный катетер удаляют не ранее чем через 18 ч после назначения последней дозы ривароксабана.
Ривароксабан не следует назначать ранее чем через 6 ч после удаления эпидурального катетера.
В случае травматической пункции назначение ривароксабана следует отложить на 24 ч.
Хирургические операции и вмешательства. При необходимости выполнения инвазивной процедуры или хирургического вмешательства применение ривароксабана следует прекратить не менее чем за 24 ч до вмешательства, если это возможно, в зависимости от клинического решения врача.
Если процедуру невозможно отложить, следует оценить наличие повышенного риска возникновения кровотечения и срочность вмешательства.
Прием ривароксабана после проведения инвазивной процедуры или хирургического вмешательства следует возобновить как можно скорее при условии, что это позволяет клиническая ситуация и при отсутствии нарушений гемостаза.
При применении ривароксабана не отмечено эффекта удлинения интервала Q–T.
Данные о применении ривароксабана при лечении беременных отсутствуют.
Результаты экспериментов на животных, которые указывают на токсичность ривароксабана для матери, связаны с фармакологическим механизмом действия препарата (например геморрагические осложнения). Из-за потенциальной репродуктивной токсичности, обусловленной значительным риском возникновения кровотечений и прохождения ривароксабана через плацентарный барьер, применение ривароксабана в период беременности противопоказано.
Женщинам репродуктивного возраста следует применять эффективные средства контрацепции в период лечения ривароксабаном.
Данные о применении ривароксабана у женщин в период кормления грудью отсутствуют. В результате исследований на животных установлено, что ривароксабан проникает в грудное молоко. Ривароксабан можно применять только после прекращения кормления грудью.
Безопасность и эффективность применения ривароксабана у детей и подростков не установлены.
Сообщалось о нечастых случаях синкопального состояния или головокружения, что может влиять на способность управлять транспортными средствами или другими механизмами. Пациентам, у которых отмечаются реакции такого типа, не следует управлять транспортными средствами или другими механизмами.
Взаимодействия
выведение ривароксабана из организма осуществляется главным образом путем метаболизма в печени, опосредованного системой цитохрома Р450 (CYP 3A4, CYP 2J2), и почечной экскреции неизмененного лекарственного вещества с использованием транспортных систем P-gp/Bcrp (белок резистентности рака молочной железы).
Ривароксабан не подавляет активность фермента CYP 3A4 и другие основные изоформы цитохрома. Ривароксабан не индуцирует изофермент CYP 3A4 и другие основные изоформы цитохрома.
Одновременное применение ривароксабана с препаратами, являющимися мощными ингибиторами одновременно изофермента CYP 3A4 и P-gp, может привести к снижению почечного и печеночного клиренса и таким образом значимо увеличить системное воздействие.
При одновременном применении ривароксабана и азолового противогрибкового препарата кетоконазола (400 мг 1 раз в сутки), который является мощным ингибитором CYP 3A4 и P-gp, отмечали повышение средней равновесной AUC ривароксабана в 2,6 раза и увеличение средней Сmax ривароксабана в 1,7 раза, что сопровождалось значительным усилением фармакодинамических эффектов препарата.
При одновременном назначении ривароксабана и ингибитора ВИЧ-протеазы ритонавира (600 мг 2 раза в сутки), являющегося мощным ингибитором CYP 3A4 и P-gp, отмечали повышение средней равновесной AUC ривароксабана в 2,5 раза и увеличение средней Сmax ривароксабана в 1,6 раза, что сопровождалось значительным усилением фармакодинамических эффектов препарата.
В связи с этим не рекомендуется применять ривароксабан при лечении пациентов, которым одновременно назначают системные азоловые противогрибковые препараты или ингибиторы ВИЧ-протеазы.
Кларитромицин (500 мг 2 раза в сутки), который значительно ингибирует активность изофермента CYP 3A4 и умеренно — P-gp, приводит к повышению среднего равновесного значения AUC в 1,5 раза и Сmax в 1,4 раза. Это повышение AUC и Сmax является в пределах нормы и считается клинически незначимым.
При применении эритромицина (по 500 мг 3 раза в сутки), умеренно ингибирующего активность изофермента CYP 3A4 и P-gp, выявляли повышение средних равновесных значений AUC и Сmax ривароксабана в 1,3 раза. Это повышение AUC и Сmax является в пределах нормы и считается клинически незначимым.
Флуконазол (по 400 мг 1 раз в сутки), умеренно ингибирующий активность фермента CYP 3A4, вызывал повышение среднего равновесного значения AUC в 1,4 раза и Сmax в 1,3 раза. Это повышение AUC и Сmax является в пределах нормы и считается клинически нерелевантным.
При одновременном приеме ривароксабана и рифампицина, являющегося мощным индуктором CYP 3A4 и P-gp, отмечали снижение средней AUC ривароксабана приблизительно на 50% и параллельное уменьшение его фармакодинамических эффектов. Одновременное применение ривароксабана с другими сильнодействующими индукторами CYP 3A4 (например фенитоином, карбамазепином, фенобарбиталом или лекарственными средствами на основе зверобоя) также может привести к снижению концентрации ривароксабана в плазме крови. Поэтому мощные индукторы изофермента CYP 3A4 следует назначать одновременно с ривароксабаном с осторожностью.
После комбинированного назначения эноксапарина (однократно 40 мг) и ривароксабана (однократно 10 мг) отмечали аддитивный эффект относительно активности анти-Ха, что не сопровождалось дополнительными изменениями проб на свертываемость крови (протромбиновое время, активированное частичное тромбопластиновое время — АЧТВ). Эноксапарин не менял фармакокинетику ривароксабана.
Не выявлено фармакокинетического взаимодействия между ривароксабаном (15 мг) и клопидогрелом (ударная доза 300 мг с последующим назначением поддерживающих доз 75 мг), однако в подгруппе пациентов отмечено достоверное увеличение длительности кровотечения, что не коррелировало с агрегацией тромбоцитов и уровнем Р-селектина или GPIIb/IIIa-рецептора.
После одновременного применения ривароксабана (15 мг) и 500 мг напроксена клинически значимое удлинение времени кровотечения не регистрировали. Однако у отдельных лиц возможен более выраженный фармакодинамический ответ.
При переходе пациентов с варфарина (МНО 2,0–3,0) на ривароксабан (20 мг) или с ривароксабана (20 мг) на варфарин (МНО 2,0–3,0) протромбиновое время и МНО увеличивались более аддитивно (отмечены отдельные значения МНО до 12), в то время как влияние на АЧТВ, ингибирование активности фактора Xa и эндогенный тромбиновый потенциал были аддитивными.
Начиная с 4-х суток после отмены варфарина и в дальнейшем все тесты (включая протромбиновое время, АЧТВ, ингибирование активности фактора Xa и эндогенного тромбинового потенциала) отражают только эффект ривароксабана.
Если необходимо проверить фармакодинамические эффекты варфарина на период перехода, можно использовать определение МНО при достижении Сmin ривароксабана (через 24 ч после предыдущего приема ривароксабана), поскольку ривароксабан минимально влияет на результаты такого теста после указанного интервала времени.
Между варфарином и ривароксабаном не отмечено фармакокинетического взаимодействия.
Ривароксабан следует принимать во время еды.
Не отмечалось фармакокинетических взаимодействий между ривароксабаном и мидазоламом (субстрат CYP 3A4), дигоксином (субстрат Р-гликопротеина) или аторвастатином (субстрат CYP 3A4 и P-GP).
Одновременное применение ингибитора протонной помпы омепразола, антагониста рецептора H2 — ранитидина, антацидов алюминия — гидроксида/магния гидроксида, напроксена, клопидогрела или эноксапарина не влияет на биодоступность и фармакокинетические свойства ривароксабана.
Не отмечено клинически значимых фармакокинетических или фармакодинамических взаимодействий при одновременном применении ривароксабана и 500 мг ацетилсалициловой кислоты.
Влияние на показатели свертывания крови является предсказуемым, с учетом механизма действия ривароксабана.
Передозировка
зафиксированы редкие случаи передозировки (до 600 мг) без осложнений в виде кровотечения или других побочных реакций. Вследствие ограниченной абсорбции при введении ривароксабана в субтерапевтических дозах (50 мг или выше) ожидается эффект насыщения без дальнейшего повышения среднего уровня в плазме крови.
Специфического антидота, который снижает фармацевтические эффекты ривароксабана, не существует.
В случае передозировки для снижения всасывания ривароксабана можно применять активированный уголь. Прием активированного угля до 8 ч после передозировки может снизить всасывание ривароксабана.
Учитывая высокое связывание с белками плазмы крови, ожидается, что ривароксабан не выводится из организма путем диализа.
При возникновении кровотечения для его выведения могут быть проведены следующие мероприятия. Отложить назначение следующей дозы ривароксабана или прекратить лечение в зависимости от ситуации. Т½ ривароксабана составляет около 5–13 ч. Провести надлежащее симптоматическое лечение (например следует рассмотреть механическую компрессию в случае сильного носового кровотечения), хирургическое вмешательство, восстановление водно-электролитного баланса и гемодинамическую поддержку, переливание крови или компонентов крови.
Если перечисленные выше меры не устраняют кровотечение, могут быть назначены концентрат протромбинового комплекса (PCC), концентрат активированного протромбинового комплекса (APCC) или рекомбинантный фактор VIIa (rf VIIa).
Однако на сегодня опыт такого применения при передозировке ривароксабана ограничен. Коррекцию дозы фактора VIIa следует проводиться в зависимости от контроля над кровотечением.
Ожидается, что протамина сульфат и витамин К не влияют на антикоагулянтную активность ривароксабана. Научное обоснование целесообразности или опыт применения системных гемостатических препаратов (например десмопрессина, апротинина, транексамовой кислоты, аминокапроновой кислоты) для устранения передозировки ривароксабана отсутствуют.