Эпайдра® (Apidra) (169181) - инструкция по применению ATC-классификация
Эпайдра инструкция по применению
Фармакологические свойства
фармакодинамика. Инсулин глюлизин — рекомбинантный аналог инсулина человека, подобный ему по силе действия. Инсулин глюлизин действует быстрее и на протяжении меньшего, чем природный инсулин человека, времени. Основное действие инсулина и его аналогов, включая инсулин глюлизин, направлено на регуляцию метаболизма глюкозы. Инсулин снижает уровень глюкозы в крови путем стимуляции периферической утилизации глюкозы, особенно в скелетных мышцах и жировой ткани, и угнетения синтеза глюкозы в печени. Инсулин предотвращает липолиз в адипоцитах, протеолиз и усиливает синтез белка.
Исследования у здоровых добровольцев и больных сахарным диабетом продемонстрировали, что при п/к введении инсулин глюлизин действует быстрее и на протяжении меньшего периода, чем обычный инсулин. Если инсулин глюлизин применяется в виде п/к инъекции, снижение уровня глюкозы в крови начинается в течение 10–20 мин.
После в/в введения действие препарата начиналось раньше и длилось меньше, а пик активности был более выраженным, чем при п/к введении. При в/в введении сахароснижающие эффекты инсулина глюлизина или простого человеческого инсулина были одинаково сильными. Одна единица инсулина глюлизина проявляет такую же сахароснижающую активность, как и одна единица простого человеческого инсулина.
Дозозависимость. В исследовании, в котором приняли участие 18 мужчин, больных сахарным диабетом 1-го типа в возрасте 21–50 лет, сахароснижающий эффект инсулина глюлизина был дозозависимым при применении в терапевтически значимых дозах 0,075–0,15 ЕД/кг массы тела, но менее пропорциональным при применении доз 0,3 ЕД/кг массы тела или выше, как и при применении человеческого инсулина. Эффект инсулина глюлизина наступает примерно вдвое быстрее и прекращается примерно на 2 ч раньше, чем эффект простого человеческого инсулина. В исследовании I фазы с участием пациентов с сахарным диабетом 1-го типа оценивали профили сахароснижающего эффекта инсулина глюлизина и простого инсулина человека, которые вводили п/к в дозе 0,15 ЕД/кг в разное время относительно 15-минутного стандартного приема пищи. Установлено, что при введении инсулина глюлизина за 2 мин до приема пищи наблюдается постпрандиальный гликемический контроль, подобный таковому при введении простого инсулина человека, который применялся за 30 мин до приема пищи. При сравнении сахароснижающих эффектов инсулина глюлизина и простого инсулина человека при введении за 2 мин до приема пищи инсулин глюлизин обеспечивал лучший постпрандиальный контроль, чем простой инсулин человека. Применение инсулина глюлизина через 15 мин после приема пищи обеспечивает гликемический контроль, подобный таковому при применении простого инсулина человека, введенного за 2 мин до начала приема пищи (рис. 1)
Рис. 1. Средний сахароснижающий эффект через 6 ч у 20 пациентов с сахарным диабетом 1-го типа. Инсулин глюлизин, который вводили за 2 мин до начала приема пищи («глюлизин — перед едой») по сравнению с простым человеческим инсулином, который вводили за 30 мин до начала приема пищи («простой инсулин — за 30 мин до еды») (рис. 1А), и по сравнению с простым человеческим инсулином, который вводили за 2 мин до начала приема пищи («простой инсулин — перед едой») (рис. 1В). Инсулин глюлизин, который вводили через 15 мин после начала приема пищи («глюлизин — после еды») по сравнению с простым человеческим инсулином, который вводили за 2 мин до начала приема пищи («простой инсулин — перед едой») (рис. 1С). На оси x ноль (обозначен стрелкой) соответствует началу 15-минутного приема пищи.
Ожирение. Исследование I фазы, в котором применяли инсулин глюлизин, инсулин лизпро и простой человеческий инсулин у пациентов с ожирением, показало, что у этих пациентов инсулин глюлизин сохраняет свою способность действовать быстро. В этом исследовании время достижения 20% общей АUС и значение АUС0–2 ч, которые являются показателями раннего действия инсулинов по снижению уровня глюкозы, равнялись соответственно 114 мин и 427 мг/кг для инсулина глюлизина, 121 мин и 354 мг/кг для инсулина лизпро, 150 мин и 197 мг/кг для простого инсулина человека (рис. 2).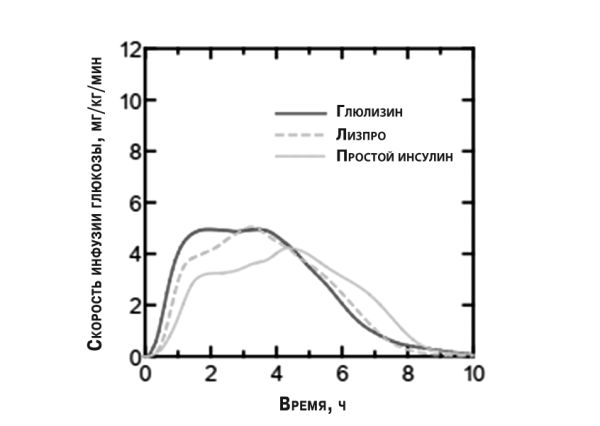
Другое исследование I фазы по оценке инсулина глюлизина и инсулина лизпро, проведенное с участием 80 человек без сахарного диабета с широким диапазоном индексов массы тела (ИМТ) (18–46 кг/м2), продемонстрировало, что быстрое действие в целом сохраняется в широком диапазоне ИМТ, тогда как общий сахароснижающий эффект снижается при возрастании степени ожирения. Средняя общая AUC скорости инфузии глюкозы в период 0–1 ч составляла соответственно 102±75 и 158±100 мг/кг при применении инсулина глюлизина в дозах 0,2 и 0,4 ЕД/кг массы тела и соответственно 83,1±72,8 и 112,3±70,8 мг/кг при применении инсулина лизпро в дозах 0,2 и 0,4 ЕД/кг массы тела. Исследование I фазы с участием 18 пациентов с ожирением и сахарным диабетом 2-го типа (ИМТ 35–40 кг/м2), которым вводили инсулин глюлизин и инсулин лизпро (90% ДИ 0,81–0,95 (p≤0,01)), показало, что инсулин глюлизин эффективно контролирует дневные постпрандиальных колебания уровня глюкозы в крови.
Клиническая эффективность и безопасность. Сахарный диабет 1-го типа — взрослые пациенты. В 26-недельном клиническом исследовании III фазы, в котором сравнивали инсулин глюлизин с инсулином лизпро, которые вводили п/к незадолго (за 0–15 мин) до приема пищи пациентам с сахарным диабетом 1-го типа, получавшим инсулин гларгин в качестве базального инсулина, инсулин глюлизин обеспечивал сопоставимый с инсулином лизпро контроль гликемии, о чем свидетельствовали изменения уровня гликозилированного гемоглобина (выраженного как эквивалент HbA1c) на момент конечной точки исследования по сравнению с исходным значением. Наблюдались сопоставимые значения уровня глюкозы в крови, определенные путем самоконтроля. В отличие от инсулина лизпро, при применении инсулина глюлизина не было потребности в повышении дозы базального инсулина.
12-недельное клиническое исследование III фазы с участием пациентов с сахарным диабетом 1-го типа, получавших инсулин гларгин в качестве базального инсулина, свидетельствует о том, что эффективность инсулина глюлизина, введенного сразу после приема пищи, сопоставима с эффективностью введенных незадолго до приема пищи инсулина глюлизина (за 0–15 мин) или простого инсулина (за 30–45 мин).
Из популяции пациентов, выполнивших условия протокола исследования, в группе пациентов, получавших инсулин глюлизин до еды, выявлено статистически значимо более выраженное снижение уровня гликозилированного гемоглобина по сравнению с группой пациентов, получавших простой инсулин.
Сахарный диабет 1-го типа — педиатрические пациенты. В 26-недельном клиническом исследовании III фазы сравнивали инсулин глюлизин и инсулин лизпро, которые вводили путем п/к инъекций незадолго (за 0–15 мин) до приема пищи детям (в возрасте 4–5 лет: n=9; в возрасте 6–7 лет n=32 и в возрасте 8–11 лет: n=149) и подросткам (в возрасте 12–17 лет: n=382) с сахарным диабетом 1-го типа, получавших инсулин гларгин или нейтральный протамин Хагедорна (НПХ)-инсулин в качестве базального инсулина. Инсулин глюлизин обеспечивал сравнимый с инсулином лизпро контроль гликемии, о чем свидетельствовали изменения уровня гликозилированного гемоглобина (выраженного как эквивалент HbA1c) на момент конечной точки исследования по сравнению с исходным значением и уровня глюкозы при самостоятельном мониторировании пациентами.
Информации о клиническом примененим препарата Эпайдра деиям в возрасте до 6 лет недостаточно.
Сахарный диабет 2-го типа — взрослые пациенты. 26-недельное клиническое исследование III фазы с последующим 26-недельным наблюдением для оценки безопасности проводили с целью сравнения инсулина глюлизина (который вводили за 0–15 мин до приема пищи) с простым человеческим инсулином (который вводили за 30–45 мин до приема пищи), применяемых путем п/к инъекций у пациентов с сахарным диабетом 2-го типа, которые также получали НПХ-инсулин в качестве базального инсулина. Средний ИМТ пациентов составил 34,55 кг/м2. Было показано, что инсулин глюлизин сопоставим с простым человеческим инсулином по изменениям уровня гликозилированного гемоглобина (выраженного как эквивалент HbA1c) на момент конечной точки исследования через 6 мес от начала исследования по сравнению с исходным значением (−0,46% для инсулина глюлизина и −0,30% для простого человеческого инсулина, p=0,0029), на момент конечной точки исследования через 12 мес от начала исследования по сравнению с исходным значением (−0,23% для инсулина глюлизина и −0,13% для простого человеческого инсулина, разница была статистически незначимой). В этом исследовании большинство пациентов (79%) смешивали свой инсулин короткой продолжительности действия с НПХ-инсулином непосредственно перед выполнением инъекции, а 58% пациентов принимали пероральные сахароснижающие препараты на момент рандомизации и были проинструктированы о необходимости продолжать их принимать в той же дозе.
Раса и пол. В ходе контролируемых клинических исследований с участием взрослых пациентов инсулин глюлизин не продемонстрировал различия в безопасности и эффективности в подгруппах, отличавшихся по расе и полу.
Фармакокинетика. Более быстрая абсорбция инсулина глюлизина обеспечивается заменой аминокислоты аспарагина в позиции В3 инсулина человека лизином и лизина в позиции В29 глутаминовой кислотой. В исследовании с участием 18 мужчин в возрасте 21–50 лет, больных сахарным диабетом 1-го типа, действие инсулина глюлизина было дозозависимым при ранней, максимальной и общей экспозиции в диапазоне доз 0,075–0,4 ЕД/кг.
Абсорбция и биодоступность. Фармакокинетические профили у здоровых добровольцев и больных сахарным диабетом (1-го или 2-го типа) показали, что скорость абсорбции инсулина глюлизина была примерно в 2 раза выше и Cmax примерно в 2 раза выше по сравнению с таковыми у простого инсулина человека. В исследовании с участием пациентов с сахарным диабетом 1-го типа после п/к инъекции в дозе 0,15 ЕД/кг показатели Тmax для инсулина глюлизина составили 55 мин и Сmax была 82±1,3 мкЕД/мл по сравнению с Тmax 82 мин и Сmax 46±1,3 мкЕД/мл для простого инсулина человека. Среднее время удержания в системном кровотоке инсулина глюлизина было короче (98 мин), чем простого инсулина человека (161 мин) (рис. 3).
Рис. 3. Фармакокинетический профиль инсулина глюлизина и простого человеческого инсулина у пациентов с сахарным диабетом 1-го типа после введения дозы 0,15 ЕД/кг.
В исследовании с участием пациентов с сахарным диабетом 2-го типа после п/к применения инсулина глюлизина в дозе 0,2 ЕД/кг максимальная концентрация составляет 91 мкЕД/мл с межквартильным диапазоном 78–104 мкЕД/мл.
При п/к инъекции инсулина глюлизина в переднюю брюшную стенку, бедро или дельтовидную мышцу профили «концентрация — время» были подобными, при этом абсорбция препарата более быстрая при введении в область живота, чем в область бедра. Абсорбция в месте инъекции в зоне дельтовидной мышцы имеет среднее значение между двумя вышеупомянутыми показателями (см. ПРИМЕНЕНИЕ). Абсолютная биодоступность (70%) инсулина глюлизина подобна при введении в вышеупомянутых местах инъекций и имеет низкую индивидуальную вариабельность (коэффициент вариабельности — 11%). В/в болюсное применение инсулина глюлизина было причиной большего системного воздействия по сравнению с таковым при п/к инъекции, причем значение Сmax было примерно в 40 раз больше.
Ожирение. Другое исследование I фазы инсулина глюлизина и инсулина лизпро, проведенное с участием 80 человек без сахарного диабета с широким диапазоном ИМТ (18–46 кг/м2), продемонстрировало, что быстрая абсорбция и общая экспозиция в целом сохраняются в широком диапазоне ИМТ. Время до достижения 10% от общей экспозиции инсулина при применении инсулина глюлизина было примерно на 5–6 мин короче.
Распределение и выведение инсулина глюлизина и обычного человеческого инсулина после в/в введения подобно, при этом объем распределения составляет 13 и 22 л, а T½ — 13 и 18 мин соответственно.
После п/к применения инсулин глюлизин выводится быстрее, чем обычный инсулин человека, со средней продолжительностью T½ 42 мин для инсулина глюлизина и 86 мин для обычного инсулина. При анализе данных различных исследований с применением инсулина глюлизина с участием здоровых добровольцев или больных сахарным диабетом 1-го или 2-го типа Т½ был в пределах 37–75 мин (межквартильный диапазон).
Инсулин глюлизин, как и человеческий инсулин, плохо связывается с белками плазмы крови.
Особенности применения препарата у отдельных групп пациентов
Пациенты с нарушениями функции почек. В клиническом исследовании с участием лиц без сахарного диабета и с функцией почек в широком диапазоне (клиренс креатинина >80 мл/мин, 30–50 мл/мин, <30 мл/мин) способность инсулина глюлизина к быстрому действию в целом сохранялась. Однако при нарушении функции почек потребность в инсулине может снижаться.
Пациенты с нарушениями функции печени. Фармакокинетические свойства инсулина глюлизина не исследовали у пациентов с нарушением функции печени.
Пациенты пожилого возраста. Относительно пациентов пожилого возраста с сахарным диабетом существует очень ограниченная база данных фармакокинетики препарата.
Дети и подростки. Фармакокинетические и фармакодинамические свойства инсулина глюлизина у детей (7–11 лет) и подростков (12–16 лет), больных сахарным диабетом 1-го типа, следующие: инсулин глюлизин быстро усваивается у больных обеих возрастных групп и имеет такие же показатели Тmax и Сmax, как и у взрослых (см. ПРИМЕНЕНИЕ). Введение инсулина глюлизина непосредственно перед приемом пищи детям и подросткам обеспечивает лучший постпрандиальный гликемический контроль по сравнению с обычным инсулином человека, как и у взрослых больных (см. Фармакодинамика). Отклонение уровня глюкозы (AUC0–6 ч) составляет 641 мг/ч/дл для инсулина глюлизина и 801 мг/ч/дл для обычного инсулина человека.
Доклинические данные о безопасности применения не указывают на наличие токсичности (кроме связанной с гипогликемией), которая отличалась от показателей обычного инсулина человека или была клинически значимой для людей.
Показания Эпайдра
сахарный диабет, когда существует необходимость применения инсулина у взрослых, подростков и детей в возрасте от 6 лет и старше.
Применение Эпайдра
сила действия препарата выражается в единицах, используемых исключительно для Эпайдра® и отличающихся от МЕ или единиц, выражающих силу действия других аналогов инсулина.
Препарат Эпайдра® можно применять в режимах инсулинотерапии, включающих инсулин среднего или длительного действия или аналог базального инсулина, и можно применять одновременно с пероральными гипогликемическими средствами.
Дозу препарата Эпайдра® подбирают и регулируют индивидуально.
Особые категории пациентов.
Пациенты с нарушениями функции почек. Фармакокинетические свойства инсулина глюлизина в целом сохраняются у пациентов с нарушением функции почек. Однако при нарушении функции почек потребность в инсулине может снижаться (см. Фармакокинетика).
Пациенты с нарушениями функции печени. Фармакокинетические свойства инсулина глюлизина не изучались у пациентов с нарушением функции печени. У пациентов с нарушением функции печени потребность в инсулине может быть меньше из-за снижения глюконеогенеза и способности инсулина метаболизироваться.
Пациенты пожилого возраста. Имеющиеся данные по фармакокинетике инсулина у пациентов пожилого возраста, больных сахарным диабетом, являются недостаточными. Ухудшение функции почек может привести к снижению потребности в инсулине.
Дети и подростки. Не существует достоверной клинической информации по применению препарата Эпайдра® у детей в возрасте до 6 лет.
Применение. Препарат Эпайдра® в предварительно заполненной шприц-ручке СолоСтар можно применять только для п/к инъекций. Если необходимо введение препарата с помощью шприца, в/в инъекции или инфузионного насоса, следует использовать флакон (см. ОСОБЫЕ УКАЗАНИЯ)
Препарат Эпайдра® следует вводить путем п/к инъекции незадолго (за 0–15 мин) до или сразу после приема пищи.
Препарат Эпайдра® применяют п/к в области брюшной стенки, бедра или дельтовидной мышцы. Места для инъекций или инфузий в зоне инъекции (передняя стенка брюшной полости, бедра или дельтовидную мышцу) следует поочередно менять для снижения риска развития липодистрофии и амилоидоза кожи (см. ОСОБЫЕ УКАЗАНИЯ и ПОБОЧНЫЕ ЭФФЕКТЫ). Скорость абсорбции и, вероятно, начало и срок действия могут зависеть от определенного места инъекции, техники ее выполнения и других показателей. П/к инъекция в брюшную стенку обеспечивает несколько более быструю абсорбцию, чем введение препарата в другие места для инъекций (см. Фармакокинетика).
Необходимо следить за тем, чтобы не повредить кровеносные сосуды. После введения препарата не следует массировать места инъекции. Пациентов следует обучать правильной технике выполнения инъекции.
Смешивание с другими инсулинами. Инсулин глюлизин не следует смешивать с другими лекарственными средствами, кроме человеческого инсулина НПХ.
Инструкция по использованию шприц-ручки Эпайдра®
Перед первым применением шприц-ручку следует выдержать при комнатной температуре в течение 1–2 ч.
Проверить картридж перед его использованием. Его можно применять только тогда, когда р-р в нем является прозрачным, бесцветным, без видимых твердых частиц и имеет такую же консистенцию, как и вода, поскольку Епайдра представляет собой р-р, который не требует ресуспендирования перед применением.
Пустые шприц-ручки нельзя использовать снова, их следует должным образом утилизировать.
Чтобы предотвратить контаминацию, каждая предварительно наполненная шприц-ручка должна использоваться только одним лицом. Перед каждой инъекцией проверять информацию на этикетке, чтобы избежать ошибочного введения вместо инсулина глюлизина других инсулинов (см. ОСОБЫЕ УКАЗАНИЯ).
Схематическое изображение шприц-ручки СолоСтар
Важная информация по использованию шприц-ручки СолоСтар
• Для каждой инъекции использовать новую иглу, совместимую только с шприц-ручкой СолоСтар. Не выбирать дозу и не нажимать на кнопку введения, если игла не присоединена к шприц ручке.
• Тест на безопасность выполнять перед каждой инъекцией.
• Шприц-ручка предназначена только для одного пациента, и не следует передавать ее другим лицам.
• Если инъекцию проводит другое лицо, это лицо должно принять специальные меры безопасности во избежание несчастных случаев, связанных с применением иглы и перенесением инфекции.
• Не использовать шприц-ручку СолоСтар в случае ее повреждения или при наличии сомнений в правильности ее функционирования.
• Всегда необходимо иметь запасную шприц-ручку СолоСтар на случай потери или повреждения.
Инструкции по хранению
Внимательно ознакомиться с информацией по хранению шприц-ручки СолоСтар.
Если шприц-ручка СолоСтар хранится в холодильнике, вынуть ее оттуда за 1–2 ч перед введением препарата, чтобы она нагрелась до комнатной температуры. Инъекционное введение охлажденного инсулина более болезненное.
Использованная шприц-ручка Эпайдра® подлежит уничтожению в соответствии с установленными правилами.
Эксплуатация
Защищать шприц-ручку СолоСтар от пыли и грязи.
Очистить внешнюю сторону шприц-ручки СолоСтар можно, протирая его влажной тканью.
Не погружать в жидкость, не промывать и не смазывать шприц-ручку, поскольку этим можете повредить ее.
Шприц-ручка СолоСтар предназначена для точной и безопасной работы.
Ее необходимо использовать с осторожностью. Избегать ситуаций, при которых возможно повреждение шприц-ручки. Если подозревается, что шприц-ручка СолоСтар повреждена, необходимо использовать новую шприц-ручку.
Стадия 1. Контроль инсулина.
A. Внимательно прочитать этикетку на экземпляре шприц-ручки для того, чтобы убедиться во введении соответствующего инсулина. шприц-ручка СолоСтар с Эпайдра® серого цвета с фиолетовой кнопкой для введения инъекции.
B. Снять колпачок шприц-ручки.
C. Проконтролировать внешний вид инсулина. Эпайдра® является прозрачным, бесцветным р-ром, без видимых твердых частиц и имеет такую же консистенцию, как вода с инсулином. Не использовать шприц-ручку СолоСтар, если инсулин мутный, окрашенный или имеет посторонние частицы.
Стадия 2. Присоединение иглы.
Для каждой инъекции всегда использовать новую стерильную иглу. Это поможет предотвратить загрязнение, а также возможное засорение иглы.
А. Снять защитную этикетку с контейнера иглы.
В. Установить иглу на одной линии со шприц-ручкой, а потом удерживать на одной прямой до ее присоединения (навинчивают или насаживают в зависимости от типа иглы).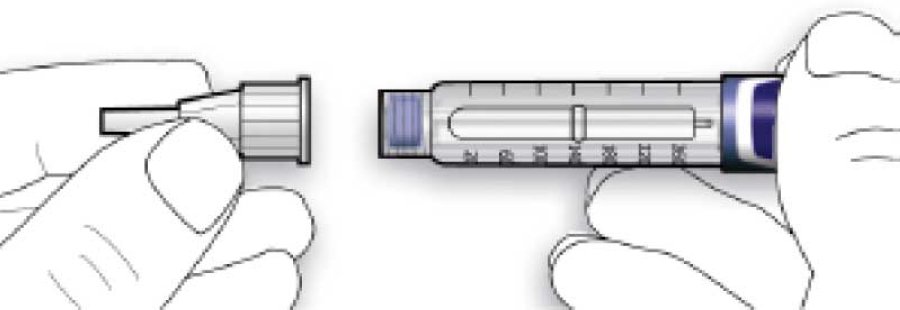
• Если игла не находится на одной линии со шприц-ручкой в момент присоединения, это может привести к нарушению изолирующего слоя резины и вызвать утечку жидкости или перелом иглы.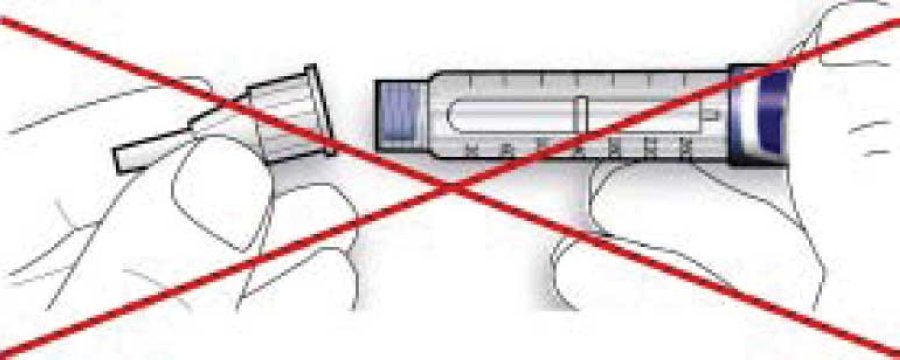
Стадия 3. Тест на безопасность.
Во всех случаях выполнять тест безопасности перед каждой инъекцией. Этим обеспечивается получение точной дозы с помощью следующего:
• гарантия того, что шприц-ручка и игла функционируют правильно;
• удаления пузырьков воздуха.
А. Отмерить дозу, равную 2 ЕД, вращая дозировочный селектор.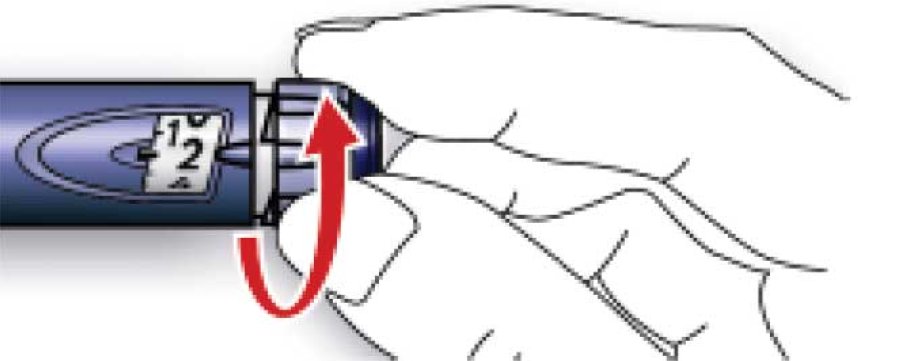
В. Снять внешний колпачок иглы и хранить, чтобы потом поместить в него использованную после введения инъекции иглу. Снять внутренний колпачок иглы и выбросить его.
С. Разместить шприц-ручку иглой вверх.
D. Кончиками пальцев осторожно постучать по емкости для инсулина, чтобы все пузырьки воздуха поднялись вверх к игле.
E. Нажать на кнопку ввода инъекции до упора. Проверить, появляется инсулин на кончике иглы.
Если при этом с кончика иглы выходит инсулин, шприц-ручка и игла работают должным образом. Можно провести испытания на безопасность несколько раз, пока не появится инсулин.
• Если инсулин не появился, провести контроль наличия пузырьков воздуха и повторно провести испытания на безопасность еще 2 раза до их удаления.
• Если появления инсулина не наблюдается, это может быть вызвано засорением иглы. Заменить иглу и повторить испытание.
• Если появления инсулина не наблюдается после замены иглы, шприц-ручка может быть испорченной. Не используйте ее.
Стадия 4. Выбор дозы.
Можно установить дозу с точностью до 1 ЕД (от минимальной дозы 1 ЕД до максимальной 80 ЕД). Если необходимо ввести дозу, превышающую 80 ЕД, необходимо провести 2 или более инъекций.
A. Проверить, чтобы дозирующее окошко показывало «0» после завершения испытания на безопасность.
B. Выбрать необходимую дозу (в приведенном ниже примере выбранная доза составляет 30 ЕД). Если установлена доза, превышающая необходимую, следует вернуть дозировочный селектор в исходное положение.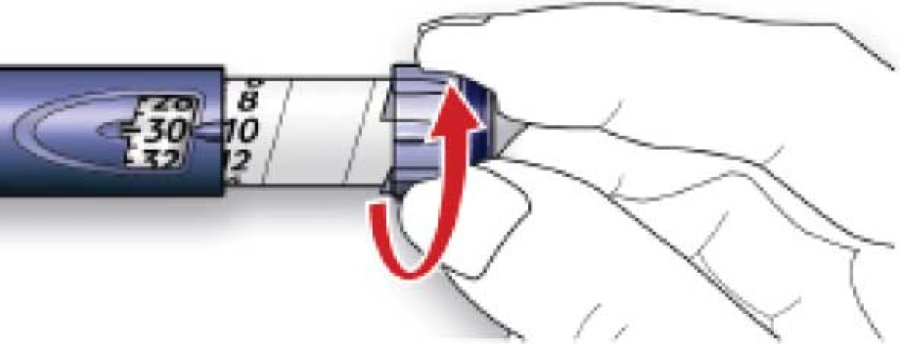
• Не нажимать на кнопку введения инъекции при вращении селектора, иначе инсулин вытечет.
• Невозможно вернуть дозировочный селектор до числа единиц, которое превышает количество, которое осталось в шприц-ручке. Не пытаться силой вернуть дозировочный селектор. В этом случае следует либо ввести остаток инсулина и дополнить необходимую дозу с помощью новой шприц-ручки СолоСтар, или использовать новую шприц-ручку СолоСтар для введения полной дозы.
Стадия 5. Техника введения инъекции.
A. Придерживаться техники введения инъекции, с которой пациента ознакомит врач.
B. Ввести иглу в кожу.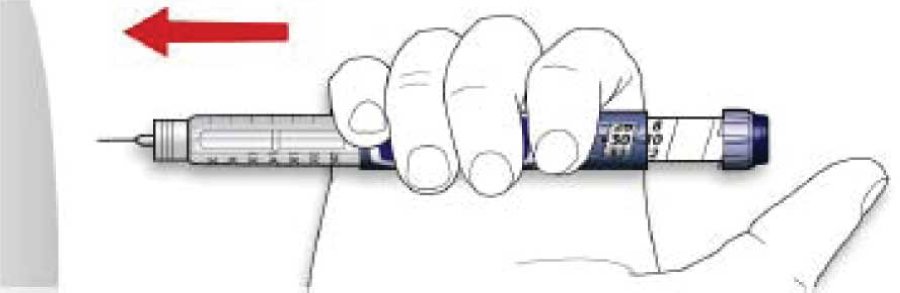
С. Ввести дозу с помощью нажатия на кнопку введения инъекции до упора в одном направлении. После введения инъекции в дозирующем окошке должен установиться «0».
D. Оставить кнопку ввода инъекции в нажатом положении. Медленно считать до 10 перед извлечением иглы из кожи. При этом обеспечивается введение полной дозы.
Стадия 6. Удаление и утилизация иглы.
Во всех случаях удалять иглу после каждой инъекции и хранить шприц-ручку без прикрепленной иглы. Этим обеспечивается профилактика:
• загрязнения и/или попадания инфекции;
• попадания воздуха в емкости для инсулина и утечки инсулина, что может привести к неправильному дозированию.
A. Надеть внешний колпачок иглы назад на иглу и использовать его для скручивания иглы со шприц-ручки. Необходимо соблюдать особую осторожность при снятии и выбрасывании иглы. Для снижения риска несчастных случаев, связанных с использованием иглы, никогда не надевать назад внутренний колпачок иглы.
• Если введение препарата было осуществлено другим лицом, специальные меры безопасности при удалении и утилизации иглы применяются этим же лицом. Следует придерживаться рекомендуемых мер безопасности для удаления и утилизации игл (например техники надевания колпачка одной рукой) для снижения риска несчастных случаев, связанных с применением иглы, а также переноса инфекционных заболеваний.
B. Осторожно утилизировать иглу (в соответствии с инструкциями врача).
C. Во всех случаях необходимо закрывать колпачком шприц-ручку и хранить шприц-ручку к следующей инъекции.
Противопоказания
повышенная чувствительность к инсулину глюлизину или другим компонентам препарата, гипогликемия.
Побочные эффекты
наиболее распространенным побочным эффектом инсулинотерапии является гипогликемия, которая возникает вследствие передозировки инсулина.
Ниже приведены побочные эффекты, отмечавшиеся при проведении клинических исследований: очень часто (≥1/10), часто (≥1/100–<1/10), нечасто (≥1/1000–<1/100), редко (>1/10 000–<1/1000), очень редко (<1/10 000), частота неизвестна (не представляется возможным оценить по имеющимся данным).
В каждой группе по частоте возникновения побочные эффекты приведены в порядке уменьшения степени тяжести.
| Класс органов и систем MedDRA | Очень часто | Часто | Нечасто | Редко | Неизвестно |
|---|---|---|---|---|---|
| Метаболические и алиментарные расстройства | Гипогликемия | ||||
| Нарушения со стороны кожи и подкожных тканей | Реакции в месте инъекции, местные реакции гиперчувствительности | Липодистрофия | Амилоидоз кожи | ||
| Нарушение общего состояния и реакции в месте введения | Системные реакции гиперчувствительности | ||||
Метаболические и алиментарные расстройства. Симптомы гипогликемии, как правило, возникают внезапно. Они включают холодный пот, бледность кожных покровов, повышенную утомляемость, нервозность или тремор, беспокойство, необычную усталость или слабость, спутанность сознания, нарушение концентрации внимания, сонливость, сильное чувство голода, нарушение зрения, головную боль, тошноту и сильное сердцебиение. Гипогликемия может достичь значительной степени и привести к потере сознания и/или судорогам и вызвать временное или постоянное нарушение функции мозга или даже стать причиной летального исхода.
Со стороны кожи и подкожных тканей. Местные реакции гиперчувствительности (покраснение, отек и зуд в месте инъекции) возможны при лечении с применением инсулина. Такие реакции, как правило, являются преходящими и обычно исчезают при продолжении лечения. Нарушения со стороны кожи и подкожной клетчатки — липодистрофия и амилоидоз кожи — могут возникнуть в месте инъекции и задерживать местное всасывание инсулина.
Нарушения со стороны кожи и подкожной клетчатки могут возникать в месте инъекции как следствие не соблюдения рекомендации по постоянной смене мест инъекции. Постоянная смена мест инъекции в пределах данного участка инъекции может помочь уменьшить выраженность или предотвратить эти реакции (см. ОСОБЫЕ УКАЗАНИЯ).
Нарушение общего состояния и реакции в месте введения. Системные реакции гиперчувствительности могут включать крапивницу, стеснение в груди, одышку, аллергический дерматит и зуд. Тяжелые случаи включают генерализованную аллергическую реакцию вместе с анафилактической реакцией, что может угрожать жизни.
Сообщения о подозреваемых побочных реакциях после регистрации лекарственного средства являются важной процедурой. Это позволяет продолжать мониторинг соотношения «польза/риск» для этого лекарственного средства. Медицинских работников просят сообщать обо всех подозреваемых побочных реакциях в Государственный экспертный центр МЗ Украины.
Особые указания
перевод пациента на применение нового препарата инсулина должен проводиться под врачебным наблюдением. Изменение концентрации, торговой марки препарата (производителя), типа препарата (обычный, НПХ, инсулин ленте, длительного действия), происхождения (животный, человеческий, аналог человеческого инсулина) и/или метода производства могут потребовать коррекции дозы инсулина. Также может возникать необходимость в регулировании схемы сопутствующего применения пероральных антидиабетических препаратов.
Пациентов следует предупредить о необходимости постоянно менять место инъекции для снижения риска развития липодистрофии и амилоидоза кожи. Существует потенциальный риск задержки абсорбции инсулина и ухудшения гликемического контроля после инъекций инсулина в местах этих реакций. Сообщается, что смена места инъекции на непораженный участок кожи приводит к гипогликемии. Рекомендуется проводить мониторинг уровня глюкозы в крови после изменения места введения, и можно учесть коррекцию дозы противодиабетических препаратов.
Гипергликемия. Применение неадекватных доз или прекращение лечения, особенно у больных инсулинзависимым сахарным диабетом, может привести к развитию потенциально летальных состояний — гипергликемии и диабетического кетоацидоза.
Гипогликемия. Гипогликемия возникает в зависимости от профиля действия инсулинов, которые применяются, и может изменяться при переходе на новый режим лечения.
Условия, которые могут сделать ранние симптомы гипогликемии нетипичными или менее выраженными, включают значительную продолжительность заболевания диабетом, интенсивную инсулинотерапию, диабетическую нейропатию, применение лекарственных препаратов, таких как блокаторы бета-адренорецепторов, или переход с инсулина животного происхождения на инсулин человека. Потребность в коррекции дозы также может возникнуть при повышении физической активности или изменении обычной пищевой диеты. Физические нагрузки сразу после еды повышают риск развития гипогликемии.
Гипогликемия после инъекции быстродействующих аналогов инсулина, как правило, возникает раньше, чем при применении растворимого инсулина человека. Гипогликемические или гипергликемические реакции, если не оказать пациенту соответствующей помощи, могут привести к потере сознания, коме или летальному исходу.
Потребность в инсулине может изменяться при наличии другой болезни или эмоциональных нарушений.
Ошибочное введение других лекарственных средств. Поступали сообщения о ошибочном введении препаратов, когда вместо инсулина глюлизина случайно вводили другие инсулины, в частности инсулины длительного действия. Перед каждой инъекцией проверять информацию на этикетке картриджа, чтобы избежать ошибочного ввода вместо инсулина глюлизина других инсулинов.
Вспомогательные вещества. Одна доза этого лекарственного средства содержит менее 1 ммоль (23 мг) натрия, то есть он практически не содержит натрия.
Эпайдра® содержит м-крезол, который может вызвать аллергические реакции.
Обращение с предварительно наполненной шприц-ручкой СолоСтар. Препарат Эпайдра® в предварительно заполненной шприц-ручке СолоСтар можно использовать только для п/к инъекций. Если необходимо введение препарата с помощью шприца, в/в инъекции или инфузионного насоса, следует использовать флакон. Перед использованием шприц-ручки СолоСтар следует внимательно прочитать инструкцию по применению. Шприц-ручку СолоСтар нужно использовать в соответствии с рекомендациями, содержащимися в этой инструкции (см. ПРИМЕНЕНИЕ).
Комбинация препарата Эпайдра® с пиоглитазоном. О случаях сердечной недостаточности сообщалось при применении пиоглитазона в сочетании с инсулином, особенно у пациентов с риском развития сердечной недостаточности. Это следует учитывать при рассмотрении возможности проведения лечения комбинацией пиоглитазона и препарата Эпайдра® . При применении этой комбинации пациентов необходимо наблюдать относительно появления признаков и симптомов сердечной недостаточности, увеличения массы тела и отека. При любом ухудшении кардиологических симптомов применение пиоглитазона следует прекратить.
Период беременности и кормления грудью
Беременность. Данные по применению инсулина глюлизина у беременных отсутствуют или ограничены (менее 300 результатов беременности).
В ходе исследований влияния на репродуктивную функцию, проведенных на животных, не выявлено каких-либо различий между применением инсулина глюлизина и инсулина человека относительно влияния на беременность, развитие эмбриона/плода, роды или постнатальное развитие.
У беременных этот препарат следует применять с осторожностью. Необходимо тщательно контролировать уровень глюкозы.
Пациентам с диагностированным или гестационным сахарным диабетом в период беременности следует поддерживать надлежащий метаболический контроль. Потребность организма в инсулине может уменьшаться в I триместр беременности и, как правило, увеличиваться во II и III триместр. Сразу после родов потребность организма в инсулине быстро уменьшается.
Кормление грудью. Неизвестно, проникает инсулин глюлизин в грудное молоко, однако обычно инсулин не проникает в грудное молоко и не абсорбируется после перорального применения.
При применении в период кормления грудью может быть необходима коррекция дозы инсулина и рациона питания.
Фертильность. В ходе исследований влияния инсулина глюлизина на репродуктивную функцию, проведенных на животных, не выявлено каких-либо нежелательных воздействий на фертильность.
Способность влиять на скорость реакции при управлении транспортными средствами и работе с механизмами. Скорость реакции и способность к концентрации внимания могут нарушаться вследствие развития гипогликемии, гипергликемии или в результате нарушения зрения. Это может представлять угрозу в ситуациях, требующих повышенного внимания (в частности, во время управления транспортными средствами или механизмами).
Пациентам следует рекомендовать соблюдать осторожность и предотвращать развитие гипогликемии во время управления транспортными средствами. Это особенно важно для тех, у кого симптомы — предвестники гипогликемии слабо выражены или вообще отсутствуют, и для тех больных, у кого часто возникают эпизоды гипогликемии. В этих обстоятельствах следует рассмотреть целесообразность управления транспортными средствами.
Взаимодействия
исследования фармакокинетического взаимодействия не проводили. На основании эмпирических сведений относительно других подобных лекарственных средств развитие клинически значимых фармакокинетических взаимодействий представляется маловероятным.
На метаболизм глюкозы влияет целый ряд веществ и лекарственных препаратов, что может потребовать коррекции дозы инсулина глюлизина и наблюдения за пациентом.
К препаратам, которые могут привести к снижению уровня глюкозы в крови и повысить риск развития гипогликемии, относятся пероральные противодиабетические средства, ингибиторы АПФ, дизопирамид, фибраты, флуоксетин, ингибиторы МАО, пентоксифиллин, пропоксифен, салицилаты и сульфаниламиды.
К препаратам, которые могут снижать гипогликемизирующий эффект инсулина, относятся ГКС, даназол, диазоксид, диуретики, глюкагон, изониазид, производные фенотиазина, соматропин, симпатомиметики (эпинефрин, сальбутамол, тербуталин), гормоны щитовидной железы, эстрогены, прогестины (например в составе пероральных контрацептивов), ингибиторы протеиназы и атипичные антипсихотические средства (оланзапин и клозапин).
Блокаторы β-адренорецепторов, клонидин, соли лития или спирт этиловый могут привести как к повышению, так и к снижению гипогликемизирующего эффекта инсулина. Пентамидин может вызывать развитие как гипогликемии, так и гипергликемии.
Следует учитывать, что под влиянием таких лекарственных средств, как клонидин, гуанетидин, резерпин и блокаторы β-адренорецепторов, признаки обратного адренергического регулирования могут быть менее выражены или даже отсутствовать.
Передозировка
проявляется гипогликемией как следствием чрезмерного действия инсулина по отношению к объему принятой пищи и затратам энергии. Специфические данные относительно передозировки инсулина глюлизина отсутствуют. Гипогликемия может развиться постепенно.
Легкие эпизоды гипогликемии могут устраняться путем приема внутрь глюкозы или продуктов с высоким содержанием сахара. Таким образом, больному сахарным диабетом рекомендуется постоянно иметь при себе несколько кусочков сахара, конфет, печенья или фруктового сока с сахаром. Сахарозаменители нельзя использовать для лечения гипогликемических состояний!
Тяжелые гипогликемические эпизоды, при которых пациент теряет сознание, можно устранять путем введения глюкагона (0,5-1 мг) в/м или п/к, что может сделать соответствующим образом проинструктировое лицо, или путем в/в введения глюкозы, которые должен выполнить медицинский работник. Глюкоза вводится также в случае, если состояние пациента не улучшается в течение 10 или 15 мин после введения глюкагона.
Когда больной придет в себя, рекомендуется применять углеводы внутрь с целью предотвращения рецидива гипогликемии.
После инъекции глюкагона пациента следует обследовать в больнице для выявления причины возникновения тяжелой гипогликемии и предотвращения возникновения подобных нападений.
Условия хранения
в недоступном для детей месте. Хранить в холодильнике при температуре 2–8 °С в оригинальной упаковке для защиты от действия света. Не замораживать. Избегать контакта со стенками холодильника.
Условия хранения при применении. Начатые картриджи необходимо использовать в течение 4 нед. При использовании хранить во внешней картонной упаковке при температуре не выше 25 °С вдали от источников прямого тепла и прямого света. Хранить в оригинальной упаковке для защиты от действия света. Шприц-ручка с картриджем не должна храниться в холодильнике. После каждой инъекции необходимо надеть колпачок на шприц-ручку для защиты от света.
Перед первым применением шприц-ручку необходимо хранить при комнатной температуре в течение 1–2 ч. Срок годности после первого применения — 4 нед.